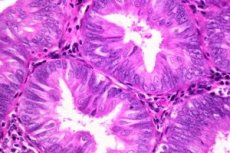
異型子宮内膜増殖症は、異型と組み合わせて子宮内膜に発生する腺腫性の肥大性変化を説明するために使用される用語です。
この疾患では、子宮粘膜に病理学的進展が見られ、このような腫瘍においては、変性が始まった組織とは異なる、様々な変化を経た腺が優位に存在します。この場合、非定型細胞、すなわち、その発生の源となった細胞とは特徴的な外観や特徴が異なる細胞が存在することがあります。
子宮粘膜のこのような変化は、子宮内膜症性増殖症が悪性疾患である子宮内膜腺癌へと変化する過程の始まりを示している可能性があります。
異型子宮内膜増殖症は、腫瘍発生の初期段階と鑑別できる特定の症状を示します。その特徴の一つは、主に子宮粘膜の機能層に現れる異型変化であり、そこから病的な増殖が起こります。基底層である間質に異型細胞の出現が検出された場合、これは子宮内膜から始まる癌の兆候の一つです。
原因 非定型子宮内膜増殖症
非典型子宮内膜増殖症の原因は、大脳皮質の一部であり内分泌系の機能を担う視床下部の障害と密接に関連しています。これは月経中のホルモンバランスに好ましくない変化をもたらします。一方、主要な内分泌腺である下垂体の機能不全は、卵巣の正常な機能に影響を与えます。
内分泌代謝プロセスの最適なバランスがこのように乱れると、月経周期の前半に必要なエストロゲンの量が増加する傾向の変化が生じ、後半ではプロゲステロンによって必要なホルモンの背景が提供されるため、この女性ホルモンは十分に生成されません。
非典型子宮内膜増殖症の原因は、肥大した子宮内膜によって分泌期が欠如し、子宮粘膜が受精卵を受け入れる準備をする時期が来ないことにも起因します。同時に、分泌期が来ず粘膜の成長が続くと、エストロゲンレベルの低下後も徐々に拒絶反応が起こります。これは、月経期の出血が長引くことや、月経間期にも起こることがあります。
病理学的変化が進行するにつれて、子宮粘膜の特性が変化し、異型細胞の出現に大きく寄与するようになり、それが悪性疾患の発症の兆候となる場合があります。
 [ 4 ]
[ 4 ]
症状 非定型子宮内膜増殖症
非典型子宮内膜増殖症の症状は、病理学的プロセスのそれぞれの特定の特徴および発達の種類に固有の特定の兆候の形で発生します。
したがって、本質的に良性である腺性子宮内膜症では、間質と子宮内膜腺の増殖がみられます。粘膜の肥厚が認められ、間質内の腺の位置が不適切です。
腺の過形成過程の重症度により、病気の活動期(急性期)と休眠期(慢性期)への分化が決まります。
活性型は、腺の間質および上皮における多数の細胞分裂を特徴とし、これはエストロゲンレベルが長期間にわたって過度に高くなることで発現します。慢性期には、エストロゲン量が少ないためにホルモン刺激が不十分となり、細胞分裂はほとんど形成されません。
腺性嚢胞型非典型子宮内膜増殖症の症状は腺性増殖症の症状と類似していますが、唯一の違いは、腺性増殖症の方がやや症状が顕著である点です。特徴的な徴候の一つは、腺の嚢胞状肥大です。
フォーム
子宮内膜の非典型腺増殖症
子宮内膜の非典型腺増殖症は、構造レベルでの強度が高く、重大な病理学的変化を特徴とする腺増殖のプロセスです。
子宮内膜症細胞は、成長および再生の過程が活性化されるだけでなく、核の構造も変化します。これは、いくつかの要因が組み合わさると、悪性過程の始まりの兆候となることがあります。
発生巣は子宮粘膜の機能層または基底層のいずれか、あるいは両方が病変の進行に関与している可能性があります。これらの層の両方が同時に損傷を受けた場合、腫瘍が腫瘍学的性質を獲得する可能性は特に高くなります。
子宮内膜の非典型腺性増殖は、類内膜層の過形成の結果として発生するだけでなく、類内膜層の菲薄化や萎縮性変化の場合にも発生する可能性があります。
この病気には、細胞性子宮内膜増殖症と構造性子宮内膜増殖症の 2 つのタイプがあります。
最初のケースでは、病理学的プロセスが上皮細胞と間質で発生し、2 番目のタイプでは腺の位置と形状の変化が起こります。
複雑性非典型子宮内膜増殖症
複雑性非典型子宮内膜増殖症は、子宮内膜症の腺の位置またはその個々の病巣の大規模な統合によって特徴付けられます。
この子宮内膜病変は、顕著な腺増殖を特徴とする。この過程によって影響を受けた腺では、構造と形態の病理学的変化が観察される。腺と間質の増殖における最適な比率の逸脱が生じる。また、上皮の顕著な多核化現象も認められる。この疾患では、核の変化に非典型性は認められない。
複雑性非典型子宮内膜増殖症は、女性における子宮内膜病変の中で最も危険な病態の一つです。子宮がんへと転化するリスクが高く、悪性腫瘍への転化の確率は22~57%です。
特徴的な点としては、細胞および組織に異型が現れるとともに上皮が著しく増殖していることが挙げられます。
この病変が子宮粘膜で発症すると、腺は不規則な形になり、互いに大きさが大きく異なる場合があり、多形核は細長くなったり丸くなったりします。
 [ 15 ]
[ 15 ]
局所性異型子宮内膜増殖症
局所性異型子宮内膜増殖症は、次のいずれかのシナリオに従って発症する可能性があります。
多くの場合、局所性腫瘍の原因は、何らかの理由で拒絶されなかった子宮粘膜組織の断片にあります。これは、様々な内分泌疾患やホルモンの不均衡によって引き起こされることが多いです。
通常、子宮内膜層は月経周期中に厚くなり、受精が起こらない場合は月経血とともに部分的に排出されます。分離されなかった類内膜層の残骸は月経中期の子宮出血の原因となり、その後、子宮内膜の局所的増殖を引き起こし、子宮内腔にポリープを形成することもあります。
類内膜病変のもう一つの発現メカニズムは、体内で産生されるエストロゲンの量が不足することによって引き起こされます。このため卵子は成熟せず、この女性ホルモンの不規則な産生が長期間続きます。最終的に、未成熟卵子は卵巣から排出できず、月経出血が長期間続きます。この場合、子宮粘膜の拒絶反応が徐々に起こり、一部の粒子が子宮内に留まることがあります。
子宮腔内に残るこのような破片は、その基部で局所的異型子宮内膜増殖症の出現の原因となります。
子宮内膜症腫瘍の病巣の発生は、過去の子宮の炎症性疾患、外傷性要因、難産、流産、内分泌系の障害、ストレス、過剰体重の問題などの結果によって引き起こされる可能性があります。
 [ 16 ]
[ 16 ]
単純性非典型子宮内膜増殖症
単純性非典型子宮内膜増殖症には、いくつかの特定の特徴があります。
これらには、腺構造と間質構造が正常構造よりもわずかに優位にあることが含まれます。
子宮内膜の容積が増加し、構造も変化します。これは、間質と腺が活発に活動し、腺の位置が不均一になり、一部の腺は嚢胞状に拡張する傾向があります。
間質に関しては、その中の血管が均一に分布していることに注意する必要があります。
単純性異型子宮内膜増殖症も、正常な細胞配列の乱れを特徴とし、多くの場合は円形を呈する異常な形状を呈します。また、この疾患は、異型傾向を示さずに細胞核の顕著な多型性を示すことも特徴としています。
さらに、細胞極性の異常、無細胞症、過染色、核の大型化といった特徴が認められます。細胞の変化としては、空胞の拡大や細胞質の好酸球増多といった現象も観察されます。
悪性腫瘍への変性リスクの程度は、100 例中 8 ~ 20 例の確率で判定されます。
診断 非定型子宮内膜増殖症
非典型子宮内膜増殖症の診断には、女性の体内でこの疾患の発症または特定の段階の存在を示す特徴的な変化や兆候を特定することを目的とした、いくつかの適切な措置が含まれます。
最初の診断行為は婦人科検査であり、その結果、疑いが生じた場合、専門医はあらゆる方法と技術を使用して追加の検査を処方することができます。
膣内投与による超音波診断を使用して骨盤内臓器を検査すると、子宮内膜の厚さの増加を検出したり、対応する形状の形成に基づいて子宮腔内のポリープの存在を判断したりできます。
子宮鏡検査法では、特殊な光学機器を使用して子宮腔を検査し、別途診断掻爬術を行って組織学的分析を行い、増殖の種類を判断します。
この診断方法は、高い診断精度を保証するため、最も適切な方法の 1 つです。
非典型子宮内膜増殖症の診断は、子宮内膜組織の断片を採取して組織学的検査を行う吸引生検によっても行われます。
エストロゲンとプロゲステロンのレベル、また場合によっては副腎ホルモンと甲状腺ホルモンも、病気を特定し、明確な診断を下すのに役立ちます。
処理 非定型子宮内膜増殖症
非典型子宮内膜増殖症の治療は現在、外科的介入とホルモン薬による治療によって行うことができます。
外科的治療の一つは、子宮内腔を削り取る処置に簡略化されます。この治療および診断のための手術は、単独で、あるいは子宮鏡検査を併用して行われ、子宮内から増殖している可能性のある子宮内膜をすべて除去することを目的としています。同時に、子宮鏡検査で収集されたデータにより、増殖の種類を正確に特定することが可能になります。
別の治療法としては、子宮鏡検査中に電流またはレーザー光線を使用することです。
極めて根治的な治療法は子宮摘出術であり、これは女性器を完全に摘出するものです。この治療法の適応は、他のあらゆる治療法が無効である場合、過形成の非典型性、そして病気の再発の場合のみ、厳密に個別に判断されます。
非典型子宮内膜増殖症の治療は、外科的介入ほど根治的ではない可能性があります。
組織学的検査の結果に基づいて、外科的治療に加えてホルモン治療のコースが処方されます。
ホルモン治療には、ゲスターゲン群の薬剤の使用、子宮内レボノルゲストレル含有 IUD の導入、および月経周期を調節するための複合経口避妊薬の使用が含まれ、子宮内膜の周期的成長および拒絶反応のプロセスを正常化するのに役立ちます。
防止
非典型子宮内膜増殖症の予防、およびほとんどの女性疾患の発生を予防するための対策は、主に婦人科への定期的な受診にかかっています。
健康的なライフスタイルを送る必要性ほど、生物全体の健康と活力に影響を与える重要な要素を改めて思い出させる必要はありません。
スポーツをしたり、定期的に身体活動をしたりすることで、この病気を発症するリスクグループに入る可能性が大幅に減ります。
適切な食生活を守り、個人の最適な範囲内でボディマス指数を維持するように監視することも重要です。
複合経口避妊薬の使用も関連する要因です。
非典型子宮内膜増殖症の予防には、排卵過程の障害を適時に検出し、直ちに治療を開始することも含まれます。
増殖、つまり細胞分裂の活発な過程による子宮内膜の過度な肥大を防ぐホルモン剤を使用した避妊法も予防策です。
予測
非典型子宮内膜増殖症の予後は、主に、腫瘍性疾患のカテゴリーに移行する可能性の程度に特別な注意を払う必要があるという事実に基づいています。
若い女性にとって、最大限の効果と生殖機能の無条件の維持可能性を兼ね備えた治療法を選択することが重要となります。この場合、プロゲスチンを用いた保存的治療が最も適切であると考えられます。
ただし、細胞異型が検出された場合は、持続的なプロセス、進行、再発の可能性が示唆されるため、そのような症例にはより綿密な注意が必要です。
閉経期を迎えた高齢女性の場合、ほとんどの場合、子宮摘出術はほぼ明白な処方となります。特に非典型性過形成がある場合はなおさらです。
したがって、細胞異型がない場合の非典型子宮内膜増殖症の予後は、婦人科領域の有能な専門家の監督の下で保存的治療法を使用した場合、若い女性の出産能力が維持されることを前提としているため良好です。


