記事の医療専門家
新しい出版物
小児によく見られる神経学的問題は、子宮内脳発育不全に起因する病態です。このような障害は「脳形成不全」と呼ばれ、多くの場合、明確な臨床像を示さない多因子性疾患です。多くの場合、親は子どもの学習障害、発作、運動障害、行動異常を訴えて医師の診察を受けます。脳形成不全は、CT検査または核磁気共鳴画像検査でのみ診断されます。一般的に、この障害の発症メカニズムは十分に研究されていません。
疫学
脳の発達障害は、発達障害全体の約20%を占めています。専門家によると、中枢神経系の先天性疾患の発生率は、新生児1,000人あたり1~2人です。[ 1 ]、[ 2 ]
脳の発達における先天異常の中でも、最も頻度の高い疾患の一つは皮質形成不全であり、これが小児てんかん症候群の主な発症原因となります。一般的に、小児期に診断されるすべての形成不全症例の約30%に、脳の先天異常が認められます。
皮質形成不全は、脳の発達障害を持つ患者の 25 ~ 40% に見られ、てんかん症候群や他の種類の症候性てんかんを伴うことがよくあります。
脳の先天異常の中で、皮質形成不全はかなり頻繁に観察されます。これは、神経画像診断、特に神経超音波検査、磁気共鳴画像検査、コンピューター断層撮影の幅広い実用化によるものです。
原因 脳形成異常
脳形成不全の最も明らかな原因は以下であると考えられています。
- 子宮内神経系の発達障害(発達段階において)
- 遺伝子変異、妊娠中の母親の感染症、放射線被曝、外傷、胎児の化学物質や毒素への被曝の結果としての初期胚発生段階での神経系の損傷。
胎児の神経系に有害な影響を及ぼす感染症としては、風疹、トキソプラズマ症、ウイルス性肝炎、サイトメガロウイルス感染症などが特に注意が必要です。
子宮内発育異常は、ほとんどの場合、母体と胎児の体に悪影響を与え、催奇形性を引き起こす要因によって引き起こされます。外因性の原因としては、以下のようなものが挙げられます。
- 放射線;
- 化学物質の影響
- 高温;
- 高周波電流への曝露;
- 不十分な環境条件により、女性の体内に有毒物質が入り込むことになります。
さらに、妊婦が妊娠を知らずに服用する可能性のある薬剤やホルモン剤にも、催奇形性作用がある可能性があります。多くの薬剤は胎盤を容易に透過し、胎児の循環器系に到達するという証拠があります。強力な薬剤だけでなく、一般的な薬剤を大量に服用したり、マルチビタミン剤を服用したりすることも危険です。[ 3 ]
代謝障害、ウイルス感染症、その他の感染症(潜在性無症候性のものも含む)も、子宮内発育障害(発育不全など)を引き起こす可能性があります。特に危険なものは以下のとおりです。
- 甲状腺機能亢進症;
- 代謝障害;
- 糖尿病;
- 梅毒;
- サイトメガロウイルス感染症;
- 風疹;
- リステリア症;
- トキソプラズマ症。
妊婦の生活は、妊娠の経過と将来の子供の健康に極めて悪影響を及ぼします。催奇形性作用は以下によって引き起こされます。
- アルコール摂取;
- 喫煙;
- 中毒。
危険因子
脳形成不全の発症の素因として考えられるのは以下のとおりです。
- 遺伝的素因(常染色体遺伝による、またはX染色体に関連する病理の発生の関連症例)
- 突然変異;
- 染色体再編成;
- 子宮内感染症(主にウイルス由来)または外傷。
- 子宮内発育段階における中毒、薬物、化学物質の影響。
- 妊娠中の母親のアルコール依存症によって引き起こされる致死性アルコール症候群。
- 胎児の急性栄養欠乏;
- 妊婦の重度の代謝障害。
現在、科学者は脳形成不全の主な原因を一つに特定することができないため、既存の危険因子を比較検討する必要がある。[ 4 ]
病因
人間の脳の発達は胎内段階から始まり、出生後も活発に継続します。専門家によると、右大脳半球は比喩的思考や創造的思考、運動協調、バランス感覚、空間視覚および運動感覚の受容を担っています。左大脳半球は、数学的、記号的、論理的、言語的、分析的能力を決定し、聴覚による情報の受容、目標設定、図式設定を担っています。一つの脳は二つの大脳半球の働きによって成り立っており、それらは神経線維系(脳梁体)によって密接に相互接続されています。
脳梁は、後頭葉と頭頂葉の領域にある大脳半球の間に位置しています。2億本の神経線維を含み、脳の協調的な働きと両半球間の情報伝達を担っています。脳形成不全などの疾患では、認知機能が低下します。脳梁を介した伝導が不十分な場合、優位半球への負荷が増加し、もう一方の半球は実質的に活動を停止します。脳の「半分」間の接続が失われます。その結果、空間認識が損なわれ、不均衡が生じ、患者は自分の体を正しく認識できず、適切な感情反応ができなくなります。また、手足の知覚機能も損なわれます。[ 5 ]
脳形成不全症の子どもは、這うことができず、歩行、読み書きに困難をきたすことが多い。情報は主に聴覚と視覚を通して知覚される。治療と医学的リハビリテーションが行われない場合、このような患者はその後、全般的な発達と学習に関連する多くの問題を抱えることになる。[ 6 ]
症状 脳形成異常
臨床症状は患者ごとに異なるため、診断時期も異なります。例えば、重度の脳形成不全は幼少期に発見されるのに対し、成人では潜在性疾患のため偶然診断されることもあります。
新生児期の脳形成不全症の子どもは、外見は正常で非常に健康的であり、発達指標は生後3ヶ月までは正常範囲と一致します。生後3ヶ月以降、てんかん発作や点頭てんかんなどの形で最初の病理学的兆候が現れることがあります。
臨床像は次のような兆候によって表されることがあります。
- 脳梁の形成およびその後の発達の障害;
- 脳室腔の嚢胞性拡張、脳外套の異常;
- 水頭症;
- 視神経と聴神経の萎縮;
- 小頭症;
- 大脳半球領域の腫瘍プロセス(嚢胞を含む)
- 畳み込みの不完全な形成;
- 早期の性的発達;
- 脊柱の奇形(二分脊椎、椎弓の癒合不全)
- アイカルディ症候群(早期ミオクロニー脳症)
- 脂肪腫;
- 消化器系のさまざまな種類の病状;
- 精神運動発達の遅れ;
- 知的および身体的な遅滞。
- 協調運動障害;
- 筋骨格系を含む他の臓器の欠陥
- 筋緊張の低下。
比較的軽度の形成不全の場合、精神・運動発達は正常だが、大脳半球間の情報交換障害の兆候が観察されることがある。[ 7 ]
最初の兆候
乳児の脳形成不全は、生後3ヶ月以降に発見されることが最も多いですが、子宮内発育段階でも診断が可能です。乳児の機能不全の最初の兆候は通常、以下のとおりです。
- けいれん、点頭けいれんの出現;
- 痙攣;
- 叫び声が弱まる;
- 視覚、嗅覚、触覚の問題。
- コミュニケーション障害[ 8 ]
- 筋緊張低下の兆候(反射活動の低下、唾液の過剰分泌、身体発達の阻害、運動活動の弱化、把握機能の障害)。
高齢者の場合、発育不全は聴覚および視覚記憶の低下、運動協調障害、体温調節障害(低体温)を特徴とします。
点頭てんかんは、四肢の突然のけいれん的な屈曲・伸展です。筋緊張低下は、筋緊張の低下(筋力低下を伴う場合もあります)を特徴とします。
より一般的なのは、非症候群性発育不全です。これは長期間無症状のままで、ほとんど偶然に発見されます。例えば、精神遅滞、てんかん発作、または頭囲過大の診断の際に発見されることが多いです。大頭症は、第三脳室後部に巨大な嚢胞状構造が存在することが一因です。まれに、内分泌疾患が認められる場合もあります。
脳形成不全の症候群の形態は次のとおりです。
- アイカルディ症候群は主に女児に発症し、点頭てんかん、特異的な脈絡膜ラクナ、および椎肋骨欠損を特徴とします。病状の転帰はしばしば不良で、患者は発作を継続し、重度の知的障害を経験します。
- 小頭症や中枢神経系の他の欠陥として現れる可能性のある生殖器病変を伴う家族性症候群。
- アンダーマン症候群は、脳形成不全(または低成長)と組み合わさった末梢神経系の損傷を特徴とします。
- 周期性多汗症および低体温症候群(逆シャピロ症候群)。
脳梁の形成不全
脳形成不全は、様々な要因の影響を受けて出生前に発達し始める脳の先天性病理です。二次性脳梁体形成不全は、透明中隔の二次的破壊と考えられ、神経超音波検査の冠状投影でこの欠陥を観察できます。透明中隔形成不全に関連する病理は多く、二次性水頭症を背景とした中脳水道狭窄、脳梁体無形成症、キアリII奇形、移動欠損、視神経隔壁異形成症などがあります。視神経隔壁異形成症では、透明中隔の形成不全と視神経管、神経線維、視交叉の低形成が観察されます。このような病理を持つ患者の多くは、下垂体視床下部系の障害も併発しています。[ 9 ]
小児における脳梁形成不全は、大脳半球を繋ぐ神経叢、すなわち大脳皮質の下にある扁平な形状の脳梁に影響を及ぼす疾患です。この疾患の重症度は様々です。
- 軽度の発育不全が認められますが、知的能力と運動機能は保たれています。両半球間のインパルス信号伝達に障害があるのみです。
- 複雑度は、一般的な発育不全の兆候だけでなく、脳の発達におけるその他の異常も伴います。神経伝達の顕著な障害、発作、そして明らかな精神発達の阻害が見られます。
合併症とその結果
先天性脳異常の結果は、次の 3 つの選択肢に分けられます。
- ほぼ完全に回復し、目に見える障害もなく、患者は通常の生活活動に戻ることができました。
- 患者の生命を脅かすことはないが、日常生活や社会活動をある程度制限する残留影響。
- 重度の障害、重大な知的障害。
形成不全症の重症度は、脳における病理学的変化の程度と、その病理を引き起こした原因によって異なります。早期診断と適切な治療が非常に重要です。[ 10 ]
一般的に、脳形成不全の患者の多くは、中度または重度の知的障害および身体障害を経験します。
診断 脳形成異常
重度の脳形成不全症の場合、新生児の視診で診断が可能です。新生児期の筋緊張低下、けいれんの出現、精神遅滞などについては、追加検査が処方されることがあります。
一般的な診断方法は次のとおりです。
- 妊娠中のスクリーニングおよび産科超音波検査。
- 生後12~18か月の間に泉門領域を通して行う神経超音波検査。
- ビデオモニタリングが可能な脳波検査
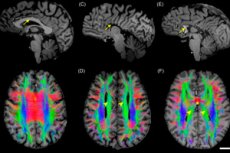
- 磁気共鳴画像法[ 11 ]
形成不全および身体病変に関連する疾患を特定するために、腎臓、心臓、腹部臓器の超音波検査が行われます。遺伝カウンセリングも必要となる場合があります。臨床検査は、身体状態の総合的な評価の一環として実施されます。一般的な血液検査と尿検査に加え、頻度は低くなりますが、脳脊髄液検査も行われます。
小児期、特に泉門が開いている時期における機器診断は、神経超音波検査が最も一般的です。これは、アクセスしやすく、移動しやすく、安全で、有益な検査です。神経超音波検査は、先天性、感染性、神経可塑性、外傷性の脳病変のいずれにも使用できます。[ 12 ]
差動診断
新生児期の脳形成不全を診断する場合は、以下の病態との鑑別が必要です。
- 閉鎖欠陥、頭蓋瘤、髄膜瘤、脊髄髄膜瘤;
- キアリ奇形;
- 小脳異常、腹側誘導障害;
- ダンディウォーカー奇形;
- 小脳異形成および低形成[ 13 ]
- 脳梁形成不全および無形成症[ 14 ]
- 全前脳胞症;
- 遊走障害、異所性、滑脳症、多小脳回、裂脳症;
- 増殖および神経分化;
- 水道管狭窄;
- 水晶体腫症(スタージ・ウェーバー症候群)
- 血管奇形。
処理 脳形成異常
医学では脳形成不全を完全に治すことはできません。医師は、中枢神経系の機能を改善し、病的な症状を解消し、患者の知的活動を正常化するための治療を処方します。治療計画は、病状の重症度を考慮し、患者ごとに個別に選択されます。
症状を緩和するために、以下の薬が処方されます。
- フェノバルビタールは点頭てんかんの頻度を減らすのに役立ちます。多くの場合、小児には1日50mg、成人には1日200mgの用量で処方されます。
- ベンゾジアゼピン系薬剤は精神運動反応を抑制し、発作の頻度を減らします。ジアゼパムは、初期用量5~10mgで行動障害を改善し、筋弛緩作用があります。
- コルチコステロイドは複雑性てんかん発作さえも抑制しますが、投与量の慎重な選択と段階的な投与中止が必要です。副作用は主に長期使用を背景に発生し、電解質異常、高血糖、耐糖能障害、骨粗鬆症、高血圧などの形で現れることがあります。
- 神経遮断薬は精神障害の予防に使用されますが、場合によっては神経遮断薬が発作の頻度の増加に寄与することがあるため、このような薬剤による治療は慎重に行う必要があります。
- 向知性薬は脳機能を正常化します。特に、向知性薬であるホパンテン酸パントガムは広く利用されており、神経代謝矯正療法の一環として使用されることで、脳形成不全症の子どもたちの心身の健康状態を改善し、生活の質を最適化するのに役立ちます。神経ペプチドは神経接続を最適化し、患者の精神機能と運動機能を改善する効果的かつ安全な手段として、神経小児科で広く使用されています。
薬物治療に加えて、外科的介入が処方される場合もあります。
外科的治療
脳形成不全症の場合、迷走神経を刺激するには外科医の支援が必要です。この目的には、パルスジェネレータとバッテリー、そしてプラチナ電極付きの接続ケーブルで構成される特殊な迷走神経刺激装置が使用されます。ジェネレータは左鎖骨下に埋め込まれ、電極は左迷走神経(X頭蓋神経)付近の頸部に固定されます。
インプラント手術は全身麻酔下で行われ、手術時間は約60~90分です。手術中は、パルスジェネレータと電極を正しく配置するために、左脇の下と首の2箇所に切開を行います。インプラントの機能は、手術中に直接確認されます。手術後、患者さんはさらに数日間入院します。
このタイプの発育不全治療はどのような効果をもたらすのでしょうか?発作の発生が抑制され、集中力と気分が改善され、生活の質が向上します。これらの効果は、特に抗てんかん薬などの薬物療法を受けている患者において顕著です。
外科的介入は、他の治療法が必要な結果をもたらさず、脳形成不全の病理自体が重要な臓器の合併症を引き起こす恐れがある場合に使用されます。[ 15 ]
防止
妊娠準備段階および妊娠が予想される段階で予防策を講じるべきです。発育不全の主な予防策は以下のとおりです。
- 生殖期間全体を通じて女性の栄養を最適化し、特別な薬局の食品サプリメントの形で、または食事の拡大と強化によってビタミンとミネラルの成分を定期的に使用します。
- 不健康な食品やアルコールの摂取を控える。
- 妊娠準備中および妊娠中の糖尿病を予防し、肥満の発生を防ぎます。
- 中毒や有害作用(重金属、農薬、特定の薬剤、X線)の予防。女性による薬剤の服用は、可能な限り正当な理由に基づいて行うべきです。
- 感染症の発症予防、風疹の早期予防接種(女性が予防接種を受けていない場合、または子供の頃に風疹にかかったことがない場合は)。
予測
脳形成不全が他の発達障害を併発していない場合、予後は良好と言える。小児患者の80%以上は、この疾患による重篤な後遺症をほとんど残さないか、境界性神経障害を呈する。
形成不全の主な危険性は、子供が習得したスキルや能力を定着させる機会を奪われ、多くのことを新たに学ばなければならないことにあることを理解することが重要です。患者は、加齢とともに脳への負荷が増加する中で、特に重要な維持療法コースに定期的に通う必要があります。定期的な治療は、少なくとも14歳まで、つまり大脳半球間の接続が最終的に形成されるまで継続する必要があります。さらに、このプロセスを加速させることは不可能です。なぜなら、このような「加速」の結果は予測不可能である可能性があるからです。
この病気のより正確な予後を提供することは不可能です。脳形成不全は比較的まれにしか発生せず、まだ十分に研究されていません。


