記事の医療専門家
新しい出版物
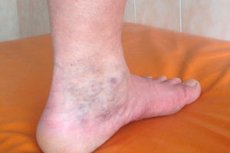
原因 血栓後症候群
様々な病態の原因を考えるとき、特定の疾患を引き起こす可能性のある複数の要因が同時に存在する状況に遭遇することがよくあります。血栓後静脈炎症候群の場合、非常に不快な症状の原因は一つ、すなわち下肢の血管における血栓と、それによって引き起こされる血行動態の異常です。
血流に何らかの障害があると、血流の強度が低下し、その結果、病変のある血管から血液を供給されていた臓器に悪影響が出ることは既に知られています。下肢に関しては、以下の2つの疾患が循環障害の最も一般的な原因の一つと考えられています。
- 静脈血栓症では、筋肉組織の間を走る深部主静脈で血栓形成が始まります。
- 血栓性静脈炎は、ほとんどの場合、静脈瘤の合併症であり、皮下脂肪の近くにある表在静脈に血栓が形成されます。
血栓後静脈炎症候群(PTFS)は、深部静脈血栓症(静脈血栓症)に特徴的な症状の複合体であり、統計によると、世界人口の10~20%がPTFSと診断されています。また、約2~5%の患者は、急性血管血栓症発作から数年後に、慢性静脈不全の発症を背景にPTFSの顕著な症状を呈します。
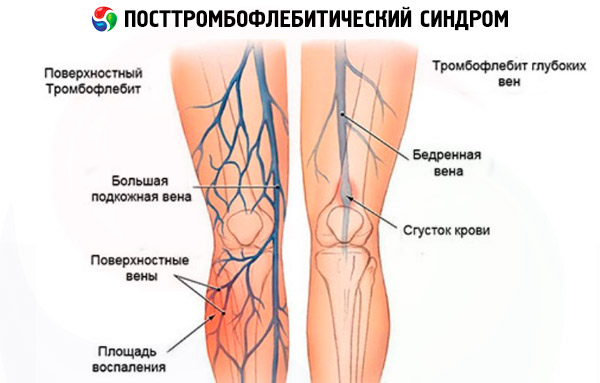
PTSFは主に静脈血栓症の患者で診断されますが、血栓形成や静脈閉塞のリスクを伴うあらゆる静脈疾患(静脈瘤、血栓性静脈炎)は、血栓後静脈炎症候群(PTSF)発症の危険因子とみなされる可能性があります。この場合、静脈血栓症は上記の疾患の合併症です。一方、PTSF自体は、二次的な静脈拡張と、その結果生じる軟部組織栄養障害を特徴とします。
病因
PTSFの症状の原因は、血管内腔に形成された血栓です。血栓は血管内腔に沿って移動し、増大し、最終的に下肢の急性循環障害を引き起こします。PTSFの病態は、静脈内での血栓の挙動に基づいています。
結果として生じる血栓には、自己実現の 2 つの経路があります。
- 血栓の溶解または解消(これがより早く起こるほど、それが引き起こす悪影響は少なくなります)
- 溶解しない血栓の構造が変化して密な結合組織が形成され、それが成長して血管の内腔を塞ぎ、血管内の血液循環を阻害します(血管閉塞)。
結果は、血栓の溶解または結合組織による血栓の置換のどちらのプロセスが優勢であるかによって異なります。
ほとんどの場合、酵素や薬剤の影響により血栓は短期間で溶解し、深部静脈の内腔は回復します。ただし、繰り返し血栓が形成される可能性は否定できません。また、PTFSの症状も認められません。
血栓が完全に吸収されず、部分的にしか吸収されない場合があり、血流を阻害しますが、不可逆的な組織栄養障害を引き起こすほど深刻ではありません。しかし、時間の経過とともに、血管組織の炎症を除去しなければ、静脈を通る血液の流れを担う構造の破壊を避けることは困難であるため、これらの障害が発生する可能性も否定できません。
何らかの理由で血栓が長期間溶解せず、血流を遮断して血行動態の乱れを引き起こすと、血管自体と、その血栓が栄養を送っていた臓器の両方に悪影響を及ぼします。通常、血栓の溶解は形成から数ヶ月後に始まります。これは静脈壁の炎症過程を背景に起こり、炎症が長く続くほど線維組織形成のリスクが高まります。
この場合、結合組織の過剰増殖、血管に沿って分布し、ポンプの原理で血液を心臓に導く主要静脈の近くの弁の破壊、およびそれらの血液循環の深刻で不可逆的な破壊が起こります。
事実、炎症プロセスは下肢静脈の壁と弁の状態に影響を与えます。弁は数ヶ月から数年かけて徐々に破壊され、同時に血栓の変化も進行します。弁の破壊は血管内の血圧上昇を招き、血管は血栓で溢れ出します。炎症プロセスによって弱くなった硬化した静脈壁は、このような圧力と伸張に耐えられなくなります。深部静脈では血液の停滞が起こります。
通常、下肢の血流は下から上へと流れ、血液は表層血管から深層血管へと流れ込み、その逆は起こりません。深部静脈の弁装置が損傷し、深部静脈が溢流すると、表層静脈と深部静脈の移行部とも言える穿通静脈もこの過程に関与します。穿通静脈はもはや深部静脈の血圧を抑制できなくなり、逆方向に血液を流してしまいます。
主静脈の機能不全と血液を効果的に送り出す能力の低下により、強い圧力に耐えられない細い血管に血液が流れ込み、過度に伸張してしまいます。この現象は静脈瘤と呼ばれ、この場合はPTFSに続発するものです。
下肢のすべての静脈は病理学的過程に関与しており、深刻な血行動態障害を引き起こし、それに伴い周囲組織の生命活動にも悪影響を及ぼします。静脈は血流によって栄養素と酸素を受け取りますが、血液が停滞すると、有用な物質と酸素が豊富に供給されなくなります。代謝が阻害された軟部組織が、まず影響を受け始めます。
重度の静脈不全は、脚の腫れや、下肢の皮膚に治癒しにくい栄養性潰瘍の形成を引き起こします。脚の腫れは血管内の圧力上昇によって引き起こされ、その結果、血液の液体成分が部分的に周囲の組織に流出します。これにより血管内に留まる血液量が減少し、腫れ自体が血液から軟部組織の深層への栄養素の放出と浸透を阻害します。その結果、皮膚に潰瘍が形成され、重症の場合は深部組織に壊疽が起こります。
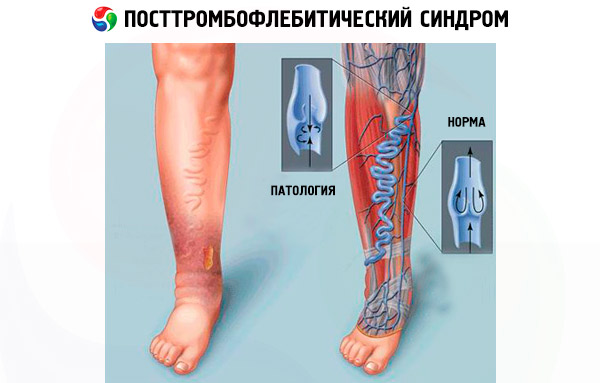
下肢の血管の血圧は、立っているときに最大になります。PTFSの患者が、短時間の立位でも脚の激しい腫れや痛みを伴う重だるさを感じるのは当然のことです。
何が起こっているのかの原因は血栓だと考えられているので、血栓の形成につながる要因について触れておくと良いでしょう。血管内の血栓の一般的な原因としては、以下のものが挙げられます。
- 心臓や肺の重篤な病状を含む、血液粘度の上昇につながる疾患
- 血管に損傷が生じる外科手術、
- 長期間の固定により、血管内の血液の停滞と炎症プロセスを引き起こし、
- 病原体や薬剤を含む化学物質による血管内壁の損傷
- さまざまな手足の怪我。
過体重、糖尿病、骨盤がん、ホルモン剤(コルチコステロイド、避妊薬)、妊娠、出産は、下肢静脈の状態に悪影響を及ぼします。これらの要因自体は血栓後静脈炎症候群を引き起こすことはありませんが、静脈疾患や血栓症を引き起こす可能性があり、PTFSの合併症となることがあります。
症状 血栓後症候群
一部の研究者はPTFSを疾患と呼んでいます。これは、この症候群の特徴的な症状が静脈不全の兆候であり、深刻な健康問題につながるためです。PTFSが治療困難な病態と呼ばれるのも無理はありません。なぜなら、PTFSは症状が進行する慢性の経過を特徴とするからです。
PTFS の最初の兆候として考えられるのは以下の症状であり、より特徴的な症状の出現を待たずに注意を払う価値があります。
- 脚の皮膚に半透明の毛細血管網、クモ状静脈、または静脈に沿って形成される結節状の小さな肥厚が現れる(さまざまな情報源によると、表在静脈の二次性静脈瘤は、血栓後静脈炎症候群の患者の25~60%に観察されます)。
- 腎臓病とは関係のない、下肢組織の重度で長期にわたる持続的な腫れ(この症状はすべての患者に共通するが、重症度は患者によって異なる場合がある)
- 軽い荷物を運んでいるのに足が疲れて重く感じる(例えば、10~15分間列に並ばなければならなかった場合など)
- 冷水に浸かることと関連しない脚のけいれん発作(ほとんどの場合、夜間に発生し、患者の睡眠を妨げる)
- 下肢組織の感度の低下、
- 長時間立ったり歩いたりした結果、足がふらつくような感覚が起こること。
しばらくすると、脚に痛みと膨満感が現れます。これは、脚を水平より上に上げて血液の流れを確保することでしか対処できません。患者は横になるか、少なくとも座って痛みのある脚を水平にし、血管内の血圧を下げるように努めます。この方法では、症状が顕著に緩和されます。
PTFSの初期症状の出現は、必ずしも病気の発症を意味するものではないことに注意する必要があります。静脈不全は、血栓溶解の瞬間に始まる進行性の病態ですが、最初の兆候は数ヶ月後、多くの場合5~6年後に初めて観察されます。そのため、血管血栓症の急性発作後1年間でPTFSの症状が現れる患者はわずか10~12%です。この数字は、6年という期限に近づくにつれて着実に増加します。
血栓後静脈炎症候群の主な症状は、すねの顕著な腫れです。なぜすねが腫れるのでしょうか?静脈の血流は下から上へと流れており、血栓が血管のどこで塞がれても、血栓の下の領域、つまりすね、腓腹筋と足首の領域にうっ血が見られます。
血圧の上昇により、筋肉内に体液が蓄積します。この体液は、影響を受けた血管の内腔が回復するまで、どこにも行き場がありません。その結果、静脈不全の特徴であるリンパの流れが阻害され、状況はさらに複雑になります。大量の体液を排出する必要があるため、リンパ管は代償的に拡張し、血管の緊張に悪影響を及ぼし、弁の機能を悪化させ、リンパ系の機能不全を引き起こします。
PTFSにおける浮腫症候群は広範囲かつ持続的です。数ヶ月後には、脛と足首の浮腫性軟部組織の代わりに、高密度で非弾性の線維組織が形成され、神経線維と血管が圧迫され、症状が悪化し、脚の知覚障害や疼痛を引き起こします。
腫れが最もよく見られる部位は下腿、つまりすねと足首ですが、血栓の位置が高い場合(腸骨静脈または大腿静脈が侵されている場合)、下腿や膝にも腫れが見られることがあります。時間の経過とともに腫れの程度はいくらか軽減しますが、完全に消えることはありません。
血栓性静脈炎後症候群(PTVPS)の浮腫は、下肢静脈瘤の症状と顕著な類似点があります。浮腫の重症度は夕方に増悪するため、靴を履いたりブーツのファスナーを閉めたりするのが困難になります。通常、右脚の方が左脚よりも症状が軽くなります。
日中の軟部組織の腫れにより、夕方には靴下のゴムバンドやきつい靴の圧迫により、皮膚に縞模様やへこみが見られます。
朝には患肢の腫れは引いていますが、一晩休んだ後も、脚の倦怠感や重苦しさは消えません。患肢に軽度または激しいしつこい痛みが走ることがありますが、動かすと多少軽減します。脚を伸ばしたくなる衝動に駆られますが、足がつることもあります。患肢が過度に疲労しているとき、長時間立ったり歩いたりしなければならないときにも、こむら返りが起こることがあります。
PTFSに伴う痛みは急性ではありませんが、だからといって激痛が和らぐわけではありません。鈍い痛みで、血管の拡張と軟部組織の腫れによる膨張感を伴います。足を地平線より上に上げることで痛みが和らぎますが、これは痛みの問題に対する一時的な解決策に過ぎません。
しかし、浮腫症候群とは異なり、PTFSでは痛みの存在は必ずしも必要ではありません。患者によっては、痛みのある脚のふくらはぎの筋肉付近や足裏の内側の縁の組織を押さないと痛みを感じない場合もあります。
静脈不全がさらに進行すると、足首と脛の内側に、長期にわたって治癒しない創傷(栄養性潰瘍)が現れ始めます。この症状は、血栓後静脈炎症候群の患者の100人に1人の割合で認められます。しかし、このような創傷は突然現れるわけではありません。潰瘍の進行に先立って、いくつかの兆候が見られます。
- すねの下部と足首の領域に、脚を環状に取り囲むように色素沈着が現れる。皮膚は鮮やかなピンク色または赤みがかった色調になることがあるが、これは患部の静脈から赤血球が皮下層に浸出することで説明される。
- その後、この部分の皮膚の色は変化し、茶色がかった暗い色になります。
- 軟部組織の触覚特性も変化します。皮膚と筋肉が厚くなり、体中に皮膚炎や滲出性湿疹の病変が現れ、皮膚のかゆみが生じることもあります。
- さらに深く調べると、下肢の浅い組織と深い組織の両方に炎症病巣が存在することがわかります。
- 慢性の循環障害により、軟部組織が萎縮し、白っぽく変色します。
- PTFS の最終段階では、筋肉組織および皮下組織の変性変化の局在部位に特定の創傷が形成され、そこから滲出液が絶えず放出されます。
血栓後静脈炎症候群の進行は人によって異なることに注意が必要です。症状が急速に、そして完全に現れる患者もいれば、病気に気づかない患者もいます。
フォーム
血栓性静脈炎後症候群は様々な形態で発症する可能性があります。最も一般的な病態は、浮腫型と浮腫性静脈瘤型です。前者の主な症状は四肢の重度の腫脹であり、後者は静脈瘤の症状を呈します。静脈瘤は夕方に悪化する組織の腫脹、全身の血管網の出現、深部静脈の閉塞を特徴とします。
前世紀の60年代半ばに科学者のGH PrattとM.I. Kuzinによって開発された世界的に有名な分類によれば、急性静脈血栓症の遠因となる病理である血栓後静脈炎症候群には4つのタイプがあります。
- 浮腫痛。主な症状は、脚の腫れ、脚の重苦しさ、膨張感、そして特に長時間立ったり歩いたりする場合の脚の痛み、下肢のけいれんなどです。
- 静脈瘤。この場合、浮腫症候群はそれほど顕著ではありませんが、二次性静脈瘤の症状は明らかです。
- 混合型。以前の病型の症状が組み合わさって現れるのが特徴です。
- 潰瘍性。PTFSの中で最もまれなタイプで、脚に栄養性潰瘍が現れるのが特徴です。
すでに述べたように、PTSD は進行性の病気であり、その発症には主に 3 つの段階があります。
- ステージ 1 - 脚が重い症候群。一日の終わりに患肢が腫れ、痛み、膨満感、わずかな運動でも疲労感などの症状が現れます。
- ステージ 2 - 栄養障害によって引き起こされる組織の退行性変化: 広範囲にわたる持続性浮腫症候群、組織の圧縮、皮膚の変色、湿疹および炎症病巣の出現。
- ステージ3 – 栄養性潰瘍の形成。
1972年にソ連の外科医V.S.サヴェリエフによって作成された別の分類があります。これによると、血栓性静脈炎後症候群は以下のタイプと形態に分類されます。
- 影響を受けた領域の局在によって:
- 大腿膝窩型またはそれ以下の型(腫れは主に脛と足首の領域に局在する)
- 腸骨大腿部型または中間型(浮腫は大腿部の遠位部、膝部、脛に発生する可能性がある)
- 上型(下大静脈が影響を受け、四肢全体が腫れる場合があります)。
- 影響を受けた領域の大きさによって:
- 一般的な形式、
- ローカライズされた形式。
- 形態(症状)別:
- 浮腫性、
- 浮腫性静脈瘤。
VS Savelyev は、血栓恐怖症後症候群を次のように分類しています。
- 補償段階、
- 栄養障害の兆候を伴わない代償不全の段階、
- 組織栄養の破壊と潰瘍の出現を伴う代償不全の段階。
1980 年にロシアの科学者 LI クリオナーと VI ルシンが開発した分類によれば、血栓後静脈炎症候群は次のように分類されます。
- 影響を受けた静脈の局在によって:
- 下大静脈(その幹と節)
- 腸骨静脈
- 腸骨大腿血管
- 静脈血管の大腿部部分。
- 血管の開存状態に応じて:
- 静脈の閉塞または完全な閉塞、
- 再疎通(静脈血管の開存性の部分的または完全な回復)。
- 血流障害の程度によって:
- 補償されたフォーム
- 補償下形態
- PTFS の非代償性形態。
PTFS は慢性静脈不全の臨床的兆候であるため、医師は 1994 年に開発された CEAP システムに基づく CVI の国際分類をよく使用します。これによると、静脈不全の程度は次のようになります。
- 身体検査や触診で検出された病気の症状が全くないことが特徴です。
- 直径3mmまでの暗い縞模様または網目状のクモ状静脈(毛細血管拡張症)および半透明の血管の出現、
- 静脈瘤(黒っぽくて柔らかい結節と膨らんだ静脈の出現)
- 浮腫(病変のある血管から周囲の組織への水分と電解質の漏出)
- 静脈病変に対応する皮膚症状の出現:
- 赤血球の漏出や破壊によりヘモグロビンが放出され、皮膚の色が茶色や黒に変化すること。これにより皮膚の色が暗くなる。
- 酸素欠乏と白血球の活性化によって引き起こされる軟部組織の圧縮(脂肪性皮膚硬化症)
- 血流の低下と炎症性メディエーターの活性化によって引き起こされる、湿疹性の発疹とびらん過程を伴う炎症病巣の出現。
- 既存の皮膚症状を背景に栄養性潰瘍が出現し、その後治癒する。
- 組織栄養の重篤な障害により、長期にわたり治癒しない栄養性潰瘍の出現を引き起こした。
このシステムには、患者が障害を受けられる基準も存在します。
- 0 – 病気の症状がない、
- 1 – 既存の症状により、患者は特別な支援措置なしで仕事を続けることができる。
- 2 – 病気の症状が、支援策を利用できる状況下でフルタイムで働くことを妨げないこと。
- 3 – 支持療法や継続的な治療によっても患者が完全に働けない場合、無能力と判断されます。
合併症とその結果
血栓後静脈炎症候群(PTFS)は進行性の慢性病態であり、ほとんどの場合、炎症性変性性の既存の静脈疾患の合併症と考えられています。PTFSは、下肢静脈の急性血栓症における血栓の剥離・移動ほど危険な合併症ではありません。この症候群は、かなり重篤な経過をたどり、不快な臨床像を呈しますが、患者の生活を著しく複雑化させるものの、それ自体が死に至ることはありません。
PTFSを完全に治すことは不可能です。効果的な治療と生活習慣の改善は、栄養障害の進行を抑制することしかできません。長期にわたる浮腫はリンパの流れを阻害し、リンパ浮腫の形成を引き起こします。リンパ浮腫とは、リンパ系の停滞によって引き起こされる脚の組織の重度の腫れです。この場合、四肢は著しく肥大し、密度が高まり、可動性が低下し、最終的には障害につながる可能性があります。
リンパ浮腫の形成は、軟部組織の栄養障害とも関連しています。軟部組織の萎縮は、組織の緊張低下、四肢の感覚障害、そして運動機能の制限につながり、作業能力の一部または完全な喪失を引き起こします。
時間が経つにつれて、体に潰瘍が現れ、そこから膿が滲み出てなかなか治らないことがあります。これは、組織の再生能力が著しく低下しているためです。そして、開いた傷口は、感染症の発症の危険因子とみなされる可能性があります。傷口に感染物質、埃、汚れが入り込むと、敗血症や化膿性壊死(壊疽)の発症につながる可能性があります。命に関わるような状況では、手足を失うことさえあります。
いずれにせよ、PTSFの進行は、症候群の形態に関わらず、最終的には障害につながります。障害がどの程度早く現れるかは、病気の進行を遅らせるために講じられる対策に左右されます。静脈不全は、手足の腫れや静脈の腫れといった美容上の欠陥だけではないことを理解することが非常に重要です。これは、患者さんの生活の質と職業能力に影響を与える深刻な問題であり、特に就労世代にとって重要です。このプロセスは不可逆的ですが、進行を止め、障害の発症を遅らせる機会は常に存在します。
診断 血栓後症候群
血栓後静脈炎症候群は、様々な原因によって発症する可能性のある静脈不全の進行段階に応じた症状群です。静脈専門医にとって、これらの原因を特定し、処方された治療によって患者の生活に悪影響を及ぼす症状の重症度を軽減することは非常に重要です。
臨床像、すなわち身体診察、触診、問診で明らかになる症状は、患者の予備診断に役立ちます。しかしながら、多くの場合、患者は何も訴えず、下肢血管の急性血栓症のエピソードを思い出すことができません。大血管の閉塞であれば、激しい痛み、脚の重苦しさや膨満感、組織の浮腫、体温上昇、悪寒などが現れることがあります。しかし、小静脈の血栓症は、何ら症状が現れない場合があり、そのような不快な結果をもたらす出来事を思い出すことさえできないことがあります。
この場合に処方される検査(一般血液検査および凝固造影検査)は、血栓形成の素因となる炎症と血液凝固能の亢進を記録することしかできません。これに基づいて、医師は血栓性静脈炎、静脈瘤、血管血栓症、またはそれらの合併症である血栓性静脈炎後疾患のいずれかの病態を推定することができます。
患者が以前に血管疾患の治療を受けたことがあれば、医師はPTFSの発症を推測しやすくなります。しかし、初診では、前述の病態に類似する不快な症状の原因を理解するのは容易ではありません。そこで機器診断が役立ち、血管の開存性を評価し、静脈瘤の病巣を特定し、目に見えない栄養組織損傷の存在について結論を導き出すのに役立ちます。
以前は、静脈疾患の診断は検査によって行われていました。例えば、デルベ・ペルテス法による「行進テスト」では、患者の脚を大腿部に止血帯で固定し、3~5分間行進させます。皮下血管の虚脱と腫脹の様子から、深部静脈の通過可能性を判断します。しかし、この検査では誤った結果が多く出たため、その妥当性が疑問視されていました。
プラットテスト1は、深部血管の状態を評価するためにも用いられます。このテストでは、まず患者のすねの中心部の周囲径を測定します。次に、臥位で脚を弾性包帯でしっかりと固定し、皮下血管を圧迫します。患者が立ち上がり、10分間活発に動いた後、自分の気持ちを話してもらい、すねの容積を視覚的に評価します。ふくらはぎの筋肉周辺の急激な疲労感と痛み、そして測定器で測定したすねの周囲径の増加は、深部静脈の病変を示唆します。
穿通静脈弁の機能と状態は、ゴム包帯と止血帯を用いたプラットテスト2、3つの止血帯を用いたシェイニステスト、そしてタルマンが開発したこのテストの修正版を実施することで評価できます。トロヤノフテストとガッケンブルックテストは、表在静脈の状態を評価するために使用されます。
これらの検査は、機器による検査が実施できない場合でも、医師に十分な情報を提供します。確かに、今日ではほとんどの医療機関に必要な機器が備えられており、これは超音波装置(米国)だけではありません。機器による検査方法の情報量と結果の精度は、上記の診断検査よりもはるかに高いと言わざるを得ません。
今日では、静脈疾患の正確な診断は超音波デュプレックススキャン(USDS)によって行われています。この方法は、深部静脈における血栓の存在だけでなく、血栓塊の蓄積や血栓溶解に伴う結合組織の増殖による血管内腔の狭窄も診断できます。コンピューターモニターに表示される情報により、医師は病状の重症度、すなわち血栓塊が血流をどの程度遮断しているかを評価することができます。
血栓後静脈炎症候群(PTS)においても、ドップラーグラフィー(UZGD)のような下部血管の静脈疾患の診断法は同様に重要です。この検査により、血流の均一性、その障害の原因、静脈弁の生存能力、血管床の代償能力を評価することができます。通常、医師は血管内に異物のない滑らかな静脈壁と、呼吸に合わせてリズミカルに振動する弁を確認できるはずです。
カラードップラーマッピングはPTFSにおいて特に普及しており、血栓による静脈閉塞により血流が途絶えた領域を検出することができます。血栓部位では、複数のバイパス血流経路(側副血行路)を検出できます。閉塞部より下側のこのような血流は呼吸運動に反応しません。閉塞静脈より上側では、装置は反射信号を受信できません。
PTFSにおける造影剤を用いた機能的動態静脈造影(血管の状態を評価する方法の一つ)は、はるかに少ない頻度で実施されます。この検査により、静脈血管の輪郭の不規則性、拡張した穿通静脈を介した深部静脈から表在静脈への血流の逆流、そして側副血行路の存在を検出することができます。患者が特定の運動を行うと、静脈血管からの造影剤の除去が遅くなることや、静脈閉塞部における造影剤の消失に気付くことがあります。
コンピューター静脈造影や磁気共鳴静脈造影などの診断方法も血管閉塞の診断に使用できますが、静脈系の動態に関する情報は得られません。
静脈疾患の診断には、静脈圧測定法という別の方法があります。この方法では静脈圧を測定することができます。また、放射性核種静脈造影法では、下肢だけでなく静脈系全体における血流の性質と方向を調べることができます。
差動診断
血栓後静脈炎症候群(PTFS)の鑑別診断では、PTFSと同様の症状を伴う疾患との鑑別が可能です。医師がどのような疾患を扱っているのかを理解することが非常に重要です。遺伝や患者の生活習慣に起因する静脈瘤なのか、それとも血栓後静脈炎に典型的な二次性静脈瘤なのかを理解することです。PTFSは静脈血栓症の結果として発症し、既往歴でその兆候が見られる場合があります。あるいは、多くの患者に見られる静脈瘤の「散在性」、栄養障害の重症度、弾性ストッキング、タイツ、ハイソックス着用時の脚の不快感、弾性包帯の装着時(表在静脈が圧迫されている場合)などによって、PTFSの兆候が明らかになることもあります。
急性静脈血栓症もPTFSと症状が似ており、脚に激しい圧迫痛が生じ、患者は意識不明の状態になります。また、急性期は2週間以内で、その後は栄養変化を伴わずに症状が治まります。数ヶ月から数年後には、脚に再び不快感を覚えることがあります。これは、血栓後静脈炎症候群(PTFS)の発症を示唆している可能性があります。
先天性静脈洞瘻では、下肢の容積増加も観察されます。しかし、この症例では脚の長さも増加し、静脈瘤の複数の症状、過剰な毛髪の成長、そして様々な順序で散在する形のない黒ずみが脚に観察されます。
心不全や腎不全の患者は、脚の顕著な腫脹を訴えることがあります。しかし、この場合、腫脹のみを呈しており、痛みや栄養変化は伴いません。また、PTFSでは、血栓が形成された片方の脚に症状が現れることが多いのに対し、心不全や腎不全の場合は、両脚に同時に腫脹が認められます。
PTFSと同様の症状を示す血管病変としては、下肢血管の閉塞性動脈内膜炎と動脈硬化症があります。しかし、この場合、静脈血管ではなく、機器診断で確認できる大小の末梢動脈の損傷について言及しています。
処理 血栓後症候群
防止
ご覧の通り、PTFSの治療は報われない仕事です。血管外科医の患者の多くは、この病気を予防する方が、その症状に対処するよりも簡単だという意見に同意するでしょう。しかし、血栓後静脈炎症候群(PTFS)の予防は、急性静脈血栓症の発症を予防することであり、これは実際には健康的なライフスタイルの要件に近いものです。
血管血栓症とその合併症を予防するための主なルールは次のとおりです。
- 飲酒、喫煙、摂食障害といった悪い習慣を控えましょう。アルコール依存症と喫煙は体に有害な影響を与え、血液の質や血管の状態に影響を与えます。また、食べ過ぎは体重増加や下肢とその組織(血管、骨、軟骨、筋肉など)への負担増加につながります。
- バランスの取れた食事を心がけましょう。食事には、ビタミン、ミネラル、アミノ酸、バイオフラボノイドなど、生体細胞の構築とその生命活動に関与する物質を豊富に含む食品を多く含めるべきです。しかし、特に既に肥満の人や糖尿病の人は、脂肪や炭水化物を多く含む料理の量を制限する必要があります。
- 春と冬には、食べ物から十分な栄養を摂取できないため、薬局でビタミンとミネラルの複合体を摂取して、体の機能を維持する必要があります。
- 水分摂取量に注意することが重要です。水分摂取が不足すると、血液粘度が上昇することがよくあります。医師は、飲み物、前菜、ジュースなどに含まれる水分を含め、1日に少なくとも2リットルの水分を摂取することを推奨しています。
下痢や嘔吐を伴う胃腸管の問題の場合は、血液の凝固や血栓の形成を防ぐために脱水療法を行う必要があります。
- 低血行動態は、静脈不全を含むあらゆる停滞現象の最大の敵です。座りがちな生活習慣や座りっぱなしの仕事は、細胞の代謝を低下させます。その結果、過剰な体重増加、代謝障害、血管の脆弱化などが生じます。
毎日の運動に加えて、新鮮な空気の中での散歩、サイクリング、水泳、ヨガなどを生活に取り入れましょう。
コンピューターで作業する場合や、その他の座り作業を行う場合は、休憩を取ることが不可欠です。休憩中は、かかとを床に軽く叩いたり、つま先で歩いたり、かかとからつま先まで転がったり、膝を上げたりすることが推奨されます。
- 血液凝固障害がある場合は、医師の処方どおりに抗凝固剤を服用し、さまざまな合併症が現れるまで待たずに初期の静脈疾患を治療することが重要です。
血栓後静脈炎症候群は単独で発症するものではなく、急性血管血栓症の結果として生じるため、独立した疾患として捉えるのは無意味です。しかし、血栓症は不健康な生活習慣の結果として起こるものです。ほとんどの場合、その発生は避けられたはずの病態です。しかし、私たちの生活において健康に注意を払うのは、病気の症状が現れて初めてであり、予防はもはや重要ではなくなり、治療に取って代わられてしまうことがほとんどです。
予測
血栓性静脈炎後症候群(PSTS)には、保存的治療や外科的治療が数多く存在し、この病態に対する様々な非伝統的な治療法が用いられているにもかかわらず、この疾患の予後は依然として不良です。効果的な外科的治療であっても、良好な結果が得られるのは、患者が若く、病状が進行していない場合に限られます。静脈弁が破壊されている場合、弁膜症の治療は未だ開発段階にあるため、良好な結果が得られる見込みはほとんどありません。
PTFSは進行性の静脈疾患であり、現在達成可能なのは長期寛解のみです。これは、静脈血管とその弁の破壊過程を遅らせることができれば可能です。この場合、安定した寛解は、患者が医師の指示と推奨事項を一貫して定期的に遵守した場合にのみ達成可能です。
たとえ血栓後静脈炎症候群の不快な症状が消え、患者が目に見えるほどの緩和を感じたとしても、治療を中止するのはまだ早すぎます。血管血栓症の再発リスクは依然として存在し、再発を防ぐため、血液をサラサラにし、血小板凝集を防ぐ抗凝固薬を一定期間服用する必要があります。
抗凝固療法の期間は、病気の進行度や原因によって異なります。上記の薬剤をどれくらいの期間服用し、どれくらいの頻度で治療を繰り返す必要があるかは、主治医によって決定されます。主治医は患者さんが生涯にわたって診察を受けることになります。通常、治療期間は少なくとも6ヶ月かかります。再発性血栓症の場合は、抗凝固薬が生涯にわたって処方されます。何もしなければ、病気は進行し、やがて身体に障害を負うことになります。
栄養性潰瘍の患者は予後が最も悪いです。長期間治癒しない創傷は細菌感染を引き起こし、化膿性過程や組織壊死を引き起こすからです。場合によっては壊疽を発症し、足を切断せざるを得なくなります。たとえそのような事態に至らなくても、体内の慢性炎症プロセスは、人の健康と幸福に独自の調整を加え、免疫システムの混乱やアレルギーの発症を引き起こします。



 [
[