トルコ鞍の側方に位置する海綿静脈洞領域で血栓による血管閉塞が発生すると、海綿静脈洞血栓症と呼ばれます。この病態は、様々な感染症などの炎症反応の結果として発症します。海綿静脈洞血栓症はまれな疾患であると同時に、炎症が脳組織に広がるリスクが高いため、非常に危険な疾患と考えられています。この疾患は脳内の血行障害を伴い、適切な治療が行われなければ患者は死に至る可能性があります。[ 1 ]
海綿静脈洞血栓症は、発熱、頭痛、眼窩周囲浮腫などの視覚障害、眼筋麻痺を伴うことが多く、早期発見が良好な転帰を得る上で極めて重要です。抗生物質や抗凝固薬を用いた現代的な治療法にもかかわらず、視力喪失、複視、脳卒中などの長期的な後遺症のリスクは依然として高いままです。[ 2 ]、[ 3 ]
疫学
海綿静脈洞血栓症という病態は、かなり昔から知られていました。この疾患は、様々な時代の科学者によって記述されてきました。18世紀にはアイルランドの外科医兼解剖学者ウィリアム・ディース、19世紀にはスコットランドの医師アンドリュー・ダンカン教授によって記述されました。
この病気はまれであると考えられています。成人患者の場合、有病率は人口 100 万人あたり約 3 ~ 4 人、小児患者 (子供および青少年) の場合、有病率は人口 100 万人あたり約 7 人です。
海綿静脈洞血栓症は20~40歳の人に最も多く見られ、女性に多く見られます。[ 4 ]
致死的な転帰は、この病気の症例の5-25%で発生します。[ 5 ]
原因 海綿静脈洞血栓症
海綿静脈洞血栓症は、常に何らかの病理学的過程の結果として発症します。本疾患の発症には、複数の疾患が同時に関与している可能性があります。一部の専門家は、海綿静脈洞血栓症は単独で発症することもあると考えていますが、多くの科学者は、すべての症例において何らかの誘発原因が存在すると確信しており、必ずしもそれを特定できるとは限らないと考えています。[ 6 ]
海綿静脈洞血栓症は様々な感染性微生物によって引き起こされる可能性がありますが、そのほとんどは細菌性です。黄色ブドウ球菌は症例の3分の2を占める可能性があり、メチシリン耐性を考慮する必要があります。その他の一般的な微生物としては、レンサ球菌属(症例の約20%)、肺炎球菌(5%)、プロテウス、ヘモフィルス、シュードモナス、フソバクテリウム、バクテロイデスなどのグラム陰性微生物、そしてコリネバクテリウムや放線菌などのグラム陽性微生物が挙げられます。これらの微生物(バクテロイデス、放線菌、フソバクテリウム)の一部は嫌気性です。海綿静脈洞血栓症における真菌感染症はそれほど一般的ではありませんが、アスペルギルス症(最も多い)、接合菌症(例:ムコール症)、または免疫不全患者におけるコクシジオイデス症などが挙げられます。海綿静脈洞血栓症を引き起こす稀な要因としては、トキソプラズマ症、マラリア、旋毛虫症などの寄生虫や、単純ヘルペス、サイトメガロウイルス、麻疹、肝炎などのウイルス性原因が挙げられます。
ほとんどの場合、この病気は次のような根本的な原因に関連しています。
- 感染性および炎症性反応、特に上気道および視覚器官の感染性病変(眼窩蜂窩織炎、せつ、眼球後膿瘍、様々な種類の中耳炎、副鼻腔炎、髄膜脳炎、乳様突起炎)。場合によっては、急性呼吸器ウイルス感染症、真菌感染症、全身性敗血症が「原因」となることもあります。
- 脳組織および静脈洞への局所的損傷を伴う中枢神経系の非感染性疾患 - 特に、脳神経外科手術、外傷性脳損傷、腫瘍プロセス(転移を含む)の後。
- 血行動態障害、静脈系の病変(例:重度の脱水、心不全、抗リン脂質症候群、中心静脈血管における血栓形成を伴う長期カテーテル挿入、頭部の血栓性静脈炎)。
- 結合組織病変(全身性エリテマトーデス、「ドライ」症候群、全身性血管炎)。
- 経口避妊薬の長期使用、妊娠などに伴うホルモンの不均衡。
- 先天性突然変異または凝固因子V、C、Sタンパク質物質、プロトロンビンおよびアンチトロンビン、ホモシステイン含有量の変化、ならびにプラスミノーゲンまたは因子XIIIの欠乏によって引き起こされる血栓症。[ 7 ]、[ 8 ]、[ 9 ]、[ 10 ]
危険因子
海綿静脈洞血栓症の発症には以下の要因が寄与します。
- 体内の自己免疫プロセス(全身性エリテマトーデス、関節リウマチなど)
- 血管内に血栓を形成する遺伝的傾向。
- 糖尿病、特にその末期段階。
- 脳の洞状領域におけるさまざまな病因による腫瘍形成。
- 顔面および頭部の感染症および炎症性疾患(歯周炎、副鼻腔炎、中耳炎、中鼓室炎など)
- 心血管疾患(心拍障害、冠状動脈疾患、心臓発作)
- 副鼻腔の閉塞を伴う外傷性脳損傷。[ 11 ]
病因
海綿静脈洞血栓症の発症は、脳静脈の解剖学的特徴に起因します。脳静脈には筋壁や弁系がありません。さらに、脳静脈は「分岐」を特徴としています。多数の吻合部があり、1本の静脈血管が複数の動脈プールから血液を通過させることができます。
脳静脈は浅部と深部があり、硬膜洞に流れ込みます。この場合、浅部静脈網は主に上矢状静脈洞に流れ込み、深部静脈網は大脳静脈と直静脈洞に流れ込みます。
海綿静脈洞血栓症は、病変の臨床像を決定する2つのメカニズムによって発症する。第一のメカニズムでは、脳静脈血管が閉塞し、脳浮腫および静脈血流の阻害が生じる。第二段階は、大静脈洞の閉塞に伴う頭蓋内圧の上昇である。健常者では、脳脊髄液は脳室から大脳半球の上下側面のくも膜下腔を通過し、くも膜神経叢で吸収され、上矢状静脈洞へと流れる。海綿静脈洞血栓症では、静脈圧が上昇し、その結果、脳脊髄液の流れが阻害され、頭蓋内圧の上昇が生じる。[ 12 ]
症状 海綿静脈洞血栓症
海綿静脈洞血栓症の臨床像の発現の程度は、病態の根本原因、循環障害の増加率、患者の年齢や全般的な健康状態によって異なります。[ 13 ]
ほとんどの患者にとって、最初の「警鐘」となるのは頭痛です。頭痛は鋭いものから強まるもの、局所性のものから拡散性のもの、痛みを伴うものから周期的なものまで、時には吐き気(嘔吐に至る)を伴うこともあります。感染性血栓症では、横臥位(例えば夜間)での頭痛の増強、体温上昇、その他の中毒症状が伴います。
眼の病理学的所見は、腫脹、眼窩周囲部を圧迫した際の疼痛、眼球全体の疼痛として現れる。結膜浮腫、様々な強度(通常は両側性)の眼球突出が認められる。患者は突然の視力低下を訴える。[ 14 ] 場合によっては、上眼瞼の静脈瘤を触知できることもある。主な外的徴候は、皮膚の発赤またはチアノーゼ、額、こめかみ、頬、鼻唇三角の腫脹である。特徴的な症状は、側頭骨の乳様突起の腫脹である。
耳鳴りから昏睡状態まで、全般的な健康状態が損なわれることがあります。一部の患者は精神運動性の興奮を経験しますが、これは特に心臓発作や脳卒中の患者に特徴的な症状です。その後、運動感受性失語、麻痺、けいれん発作といった局所的な神経学的症状が現れます。[ 15 ]、[ 16 ] 髄膜症状は比較的まれです。
局所的な神経学的所見としては、上眼瞼の下垂、眼球運動制御の制限、損傷した神経支配領域における表面知覚の低下などが挙げられます。場合によっては、斜視が観察されます。
ステージ
海綿静脈洞血栓症は、その経過中に、直接的(第 1 段階)兆候と二次的(間接的)兆候の段階を経ます。
初期症状には次のようなものがあります:
- 視力が突然低下し、失明に至る場合。
- 眼球が前方に突出し、その後変位する。
- 視神経とまぶたの腫れ;
- 首に激しい痛みがあり、この部分の動きが制限される。
- 激しい頭痛。[ 17 ]、[ 18 ]
- 間接的な兆候としては次のようなものが考えられます。
- 嘔吐するほどの吐き気。
- 高体温;
- 主に上肢と顔面の不随意筋のけいれん。
- 思考プロセスの障害、混乱。[ 19 ]
間接的な兆候が現れた場合、昏睡前状態や昏睡状態に移行するリスクがあるため、第二段階では緊急医療を提供することが極めて重要です。
フォーム
病因学的には、海綿静脈洞の無菌性(非感染性)血栓症と感染性(敗血症性)血栓症に区別されます。[ 20 ]
無菌型は臨床現場で比較的多く見られ、次のような原因で発生します。
- 外傷性脳損傷;
- 外科的(神経外科的)介入中の合併症;
- 脳内の腫瘍プロセス;
- 内頸静脈の閉塞;
- 脊髄麻酔および硬膜外麻酔の合併症;
- ホルモンの不均衡;
- 心不全、不整脈、心臓欠陥;
- ネフローゼ症候群[ 21 ]
- 重度の脱水症状;
- 血液凝固機構の疾患;
- 血栓形成症;
- 肝臓疾患(肝硬変)など
感染性疾患は、微生物、ウイルス、真菌によるものがあり、これらの病態は以下のような疾患によって引き起こされる可能性があります。
- 頭蓋内膿瘍;
- 微生物、ウイルス、真菌による感染症;
- 寄生虫病。
合併症とその結果
海綿静脈洞血栓症は多くの合併症を引き起こす可能性があります。患者が医師の診察を受け、治療を開始するのが早ければ早いほど、副作用の発生率が低くなることを覚えておくことが重要です。初期症状としては、心臓発作、脳浮腫、局所発作などが挙げられます。[ 22 ] 最も一般的な長期的な症状は以下の通りです。
- くも膜の漿液性炎症(くも膜炎)
- 視力の低下;
- 瞳孔不同(瞳孔の大きさが異なる)
- 眼球の外転に関与する外直筋の収縮を司る外転神経の麻痺。
- まぶたの垂れ下がり;
- 脳血管障害、脳卒中;
- 視床下部-下垂体機構によるホルモンの不均衡。[ 23 ]
小児期の海綿静脈洞血栓症は、知的障害や様々な神経障害を引き起こす可能性があるため、特に危険です。こうした異常は、多くの場合、小児の将来の生活の質に重大な影響を与えます。[ 24 ]、[ 25 ]
海綿静脈洞血栓症による死亡率は約20%です。
血栓症の再発の可能性は多くの要因に左右されますが、特に回復期間の完全性とすべての医学的勧告の遵守が重要です。リハビリテーション期間は通常長く、数ヶ月にわたります。主な治療コースを終え、外来治療に移行した後は、最大限の休息を取り、身体活動による負担をかけず、過食を避け、喫煙[ 26 ]と飲酒を控えることが重要です。この段階での薬物療法は、医師が個別に処方します。[ 27 ]
診断 海綿静脈洞血栓症
海綿静脈洞血栓症の診断は、主に病理学的徴候が乏しいことから、難しいと言えるでしょう。多くの場合、鑑別診断がまず行われ、他の可能性のある病態を除外することで仮診断が下されます。
海綿静脈洞血栓症の疑いがある場合の診断計画は、次の手順で構成されます。
- 疾患に関する情報収集、患者の診察および問診。最初の問診は神経科医が行います。神経科医は訴えを注意深く観察し、不快な症状の出現時期を特定し、他の症状や併発する病態の有無を確認します。その後、身体診断を行い、疾患の外的兆候を特定します。
- 神経学的状態の確認。海綿静脈洞血栓症の患者の多くは、瞳孔反射および角膜反射の抑制、眼瞼領域の感覚低下または消失、眼球の前方移動(眼球突出)、眼筋麻痺、および斜視を経験します。炎症過程が脳組織に広がると、眼球障害、中枢性麻痺および麻痺、そして髄膜刺激徴候陽性として現れます。
- 眼科医による検査。検査中に、重度の結膜浮腫や視野欠損(半盲)が発見されることがあります。眼科医は、視神経乳頭の輪郭の不明瞭化や眼底静脈の拡張を確認します。[ 28 ]
次に、患者は以下の臨床検査を受けます。
- 一般的な血液検査(海綿静脈洞血栓症は、好中球増多、赤沈上昇、ヘモグロビン値低下、中等度のリンパ球減少症、そして頻度は低いが血小板減少症を特徴とする)
- 一般的な尿分析;
- 脳脊髄液の検査(海綿静脈洞血栓症の場合、タンパク質レベルの上昇、血球の存在が観察されますが、頻度は低く、脳脊髄液に変化はありません)。
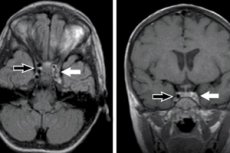
機器診断法としては、X線、[ 29 ]、コンピュータ断層撮影、磁気共鳴画像法が最もよく用いられる。[ 30 ]
MRIでは、T1モードでは血栓が脳実質の強度を持つ領域として、T2モードでは低強度領域として描出される。亜急性期には、いずれのモードでも血栓形成部位の磁気共鳴信号が増加する。[ 31 ]
海綿静脈洞血栓症は、CT検査で高吸収域として現れます。高吸収域、脳槽および脳室の狭小化が認められます。造影剤を用いた検査では、海綿静脈洞血栓に加え、閉塞した静脈洞部に造影剤が集積しない「empty delta」症状が観察されます。[ 32 ]、[ 33 ]
差動診断
海綿静脈洞血栓症が疑われる場合は、特に以下の一般疾患および眼科疾患との鑑別診断が必要です。
- 原発巣に関係なく発生する敗血症。患者は細菌血症の有無について検査されます。
- 耳性疾患の合併症として起こるS状静脈洞血栓症。
- 脳静脈の血栓性静脈炎。典型的な発作様発作の反復、局所病変の移動、神経症状の急速な消失を伴います。また、鋭い頭痛、嘔吐、徐脈、視神経乳頭の充血、局所性けいれん発作を伴う脊髄高血圧も特徴的です。
- 眼窩病変には、眼窩蜂窩織炎、眼球後出血、肉腫、その他眼球突出を伴う疾患が含まれます。感染症および神経学的徴候の存在は、海綿静脈洞血栓症を示唆します。眼周囲の腫れや痛み、視力低下がある場合は、眼窩蜂窩織炎が疑われます。さらに、X線検査も行われます。
海綿静脈洞血栓性静脈炎の典型的な症状は、眼球の動きが制限される両側眼球突出です。
処理 海綿静脈洞血栓症
海綿静脈洞血栓症の治療手順は、患者の年齢、病理学的所見の強度、および疾患の根本原因によって異なります。薬物療法が無効の場合は、手術とそれに続くリハビリテーションが処方されます。[ 34 ]
治療の主な焦点は、海綿静脈洞の開存性を回復させることです。血栓溶解療法の成功例も知られていますが、その背景から、出血リスクが大幅に高まります。現在、抗凝固薬(例えば、低分子量ヘパリン)が第一選択の治療薬となっています。[ 35 ] 専門家が指摘するように、血栓症の急性期に直接抗凝固薬を使用することで、予後が大幅に改善され、患者の死亡率と障害率が低下します。[ 36 ]
感染誘発性海綿静脈洞血栓症の場合、広範囲の抗菌作用を持つ薬剤、特にセファロスポリンを使用した高用量の抗生物質療法が処方されます。
- セフトリアキソンを1日2g、静脈内注入する。
- メロペネム、セフタジジン 6 g/日を静脈内注入する。
- バンコマイシン2gを1日2g静脈内投与。
主要な感染巣を検査し、対処することが極めて重要であり、必要であれば外科的治療に頼るべきである(手術は抗生物質療法の前に行うべきではない)。[ 37 ]
海綿静脈洞血栓症の急性期を過ぎると、間接経口抗凝固薬(ワルファリン、アセノクマロール)が処方され、INRが2~3の範囲に収まるように重点が置かれます。直接抗凝固薬は、国際標準化比(INR)の指標が達成されるまで使用すべきです。[ 38 ]
無菌性病態では、ヘパリンを静脈内または皮下注射で25000~5000単位使用します。投与量は徐々に増量し、1日7万単位まで増量します。治療は、症状の改善が認められるまで継続されます。
主な治療に加えて、発作や頭蓋内圧亢進などの合併症の発症を予防するための対策が講じられます。そのために、抗てんかん薬が使用され、人工肺換気(呼気時に(+)圧をかける過換気)、浸透圧利尿薬が処方されます。利尿薬を服用する際には、過剰な体液排泄が血液のレオロジー特性に悪影響を及ぼし、血栓の形成を悪化させる可能性があることに留意する必要があります。[ 39 ]
場合によっては、特に脳浮腫の場合にはグルココルチコイドが使用されますが、その有効性は依然として疑問視されています。
特に重度の海綿静脈洞血栓症で脳構造が圧迫されている場合には、適応に応じて片側頭骨切開による減圧術が行われる。[ 40 ]
防止
海綿静脈洞血栓症の予防における最も重要な点は、体内のあらゆる感染症や炎症プロセス、特に呼吸器系に影響を与えるものを適時に治療することです。呼吸器疾患を頻繁に患う人や、呼吸器系の慢性疾患を患っている人は、予防のために少なくとも6ヶ月に1回は主治医の診察を受ける必要があります。
血管壁を強化するための対策が必要です。健康的な自然食品を摂取し、毎日十分な水分を摂取し、医師の指示に従って定期的にマルチビタミン剤を摂取することが重要です。
血栓症を引き起こす要因の一つは、体内の感染プロセスです。特に、ウイルス、細菌、真菌による感染は危険な場合があります。病気が進行した場合は、医師の指示に従い、適切なタイミングで適切な治療を受けることが重要です。治療を完了せずに中止することは絶対に避けてください。ましてや、医師が処方した薬の服用量を変更したり、処方箋を自分で変更したりすることは絶対に避けてください。
予測
海綿静脈洞血栓症は、早期に発見され、適切な治療が適切なタイミングで行われれば、最も良好な予後が期待できます。薬物療法により炎症過程を抑制し、血栓を除去し、正常な血液循環を回復させることができます。診断が遅れた場合は、より本格的な治療が必要となります。[ 41 ]
血栓症の最も一般的な合併症は、脳梗塞、脳出血、脳浮腫です。これらの症状は、患者の約2人に1人に発生します。まれな合併症としては、てんかん発作や肺塞栓症などが挙げられます。感染性炎症の結果として、膿瘍(肝臓、肺、脳を含む)、化膿性髄膜炎、肺の炎症プロセスが発生することがあります。[ 42 ]、[ 43 ]
海綿静脈洞血栓症は、病変が脳構造に近接しているため、非常に危険です。そのため、炎症反応が脳組織や血管に広がるのを防ぐため、できるだけ早く医療機関を受診することが重要です。[ 44 ] 適切な時期に診断と治療を行うことで、健康状態を回復し、合併症の発症を防ぐことができます。


