「子宮形成不全」という用語は、この臓器の発達が不十分な場合に医師によって使用されます。通常の年齢や生理学的基準と比較すると、子宮体のサイズが小さくなります。このような障害は、多くの病理学的理由に関連して、先天性または後天性である可能性があります。子宮形成不全は、必ずしも明らかな兆候を伴うとは限りません。多くの場合、病理は超音波診断中に検出されます-ほとんど偶然です。形成不全のいくつかの形態は、妊娠に深刻な障害をもたらします。
子宮形成不全:それはアクセシブルな言語で何ですか?
ギリシャ語から翻訳すると、形成不全は文字通り「不十分な形成」、「不十分な発達」を意味します。つまり、子宮の形成不全は、この臓器が完全にではなく、正しく発達していない状態です。同様の診断は、女性が生殖年齢に達したときに、子宮のサイズが子供を妊娠して産むのに必要な最小の適切なサイズに対応していないことが明らかになったときに行われます。それにもかかわらず、多くの形態の形成不全では、妊娠して出産することは依然として可能です。主なことは、良い医者を見つけ、検査を受け、専門家の推奨に従うことです。 [1]
したがって、子宮形成不全の診断の主な特徴は、そのサイズの縮小であり、妊娠の開始を複雑にしたり、妊娠や妊娠を不可能にすることさえあります。
彼らは、生殖器官の成熟過程の完了時に、そのサイズが正常値に「達しない」場合やその他の構造的異常が見つかった場合、子宮の形成不全について述べています。多くの場合、病理学は、卵巣の乳児症、外性器または子宮内膜の形成不全と共存します。
子宮内膜形成不全は、機能性子宮層の未発達であり、妊娠発達のメカニズムにおいて重要な役割を果たしています。排卵期のこの層の厚さが0.8cm未満の場合、卵子は子宮内に足場を築くことができません。まれに、そのような状況でも着床プロセスは起こりますが、子宮内膜形成不全の状態では、妊娠が困難であり、胎盤機能不全の結果として突然の流産または子宮内胎児の凍結のリスクが常にあります。
子宮内膜層には、新しい細胞を形成する基底層と、上皮および腺の構造からなる機能層が含まれます。機能層は、毎月の周期的な出血が始まるたびに拒絶される傾向があります。サイクル中、必要な機能的活動に応じて子宮内膜が変化します。通常の受胎の可能性は、その厚さといわゆる成熟度に依存します。 [2]
子宮内膜形成不全の診断は、月経周期の最初の段階で層の厚さが0.6 cm未満で、2番目の段階で0.8 cm未満の場合に行われます。同様の状況では、受精卵が最小のらせん状動脈、それはそれを高酸素濃度の条件に置きます。これは、その実行可能性に悪影響を及ぼします。科学実験が示すように、胚発生は、子宮内膜層が8〜12ミリメートルの厚さのときに発生する酸素濃度の低下を背景に、より快適に進行します。
疫学
女性の内部生殖器官の異常な発達と未発達は、すべての既知の先天性欠損症の約4%を占めています。それらは出産可能年齢の患者の3.2%に見られます。
一般に、泌尿生殖器系の発達の欠陥は、すべての先天性ヒト異常のリストの4番目を占めています。
統計によると、子宮形成不全の程度が2または3の女性は、健康な赤ちゃんを妊娠して出産する可能性があります。これは、医師が処方する有能な治療によって促進されます。最初の病状では、受胎の可能性は大幅に減少しますが、卵巣が正常に機能し、本格的な卵子が生産されている場合は、代理出産サービスに連絡して体外受精を行うことができます。
子宮形成不全は、多嚢胞性卵巣疾患の存在下でしばしば見られます。形成不全の最も一般的な合併症は、不妊症と子宮外妊娠です。
原因 子宮の形成不全。
子宮形成不全の発症には多くの既知の理由があります。ただし、最も頻繁に示されるのは次のとおりです。
- 胎児の子宮内発達障害(少女が生まれる前から病理が形成される);
- 小児期または青年期に発生したホルモンバランスの乱れ、甲状腺疾患;
- 遺伝的素因(同様の問題が他の女性の親族で診断されました)。
子宮の形成不全のプロセスは、幼児期に起こった深刻なストレスの多い状況の結果として発生する可能性があります。多くの場合、「犯人」は、長期にわたる感染症や炎症性疾患、不健康な食事、過度の運動などです。 [3]
女性の体の子宮は子宮内発達の段階で形成され始めます。これは妊娠のおよそ5週目に起こります。そのサイズはまだ小さいですが、妊娠の生理学的完了の前に、この器官は完全に形成されるべきです。10歳になるまで、子宮の成長は遅く、緩やかです。さらに、最大3年間、臓器は腹腔内にあり、その後、骨盤腔内に落ちます。10歳から14歳までの年齢の後、子宮の成長は著しく活性化されます:思春期の段階で、それは通常の量を獲得します:
- 長さ約48mm、厚さ33 mm、幅41mmの子宮。
- 首の長さは約26mm。
- 子宮と子宮頸部の全長は約75mmです。
子宮の異常な発達または形成不全がある場合、ほとんどの場合、これは以下の理由によるものです。
- 何かがその形成の段階でさえ器官の正常な発達を妨げました。おそらく、それは子宮内中毒、または遺伝子または染色体レベルでの機能不全であり、生殖器の成長の停止につながりました。
- 子宮は正常に発達していましたが、子供の体に機能不全が発生し、内分泌系の働きに影響を及ぼしました(ホルモンの背景)。
失敗する可能性があります:
- 重度のウイルス感染を背景に(たとえば、インフルエンザウイルスは下垂体や視床下部などの内分泌系の主要臓器を攻撃することがよくあります)。
- SARS、扁桃炎を含む呼吸器系の頻繁な感染症の後;
- ニコチン、アルコール、麻薬を含む、絶え間ないまたは重度の中毒を伴う;
- 絶え間ないストレス状態にとどまる、または視床下部に悪影響を与える長期にわたる深いストレスのため。
- 精神的または肉体的な過負荷を伴い、これも身体に深刻なストレスをもたらします。
- 体内のビタミンの不足の結果として(顕著な低ビタミン症を意味します);
- 下垂体または視床下部の腫瘍プロセスを背景に;
- 生殖器がウイルス感染、特にはしか、おたふく風邪、風疹によって損傷を受けた場合。
- 貧しい栄養、定期的な栄養失調、少女の食事の強制的かつ意図的な制限;
- 卵巣への早期の外科的介入。
危険因子
子宮形成不全の子供(女の子)の誕生のリスクグループには、悪い習慣(アルコール乱用、喫煙)、薬物中毒、または定期的に職業上の危険に直面している女性、または妊娠初期にウイルス感染または中毒に苦しんでいる女性が含まれます。遺伝的要因の役割、おそらく生物学的細胞劣等感(生殖器の構造を意味する)、および化学的、物理的、生物学的影響の有害な影響も議論の余地がないと考えられています。 [4]
先天性タイプの子宮形成不全は、妊娠中の胚への損傷の結果として発生する、または遺伝的原因による性的乳児症または統合的病理の徴候です。多くの場合、トリガーは視床下部からの規制システムの違反、または過度の下垂体活動を背景とした卵巣機能不全によるものです。このような調節障害は、小児期および青年期に見られます。それらはそのような要因に関連しています:
- 低ビタミン症;
- さまざまな種類の中毒(アルコールおよび麻薬を含む);
- 神経障害;
- 性別や年齢に対応しない過度の精神的および肉体的(スポーツ)ストレス);
- 食欲不振;
- 体内で頻繁に感染するプロセス(狭心症、ウイルス感染、インフルエンザ)。
これらの要因は、最初は正常に形成されている子宮器官の発達の阻害に直接影響します。
病因
子宮内子宮の発達は、対になったミュラー管の中央部分が互いに合流することから起こります。これらのチャネルの形成は、妊娠の最初の4週間ですでに認められており、妊娠の2か月目に融合します。下部管セグメントの融合ゾーンでは、膣が形成され、上部セグメントは接続されないままです。その後、卵管がそれらから形成されます。融合と形成の過程での失敗は、部分的または完全な重複を含む、生殖器官の発達におけるさまざまなタイプの欠陥につながる可能性があります。1つの管の発達が不十分であると、子宮の非対称性が発生します。子宮の形成不全は、胎児の内分泌系と生殖器系の相互調節のプロセスの乱れの結果として現れます。 [5]
さらに、形成不全は、妊娠のさまざまな段階で胎児に直接的または間接的に影響を与える外部の好ましくない要因の影響下で発生する可能性があります。さらに、先天性異常の重症度は、曝露期間と妊娠期間に依存します。
主な悪影響は次のとおりです。
- 微生物およびウイルス感染;
- 体の病理;
- 内分泌系の障害;
- 遺伝的素因;
- 妊娠中の使用が禁止されている特定の薬を服用する。
- 職業上の危害;
- 麻薬作用の薬;
- アルコール、喫煙;
- 深いまたは長期のストレスの多い状況、心理的感情的ストレス;
- 長期の絶食、貧弱で単調な食物;
- 不利な生態学。
症状 子宮の形成不全。
子宮の形成不全が何らかの症状で現れることはめったにないので、患者はしばしばそのような逸脱があるとさえ疑わない。臨床的には、臓器がわずかに減少している場合、またはそのような減少が生理学、つまり女性の個々の特徴によるものである場合、問題は現れません。ですから、小さな子宮はミニチュアで短くて細い女の子に典型的であり、それは彼らの標準です。 [6]
病理学的子宮形成不全は、以下の症状を伴う場合があります。
- 月経出血の発症に伴って発生する下腹部の激しい痛み;
- 定期的、重度、長期にわたる頭の痛み、付随する吐き気、月経周期の初めの健康状態の著しい悪化;
- 低体重の小さな乳腺;
- 月経の遅い発症(15-16年後);
- 不規則な月経周期;
- 軽度の第二次性徴。
すでに最初の検査で、あなたは身体の発達のいくつかの欠陥に注意を払うことができます。子宮形成不全の女性は、より多くの場合、薄く、短く、わずかな陰毛と腋毛、狭い骨盤、小さな乳腺があります。婦人科検査中に、他の兆候も見られる場合があります。
- 未発達の陰唇、裸のクリトリス;
- 卵巣の小さいサイズ;
- 短くて狭くなった膣;
- 複雑な卵管;
- 子宮頸部の誤った構成;
- 子宮器官の不十分なサイズと不正確な構成。
しかし、ほとんどの場合、女性は妊娠できない、頻繁な流産、オルガスムの欠如、性欲の低下、慢性再発性子宮内膜炎、子宮内膜炎などの理由で医療援助を求めるため、これらの兆候はすべて検査中にすでに検出されています。
子宮形成不全は、そのような疑わしい兆候に基づいて、青年期には早くも認識できます。
- 月経の開始が遅い(15年以内、場合によってはそれ以降);
- 月経周期の不規則性、周期的な無月経;
- 激しい痛み症候群。これは、新しい月経周期が到来するたびに見られます。
- 月経出血が重すぎる、または少なすぎる;
- 乳児期のタイプの身体的発達が不十分(薄さ、低身長、骨盤の狭窄、胸部の形成不良);
- 第二次性徴の重症度が弱い。
年配の女性はしばしば持っています:
- 不妊;
- 自然流産;
- 性器の頻繁な炎症;
- 弱い性欲;
- 弱いまたは欠如したオルガスム。
もちろん、子宮形成不全がこれらの障害の原因であるとは限りません。しかし、ほとんどの場合、問題を疑って医療援助を求めることができるのはこれらの兆候です。 [7]
子宮形成不全および多濾胞性卵巣
多卵胞卵巣は、多数の卵胞(8個以上)が卵巣内で同時に成熟する病的状態です。通常、各卵巣の卵胞の数は4から7の範囲です。
ほとんどの場合、障害は青年期に始まりますが、後で発症する可能性があります。病理学はしばしば慢性内分泌障害または感染性および炎症性疾患、ならびに重度のストレスに関連しています。一部の患者では、子宮形成不全は多濾胞性卵巣と同時に診断されます。
病状の同様の組み合わせは、定期的な月経の欠如、月経の痛みによって明らかになります。ホルモンの乱れに関連する典型的な外的症状もあります:女性は通常、にきび、体重の不安定性(より頻繁に-特に腹部の過剰体重)、黒色表皮腫のような皮膚の斑点の出現、髪の毛の薄毛を持っています。さらに、子宮形成不全を背景に多濾胞性卵巣を有する患者は、しばしば精神的問題を訴え、それらの多くは無関心、鬱病性障害、および社会的活動の低下を有する。 [8]
そのような複合病状の治療は、義務的なホルモン療法を伴う、複雑で、個別で、長期的です。
子宮の形成不全と膣炎
子宮の形成不全は、多くの場合、さまざまな炎症性の病状と共存します。たとえば、膣炎や膣炎などです。この病気は、膣粘膜の炎症であり、感染性および非感染性の原因となる可能性があります。新生児期であっても、年齢を問わず発生する可能性があります。
膣炎の特徴的な兆候は次のとおりです。
- さまざまなタイプの膣分泌物(液体、厚い、凝結した、泡立ったなど);
- 外陰部の腫れと発赤;
- 性器のかゆみや灼熱感の形での不快感;
- 分泌物の不快な臭い;
- 主に不快感、痛み、絶え間ないかゆみ(睡眠障害、神経過敏、不安)の状態に関連する神経系の障害;
- 骨盤領域と外性器の痛み、性交中の膣の痛み;
- 常にではありませんが、時々-体温の上昇;
- 頻尿、排尿中および排尿後の痛み。
膣炎は通常、治療によく反応しますが、子宮の形成不全を背景に、この病気は慢性的な再発性の経過をたどります。 [9]
子宮形成不全を妊娠することは可能ですか?
子宮の形成不全は、違反の程度に関係なく、常に妊娠の開始に対する障害を生み出します。臓器が縮小すると、卵巣の発達が不完全になることが多く、これは特に不利です。しかし、子宮の形成不全があっても、女性は妊娠し、健康な赤ちゃんを繁殖させます。これの可能性は病理学の程度によって決定されます。
- 最も深刻なのは、1度の形成不全です。このような診断を受けた患者では、子宮は本当にミニチュアで、約3センチメートルです。このような器官は、その発達が子宮内発達の段階で停止するため、「胚」または「子宮内」とも呼ばれます。女性には月経周期さえないので、この程度の病状の矯正は不可能であると考えられています。妊娠の開始は、ほとんどの場合、代理出産の助けを借りてのみ可能です-卵巣が正常に機能している場合に限ります。
- II度の子宮の形成不全で、彼らは乳児、または「子供」子宮について話します:そのサイズは約3-5 cmで、卵巣の局在は高く、管は長く、不規則に構成されています。原則として、臓器は1:3のサイズ比で首に関連しています。女性の生理は遅れて(15年後)、痛みを伴い、不規則になります。そのような患者の有能で長期的な治療のおかげで、妊娠を達成することができます。子供を産むことは非常に困難ですが、それは可能です。妊娠期間全体を通して、自然流産のリスクがあるため、女性は常に監視されています。
- グレードIIIの子宮形成不全は、臓器のサイズが5〜7 cmで、子宮と頸部の比率が3:1であることを特徴としています。病状はホルモン剤の使用で治療され、妊娠の開始はかなりありそうです。患者が自分で3度の子宮形成不全を妊娠した場合も多くあります。専門家は、性的活動の開始により正常な子宮および卵巣機能を回復する可能性を指摘しています。
ステージ
専門家は、病理学の主な特徴を決定する3度の子宮形成不全について話します。
- 生殖能力の点で最も不利なのは、胎児の(胎児の)子宮であり、それはまた、1度の子宮の形成不全です:その外寸は30mm未満であり、実質的に子宮腔はありません。これは、子宮内発育の段階でもこのような子宮の形成が完了しているためです。
- 2度の子宮の形成不全は、いわゆる「子供用」子宮であり、最大50mmの大きさです。通常、このような臓器のサイズは、9歳または10歳の少女に見られるはずです。この場合、子宮には比較的小さな空洞がありますが、空洞があります。 [10]
- グレード3の子宮形成不全は、「10代」の子宮と呼ばれます。長さは最大70 mmです。通常、これは14〜15歳の青年期の臓器のサイズです。通常の子宮の長さが70mm以上であると考えると、女性の生殖機能の実現という観点からは、3度目の病状が最も好ましいと考えられます。
中等度の子宮形成不全
子宮の中等度の形成不全は、通常、疾患の3度によって決定され、標準的な寸法値との顕著な違いはありません。特徴的な指標は、子宮頸部に対する子宮体の比率であり、3:1に対応します。臓器の長さは通常7cmに相当します。多くの場合、この程度の病状は性行為の開始とは無関係に矯正されます。
形成不全の中程度の症状は通常、先天性異常には当てはまりません。このような違反は、過度の肉体的および精神的過負荷、ストレスの多い状態、長期の絶食または栄養失調、および不適切な食事行動の結果として発生したホルモン障害を背景に現れる可能性があります。その他の考えられる原因には、ウイルス感染、既存の慢性扁桃炎、中毒および中毒(麻薬、アルコール、ニコチン)が含まれます。これらの要因の影響下で、臓器のサイズが新生児と小児期の基準に対応しているかどうかに関係なく、子宮はその発達を遅くします。
合併症とその結果
子宮形成不全は主に不妊症に関連しています。臓器の大きさが30mmを超えなければ、妊娠はほとんど不可能になります。そして、それでも受胎が起こる場合、彼らは子宮外妊娠を発症する重大なリスクについて話します。事実は、子宮の形成不全はしばしば尿細管系の未発達と組み合わされます:管は細くなり、病理学的な屈曲を持っています。
ホルモン欠乏症は病理学の最も一般的な原因の1つと考えられているため、泌尿生殖器の自然な防御も破壊されます。これは、内性器の感染性および炎症性プロセスの発達を伴います。子宮形成不全の女性は、子宮内膜炎、子宮内膜炎、付属器炎などを患うことがよくあります。
重度の形成不全は、良性および悪性の両方の起源の生殖器系における腫瘍プロセスの発達に寄与する。合併症を避けるために、子宮形成不全の女性は産婦人科医による診療観察を受ける必要があります。 [11]
診断 子宮の形成不全。
診断手順は、患者へのインタビューと検査から始まります。性器の乳児症の兆候がある場合は、子宮の形成不全が疑われる可能性があります。
- 陰部と脇の下の弱い髪の成長;
- 外性器の不十分な発達;
- 狭くなった膣。
子宮頸部は不規則な円錐形であり、臓器の体は平らで発達が遅れています。 [12]
外来患者レベルで必要な分析:
- 血液と尿の一般的な臨床検査;
- コアギュログラム(プロトロンビン時間、フィブリノーゲン、活性化部分トロンボプラスチン時間、国際標準化比);
- 生化学的血液検査(尿素およびクレアチニン、総タンパク質、デキストロース、総ビリルビン、アラニンアミノトランスフェラーゼ、アスパラギン酸アミノトランスフェラーゼの指標);
- 血清中のワッセルマン反応;
- ELISA法を使用したHIVp24抗原の測定;
- ELISA法を使用したC型肝炎ウイルスのHbeAgの測定;
- ELISA法を使用したC型肝炎ウイルスに対する総抗体の評価。
- 婦人科の塗抹標本。
機器診断には、次のタイプの手順が含まれます。
- 骨盤内臓器の超音波検査;
- 心電図;
- 染色体発達異常を除外または確認するための核型細胞診;
- 骨盤内臓器の磁気共鳴画像;
- コルポスコピー;
- 子宮鏡検査;
- 子宮卵管造影。
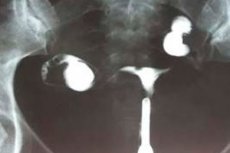
超音波検査、X線検査、子宮卵管造影は、臓器のサイズが不十分であり、卵管の形状が不規則(屈曲)であり、卵巣のサイズが小さいことを示しています。性ホルモン(卵胞刺激ホルモン、プロゲステロン、エストラジオール、プロラクチン、黄体形成ホルモン、テストステロン)と甲状腺ホルモン(甲状腺刺激ホルモン、T4)のレベルを必ず調べてください。多くの患者は、子宮挿管、骨年齢の決定、トルコの鞍部のX線、および脳の磁気共鳴画像法を受けます。 [13]
さらに、生殖器外の病状が存在する場合はセラピストの相談が必要であり、他の関連する臓器やシステムからの違反がある場合は内分泌専門医、泌尿器科医、外科医の相談が必要です。
子宮形成不全の超音波は、最も有益な診断研究の1つと見なされています。手順は、膣および経腹プローブ、縦方向および横方向のスキャンを使用して実行されます。 [14]
- 経腹的婦人科超音波検査の前に、患者は準備されます:手順の1時間前に、彼女はガスなしで少なくとも1リットルの水を飲み、研究が完了するまで排尿しないでください。
- 経膣超音波検査は特別な準備を必要とせず、手順の前に膀胱を空にすることをお勧めします。
超音波診断の結果を解釈できるのは医師だけです。
子宮形成不全のエコーは次のとおりです:
- 臓器の長さのパラメータは、年齢や生理学的基準に対応していません。
- 子宮頸部は子宮の体に比べて大きいです;
- 臓器の前方への顕著な屈曲があります。
- 卵管は細く、複雑で、長方形です。
子宮の体は通常、わずかに前方に傾いています。これは、「前屈」や「前屈」などの用語で定義されます。子宮の寸法は、横方向、縦方向、および前後方向のインジケーターの形で決定されます。
- 縦方向のインジケーターは臓器の長さを特徴づけ、通常45〜50 mmの範囲です(出産する女性では70 mmに増加する可能性があります)+子宮頸部の長さは40〜50mmである必要があります。
- 横方向のインジケーターは臓器の幅を特徴づけ、通常35〜50 mmの範囲です(出産した女性では、60 mmに増加する可能性があります)。
- 前後のインジケーターは子宮の厚さを示し、通常30〜45mmです。
子宮内膜の厚さは月経周期を通して変化します。月経の5〜7日目に、その厚さは6〜9mmと決定されます。 [15]
多くの場合、超音波だけで子宮の形成不全を診断するのに十分です。残りの研究は、診断を明確にし、病状の原因を探すために行われます。これは、さらに正確で効果的な治療に必要です。
差動診断
|
病理学タイプ |
月経周期の質 |
超音波の兆候 |
婦人科検査 |
|
性的発達の異常 |
思春期の月経機能の欠如 |
異常の兆候があります:子宮頸部と子宮体がない、初歩的な角または子宮内中隔、または2つの角のある子宮があります |
生殖器官の異常な発達の兆候が見られます |
|
腺筋症 |
月経周期が不規則で、月経出血が少ないか重い、茶色の膣分泌物があり、月経が痛い |
子宮の前後のサイズが大きくなり、子宮筋層のエコー源性が高いゾーンがあり、小さな円形の無響室が形成されます(3-5mm)。 |
子宮は中程度の痛みを伴い、結節(子宮内膜腫)があり、肥大しています |
|
月経困難症 |
月経周期はありますが、患者は激しい痛みを訴えます |
典型的なエコーはありません |
婦人科検査中の病理学的兆候は検出されません |
|
骨盤内炎症性疾患 |
不規則で長期にわたる子宮出血 |
子宮のサイズと子宮内膜の厚さの誤り、高度な血管新生、小さな骨盤内の体液、肥厚した卵管、子宮筋層のエコー源性の不均一な減少 |
子宮の痛みとその柔らかさ、卵管卵巣形成の存在、中毒症状 |
連絡先
処理 子宮の形成不全。
子宮の形成不全の治療は、病状の程度を考慮して処方され、以下の目標を追求します。
- 違反の排除、臓器パラメータの修正;
- 月経周期、性的および生殖機能の回復;
- 生活の質の最適化。
子宮形成不全の治療の基本は、ホルモン補充療法または刺激薬の使用です。正しく選択された治療法は、通常の生理学的機能に十分な臓器のサイズの増加を達成することを可能にします。
さらに、理学療法治療は、磁気療法、レーザー療法、ジアテルミー、誘導熱、UHF処置、温泉療法、オゾケライトおよびパラフィンの使用の形で関与しています。理学療法の基本的な目標は、子宮内の血液循環を改善することです。
鼻腔内亜鉛メッキ手順から優れた効果が得られます。この方法では、視床下部-下垂体を刺激し、黄体形成ホルモンと卵胞刺激ホルモンなどのホルモン物質の産生を増加させます。 [16]
回復のサポートと加速として、子宮形成不全の患者には、ビタミン療法、理学療法の練習、婦人科マッサージによる手技療法、およびスパ治療が示されます。
ビタミンA、B、Dグループ、トコフェロール、アスコルビン酸、葉酸を含むビタミン複合体製剤が使用されます。ビタミンEには抗酸化作用があり、月経周期を安定させ、生殖機能を最適化します。ビタミンCは血管網を強化し、血流を改善します。
生殖能力を改善するために、女性の食事は見直されるべきです。医者は間違いなく厳格な食事療法と断食をキャンセルし、完全な食事療法に固執することを勧め、より多くの繊維、野菜と果物、植物油、シリアルを消費します。特にお勧めの食品は、ほうれん草、ブロッコリー、芽キャベツ、トマト、ゴマ、亜麻仁油、シーフードなどです。
薬
薬物療法は通常、作用機序が異なる薬物の使用を含め、複雑です。
- ホルモン剤:
- 思春期のエストロゲンの継続的なコース;
- 月経周期の第一段階のエストロゲン、第二段階のゲスターゲン。
一般的な体細胞の発達が不十分なため、甲状腺ホルモン(レボチロキシンナトリウム、1日あたり100〜150 mcg)、アナボリックステロイド薬(メタンドロステノロン5 mgを1日1〜2回、障害の種類に応じて)が使用されます。 [17]
- 抗生物質は頻繁な感染過程に処方されます:
- スルバクタム/アンピシリン(静脈内1.5g);
- クラブラン酸塩/アンピシリン(i.v. 1.2 g);
- セファゾリン(静脈内2g);
- セフロキシム(静脈内1.5g);
- バンコマイシン(ベータラクタム系抗生物質にアレルギーがある場合)6時間ごとに7.5 mg / kg、または7〜10日間12時間ごとに15 mg / kg。
- シプロフロキサシン200mgを1日2回、1週間静脈内投与。
- マクロライド系抗生物質アジスロマイシン500mgを1日1回、3〜5日間静脈内投与します。
長期ホルモン療法は、多くの場合、すべての患者が知っておくべき望ましくない副作用を伴います。
- 痛み、乳房肥大;
- 食欲増進、時には吐き気;
- 乾燥した粘膜;
- 疲れ、弱い感じ;
- 血栓症、血栓塞栓症。
副作用はすべての患者に現れるわけではなく、その重症度も異なることを理解することが重要です。同時に、ホルモン療法なしでは、臓器の成長と発達は体内のホルモンの産生に直接依存するため、子宮の状態を修正して形成不全を取り除くことはしばしば不可能です。
ホルモン剤による治療
子宮形成不全のホルモン剤は、ほとんどの場合、治療の主なリンクになります。それらはホルモンのバランスをとり、子宮の発達を回復するのを助けます。
ほとんどの場合、次のホルモン剤が選択される薬になります。
- フェモストンはエストラジオールとジドロゲステロンの薬であり、卵管を含む生殖器系全体の発達を活性化します。治療は長期的で断続的です。この計画は、患者の個々の特徴と治療に対する彼女の体の反応を考慮して、主治医によって作成されます。
- 子宮形成不全を伴うデュファストンは非常に頻繁に処方されます。このホルモン剤はプロゲステロンの人工類似体であり、子宮内膜の形成不全に関して特に関連性があります。Duphastonは、他の複雑な薬と組み合わせて服用すると、体内のホルモンのバランスを安定させます。治療期間は通常6ヶ月以上です。投与量と投与計画は、医師が個別に設定します。
- エストロゲンは、女性の体内のエストロゲンのバランスを安定させ、主要な生殖器官の発達を活性化し、卵管の機能を改善するのに役立つ薬です。同時に、月経周期は良くなっています。錠剤は1個服用します。毎朝。治療コースの期間は、医師が個別に決定します。原則として、コースは短期間(約2ヶ月)で開催され、その後は休憩が必要です。
- オベスチンには、女性の天然ホルモンであるエストリオールが含まれています。このホルモンは子宮内膜細胞の核と相互作用し、上皮の状態を正常化します。原則として、薬は坐剤の形で使用されます:治療のダイナミクスに応じて、投与量をゆっくりと減らしながら、1日あたり1つの坐剤を入れます。膣坐剤は、就寝前の夕方に膣に挿入されます。
- マイクロフォリンは、内因性エストロゲンの欠乏に関連する障害を排除し、子宮内膜と膣上皮の増殖を刺激し、子宮の発達と形成不全の女性の第二次性徴に寄与するエチニルエストラジオール薬です。
ホルモン療法を単独で行うことはできません。そのような薬は常に医師によって処方され、将来的には摂取量を制御し、投与量と使用頻度を調整します。ホルモン療法に対する女性の体の反応と治療のダイナミクスは必然的に考慮されます。 [18]
理学療法治療
子宮の形成不全のための医師の主な処方箋への追加の形で、理学療法の手順がうまく使用されています。以下は特に一般的です。
- 磁場を使用した磁気療法は、充血除去作用と抗炎症作用があり、血液循環を改善し、細胞構造を刺激します。
- 超音波療法は、細胞レベルで臓器に影響を与え、組織の代謝を刺激し、それが顕著な熱産生と組み合わされます。体温が上がると血行が良くなり、痛みがなくなり、癒着が和らぎます。さらに、超音波振動は卵巣のホルモン機能を活性化し、月経周期の確立に貢献します。
- フォノフォレシスを使用すると、超音波を使用して病理学的焦点に直接薬剤を送達できます。これにより、薬が局所的に作用し、副作用の可能性が大幅に減少します。ほとんどの場合、抗菌薬、抗炎症薬、ビタミン剤は、フォノフォレシスによって組織に送達されます。
- 電気泳動は、フォノフォレシスと同様に「機能」しますが、薬物を伝導するために電流が使用されます。
さらに、子宮の形成不全を伴う婦人科マッサージセッションが示されています:1〜1.5ヶ月間毎日10分。婦人科の振動マッサージは、小さな骨盤のリンパと血液の循環を最適化します。これにより、うっ血を解消し、代謝プロセスを強化することができます。振動マッサージのおかげで、子宮器官と骨盤底の靭帯-筋肉系を強化することが可能です。誘導療法と鍼治療も役立ちます。 [19]
ハーブトリートメント
子宮形成不全の代替治療法を使用することもできますが、それらは主な薬物治療と組み合わせた場合にのみ実際に有益な効果をもたらします。言い換えれば、本格的な保守的な治療は家庭療法に置き換えることはできませんが、それを補うことはかなり可能です。
抗炎症作用とホルモン作用を持つハーブをベースにしたハーブティー、煎じ薬、点滴は、子宮の形成不全を矯正するハーブ療法としてうまく使用されています。
- Borovaya uterus、または片側のorthiliaには、植物エストロゲンと植物プロゲステロンの両方が含まれているため、この植物は多くの婦人科疾患の治療に適応されています。ほとんどの場合、自宅では、片側のオルチリウムチンキを使用します。その準備のために、100gの乾燥した砕いた植物を取り、1リットルのウォッカを注ぎ、暗い場所に置きます。ふたの下に2週間入れた後、ろ過して摂取を開始します。食事の合間に少量の水で35滴、1日2回。治療は通常、数ヶ月の長いものです。製品は子供時代に服用しないでください。
- タデ、または鳥のタデは、抗炎症、抗菌、利尿、抗腫瘍、鎮痛効果があります。植物に含まれる植物栄養素のおかげで、タデは女性の生殖器系を刺激し、ホルモン産生を高め、月経周期を安定させることができます。植物は煎じ薬の形で取られます。20gの乾いた草に200mlの沸騰したお湯を注ぎ、蓋の下で1時間主張します。食事の30分前に1日3〜4回一口飲んでください。
- セージは、排卵を確立するために、女性の体によるエストロゲンの産生を刺激することができます。植物からの準備は、月経出血の完了後(約4-5日)、サイクルの最初の段階で行われます。子宮内膜症、腫瘍、顕著な高血圧症のためにセージを服用しないでください。薬を準備するには大さじ1を取ります。l。植物を乾燥させ、200 mlの沸騰したお湯を沸騰させ、冷えるまで主張し、ろ過して冷蔵庫に保管します。日中は、1日4回約50mlの点滴全体を飲む必要があります。
- エレカンパンは月経周期を安定させ、腹膜領域の血液循環を改善し、それによって臓器の発達に貢献します。植物の注入を準備するには大さじ2。l。原料を0.5リットルの沸騰したお湯に注ぎ、蓋の下に30分置きます。さらに、注入はろ過され、2つの半分に分けられます。1つは朝食の30分前の朝に飲まれ、もう1つは夕食の1時間前に飲まれます。毎日薬を飲んでください。吐き気、脱力感が現れる場合は、投与量を減らします。
- 赤いブラシは、子宮筋腫、子宮筋腫、乳房症、子宮頸部外反症、多嚢胞性卵巣疾患、生理不順、さらには子宮形成不全の治療に積極的に使用されているハーブの自然療法です。形成不全の治療には、植物チンキが使用されます。50gの乾燥粉砕原料が0.5リットルのウォッカに注がれ、暗所で1か月間コルク状に固められます(場合によっては振る必要があります)。次に、チンキ剤をろ過し、小さじ1杯を取り始めます。食事の40分前に1日3回。治療計画は次のとおりです:入院の4週間-2週間の休み。
手術
保存療法による有効性の欠如を背景に子宮内膜形成不全が併発しているため、医師は別の診断掻爬術を伴う手術を処方する場合があります。手術は、子宮内膜の機能層の再生とその後の成長を活性化するために、子宮内膜の切除(いわゆる洗浄)からなる。
介入は、膣アクセスによる一般的な静脈麻酔を使用して実行されます(切開なし)。
外科的処置のパフォーマンスの監視は子宮鏡を通して行われ、手術を正確かつ安全にします。
外科的介入の期間は最大30分であり、その後、患者はデイホスピタルの病棟に配置され、そこで数時間医療専門家の監督下に置かれます。健康状態が良好で合併症がないので、女性はその日に家に帰ることができます。 [20]
防止
予防策は、まず、妊娠の準備中および妊娠の段階で必要です。子宮形成不全の一次予防には、以下の対策が含まれる場合があります。
- 出産期間中の女性の完全な栄養、女性の体に必要なすべてのビタミンとミネラルを提供し、医師が推奨する栄養補助食品を服用します。
- 計画段階と妊娠中の両方で、喫煙と飲酒を避けます。また、有害な食べ物や飲み物にも注意する必要があります。
- 有害物質、特に重金属、農薬、特定の医薬品の女性の身体への暴露の防止。
- 感染症のタイムリーな予防、ワクチン接種(たとえば、風疹ワクチンは、以前にワクチン接種を受けておらず、小児期に風疹に罹患していなかった患者に、妊娠の少なくとも4週間前に投与できます)。
生まれた瞬間から、女の子の生殖器系全体の健康に気を配る必要があります。子供を医者に見せることをお勧めします-すでに乳児期の小児婦人科医です。これは、専門家が赤ちゃんの性器の発達を評価するために必要です。
幼児期とその後の年齢段階の両方で、子供はストレスから保護され、正常な栄養を確保し、衛生状態を観察し、感染症や炎症性疾患を予防する必要があります。
非常に重要な年齢期間、つまり約11歳から始まる青年期では、少女は感染性の病状、特にウイルス性の病状から特に注意深く保護されなければなりません。齲蝕、慢性扁桃炎など、体内で起こりうる感染の病巣をすべて排除する必要があります。
子供との説明作業は非常に重要な役割を果たします。喫煙、飲酒、麻薬や有毒物質の使用が有害である理由を子供に説明することが重要です。これらの要因は性腺毒性があるため、子供の体に大きな害を及ぼします。
定期的な睡眠不足、飢餓、性的活動の早期発症、および精神的感情的過負荷は、女性の生殖器系全体の発達に悪影響を及ぼします。
予測
子宮の形成不全が内分泌系の障害によって引き起こされる場合は、タイムリーな治療が効果的かもしれません。しかし、先天性欠損症の重症型は矯正に役立たず、女性の妊娠の可能性は実質的にゼロに減少します。 [21]
比較的軽度の形成不全による治療は長期的ですが、予後は良好であることがよくあります。多くの女性は、待望の赤ちゃんを安全に耐えて出産することができます。
患者は、すべての処方箋を厳守して、すぐに長期治療に注意を向ける必要があることを理解することが重要です。この治療の結果は、異常の程度とその発生の理由によって異なります。子宮の形成不全は、常に完全に治癒するわけではありません。しかし、医師はしばしば主な望ましい結果を達成することができます:女性は妊娠して母親になります。主なことは、治療へのアプローチを有能に選択する優れた専門家を見つけることです。


