呼吸器疾患に伴う重篤な合併症の一つに肺癒着があります。その病態と発生原因、主な症状、治療法、予防法について考えてみましょう。
肺は胸部にある一対の臓器で、呼吸を担っています。右肺は左肺より10%ほど大きく、これは人間の心臓が左寄りにあるためです。肺の容積は約3リットルです。肺は四方を胸膜で覆われています。重篤な肺炎やその他の炎症性または感染性病変の後には、両葉の間に索状物、すなわち特有の内部瘢痕が形成されることがあります。
- 癒着の外観は、癒着が発生した臓器によって異なります。ポリエチレンフィルムのように薄い場合もあれば、厚い線維性腫瘍の場合もあります。
- ほとんどの場合、索状物は胸膜腔の漿膜の間に局在しますが、横隔膜領域でも検出されます。
- 特に重篤な場合には、腫瘍が胸膜のすべての部分を占拠し、胸膜シートの癒着や空洞の完全な過成長を引き起こします。
癒着性疾患は、結合組織が存在するあらゆる臓器に影響を及ぼす可能性があります。この病態は、全身の機能、特に呼吸器官に悪影響を及ぼします。癒着が拡大すると、血管が閉塞し、血液循環が阻害され、呼吸困難や呼吸不全を引き起こします。
肺の癒着はなぜ危険なのでしょうか?
ほとんどの場合、肺癒着は炎症性病変や感染性病変の形成過程で発生します。癒着の危険性は、病理学的プロセスが隠れてしまうことです。癒着性疾患の兆候は、急性呼吸器ウイルス感染症やその他の呼吸器疾患の症状に隠れていることがよくあります。癒着が成長するにつれて、結合組織線維が肺への血流を阻害し、胸膜腔の癒着を引き起こす可能性があります。
シュヴァルトのもう一つの危険性は、肺機能不全と心不全です。これらの病理学的プロセスは肺硬化症の発症、すなわち健康な臓器組織が結合組織に置き換わる現象につながります。この疾患は、以下の合併症を引き起こす可能性があります。
- 肺と気管支の変形。
- 呼吸器官におけるガス交換の違反。
- 酸素欠乏。
- 肺高血圧症。
- 二次感染。
上記の要因はすべて、全体的な健康と全身の機能に悪影響を及ぼします。適切な時期に診断と治療を受けなければ、死に至るリスクがあります。
原因 肺の癒着
癒着とは、結合組織または線維組織が過剰に増殖した状態です。癒着は、胸膜炎や重症肺炎(原因は問いません)の合併症として最も多く見られます。
肺癒着の主な原因は次のとおりです。
- 気管支炎:急性、慢性。
- 肺炎。
- 寄生虫感染症:回虫症、エキノコックス症、アメーバ症、寄生虫感染症。
- コッホ菌による肺の感染症。
- 悪性プロセス。
- サルコイドーシス。
- 臓器の先天異常。
- 肺梗塞。
- 外傷。
- 内出血。
- 職業上の危険(粉塵や化学物質の吸入)。
- 居住地の環境状況が悪い。
- 悪い習慣。
- 胸部への外科的介入。
- アレルギー反応およびアレルゲンの頻繁な吸入。
腫瘍が点状または孤立性であれば、痛みは感じませんが、癒着が広範囲に及ぶと、顕著な病理学的症状を伴います。多数の癒着が存在すると、肺がガス交換プロセスから排除され、酸素欠乏、呼吸不全、そして全身の健康状態の悪化を引き起こします。
原因を問わず、進行した呼吸器疾患では結合組織の癒着が感染を起こす可能性があります。その結果、瘢痕性変化によって肺が圧迫され変形し、肺機能に深刻な障害が生じます。
手術後の肺の癒着
今日では、小さな切開で肺の手術を行うことができる低侵襲手術技術が存在します。しかし、腹腔鏡手術であっても、術後癒着を引き起こす可能性があります。
肺に対して行われるすべての手術は、容積に応じて 2 つのグループに分けられます。
- 肺切除術(肺全摘出術)は、肺を完全に切除する手術です。悪性病変や多発性病変に対して処方されます。
- 切除とは臓器の一部を切除することです。
肺、その区域、または肺葉の切除は、肺組織の構造に深刻な病理学的変化を伴います。術後経過が炎症反応によって複雑化すると、癒着が形成されます。
癒着性疾患は、体への酸素供給を阻害します。息切れ、脱力感、胸痛、心血管系の問題、めまいなどの症状が現れます。術後は全身に悪影響を及ぼします。内臓の位置がずれ、血液供給が変化します。
胸膜癒着は、肺の残存部分の線状寸法を制限します。これにより呼吸機能が阻害されます。例えば、放置された風邪などにより癒着部位に感染が生じると、中毒症状を引き起こします。術後合併症を予防するため、患者は長期にわたる理学療法によるリハビリテーションを受ける必要があります。
病因
癒着性疾患の発症メカニズムは生化学的根拠に基づいています。癒着は炎症性疾患や感染症、外傷、手術後に発生します。肺における癒着索形成の病因を検討する前に、この呼吸器官の構造的特徴を理解する必要があります。
- 肺と胸腔は胸膜で覆われています。胸膜は中皮細胞からなる漿液性の膜で、線維弾性の骨格を持ちます。この骨格には神経終末、リンパ管、血管が含まれます。
- 胸膜は壁側と臓側という2つの層から構成されています。前者は胸腔の内面の外殻であり、胸腔内での肺の自由な動きを可能にします。
- 臓側層は左右の肺を包み込み、肺同士がスムーズに滑るようにしています。胸膜の二つの部分は互いに繋がっており、臓側層は肺動脈と気管支動脈から血液を受け取る二重の血液供給を受けています。
- 胸膜腔とそのシートは呼吸を担っています。胸膜腔内には液体が含まれており、吸気と呼気の際にシートがスムーズに滑るようになっています。臓器の密閉性は圧力によって維持されています。
胸膜癒着は、肺炎、気管支炎、寄生虫感染など、過去の疾患の合併症として最も多く見られます。この場合、癒着過程は炎症部位の特定に役立ちます。線維状の癒着は、胸部損傷や外科的介入などの機械的損傷によって発生します。
結合組織の癒着は、患部組織の血液循環を阻害します。これにより肺の構造が変化し、痛みや肺の機能不全を引き起こします。癒着は単発の場合もあれば複数回の場合もあります。癒着が出現すると、空気交換障害、酸素欠乏、そして呼吸器疾患の進行を脅かす可能性があります。
症状 肺の癒着
ほとんどの場合、肺の結合組織線維の肥大は、自覚症状として現れることはありません。疑わしい症状は、様々な合併症として現れます。また、症状は癒着部位によって異なるため、病態は多岐にわたります。
- 呼吸困難と呼吸の速さ。
- 呼吸不全および息切れ。
- 心拍数が上昇する。
- めまいと意識喪失。
- 血圧を下げる。
- 呼吸補助筋の関与による胸部の逆説的な動き。
痛みを伴う症状は、全身の健康状態の悪化と衰弱の増加を伴います。上記の症状が現れた場合は、直ちに医師の診察を受け、診断を受ける必要があります。
 [ 20 ]
[ 20 ]
最初の兆候
初期段階では、明らかな臨床症状は現れません。身体活動の増加に伴い、代償機構が消耗し始めると不快感が生じます。多くの患者は、以下のような症状の出現に気づきます。
- 呼吸困難。
- 胸痛。
- めまい。
- 呼吸の回復が困難。
- 心拍数が上昇する。
二次感染により癒着が出現すると、膿性の痰、咳や息切れの増加、体温上昇などの症状が現れます。また、皮膚の著しい蒼白を伴う貧血を呈する場合もあります。
結合組織の繊維が成長するにつれて、痛みを伴う症状が増します。
- 精神運動性の興奮が現れる。
- 皮膚と粘膜が青みがかった色になります。
- 血圧が下がります。
- 意識を失う可能性があります。
癒着により胸膜シートが癒着した場合、症状は急性かつ顕著となります。末期呼吸不全の兆候に加え、肺のガス交換障害と急性酸素欠乏が、他の臓器や器官系の機能に深刻な障害を引き起こします。
左右の肺の癒着
左肺は右肺に比べて小さく、形も異なります。右肺よりもわずかに長く、幅も狭いです。左肺は上葉と下葉という二つの枝から成り、容積はほぼ等しくなります。左気管支の容積は右肺よりも小さく、長さは右肺の2倍です。
左肺の癒着は、右肺の場合と同じ理由で形成されます。癒着の原因としては、過去の炎症性病変や進行した炎症性病変、慢性閉塞性疾患、線維性病変、外傷、その他様々な病変が挙げられます。左肺病変の症状は、左側の不快感を特徴とし、心血管系に影響を及ぼす可能性があります。
右肺は左肺よりも10%大きいですが、直線寸法は小さくなっています。この差は、体の主要な筋肉である心臓が左側に移動しているため、右側に余裕が生まれます。さらに、肝臓は腹腔の右側に位置しているため、胸骨を下から圧迫し、高さを低くしています。
肺は3つの部分、すなわち葉から成り、それぞれ機能的に同等です。それぞれの葉には、ガス交換と正常な機能に必要な構造要素が含まれています。上葉は他の葉とは位置だけでなく容積も異なります。最も小さいのは中葉で、最も大きいのは下葉です。右肺の癒着は、どの枝でも発生する可能性があります。
フォーム
肺の結合組織癒着は、その発生場所と発生頻度に応じて、いくつかの種類に分けられます。
- 胸膜頂端。
- 経肺動脈性。
- 胸膜横隔膜。
癒着の種類は、その発生原因に応じて分類されます。
- 感染性/非感染性。
- トラウマだ。
- 術後。
- 滲出性。
- 繊維質。
- 先天性。
癒着には局所性、局所性、多発性があります。局所性癒着は、肺組織の限られた範囲に生じた変化です。痛みを伴う症状は引き起こしません。局所性癒着は胸膜の複数の領域に限局し、多発性癒着は肺の大部分を無秩序に覆います。
癒着性疾患の種類は診断プロセス中に特定されます。治療法は、病変の重症度と病理学的症状の重症度に応じて異なります。
肺の胸膜頂癒着
肺尖胸膜の肥厚は、胸膜頂癒着です。このような層は、最近の炎症過程を示唆している可能性があります。しかし、ほとんどの場合、癒着は結核感染、すなわちその合併症によって発生します。結合構造は、病変部を健常組織から隔離します。
通常、透視検査で組織の増殖が検出されます。脊髄自体は病気ではないため、治療介入は必要ありません。胸痛、呼吸困難、その他の不快な症状がある場合は、医療支援が必要です。
 [ 23 ], [ 24 ], [ 25 ], [ 26 ]
[ 23 ], [ 24 ], [ 25 ], [ 26 ]
胸膜肺癒着
肺に胸膜肺索が出現することは、過去に炎症過程を経て胸膜組織が損傷したことを示しています。結合組織の癒着は、呼吸機能と循環機能の低下によって引き起こされます。索は、損傷を受けた組織を健常組織から隔離することで、臓器の正常な機能を回復させます。
肺は胸膜腔に囲まれています。通常、この領域には約5mlの滑液が含まれており、正常な呼吸プロセスのためのショックアブソーバーとして機能します。この臓器に病変が生じると、炎症性滲出液が現れ、胸膜炎の発症を引き起こします。病変が進行すると、フィブリンが胸膜壁に沈着します。回復期には炎症が治まり、蓄積した液体は吸収されます。しかし、フィブリンは胸膜に残留し、癒着を引き起こす可能性があります。特に重症例では、胸膜シートの癒着につながります。
胸膜肺形成は通常、透視検査で検出されます。ほとんどの場合、このX線所見は特別な治療を必要としません。呼吸不全やその他の痛みを伴う症状が現れた時点で治療が必要になります。
胸膜横隔膜癒着
胸膜腔の漿膜境界における結合組織は、胸膜横隔膜癒着です。肺においては、炎症や感染過程、外傷、先天異常などによって癒着が形成されます。癒着は、胸膜全体にわたって完全に広がる場合もあれば、孤立して生じる場合もあります。
癒着により呼吸時の痛み、息切れ、その他の不快な症状が現れた場合は、呼吸器専門医に相談してください。医師は包括的な診断を下します。
- 増殖が炎症プロセスに関連している場合は、痰中の白血球含有量の増加と血液中のC反応性タンパク質の変化が観察されます。
- 痰の検査では、肺胞マクロファージ、気管支上皮細胞、赤血球の存在など、様々な指標が調べられます。上皮細胞が検出された場合には、どの種類の細胞が優勢であるかに基づいて、医師は呼吸器系の損傷の程度について結論を導き出します。
- 外呼吸の機能を調べるために、気管支拡張薬を使ったスパイロメトリー検査も行われます。
治療は癒着性疾患の重症度と発生原因によって異なります。肺不全やその他の生命を脅かす病態のリスクが高い場合は、外科的介入が行われます。それ以外の場合は、薬物療法と理学療法が処方されます。
横隔膜癒着
横隔膜は、複数の筋束からなる平らな筋肉です。胸骨と腹腔の間、つまり肺の真下に位置し、胸膜に接しています。横隔膜癒着は、炎症過程における胸膜の関与と最もよく関連しています。そのため、胸膜層が病変部を隔離しています。
通常、肺の癒着は痛みを引き起こしません。しかし、場合によっては以下の症状が現れることがあります。
- 痰の絡まない咳。
- 呼吸不全の兆候。
- 呼吸時の不快感やその他の痛みの感覚。
このような症状は、医師の診察と診断を受ける理由となります。組織の増殖は、透視検査とX線検査で検出されます。横隔膜癒着が石灰化している場合は、より検出しやすくなります。
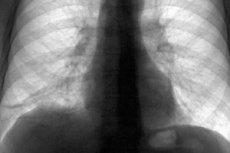
画像では、索状物は肺野の暗色領域として現れ、血管結合組織のパターンが強調されます。病変が複数ある場合は、びまん性の暗色化が認められます。肋骨の高さが低くなったり、肋間腔が狭くなったり、臓器の位置がずれたりする場合もあります。
治療は診断結果に基づいて決定されます。瘢痕性変化が急速に濃くなり、肺の正常な機能を阻害する場合は、外科的介入と薬物療法が行われます。また、理学療法も処方されます。癒着性疾患の予防には、予防策が特に重要です。予防策には、あらゆる疾患を早期に治療し、免疫システムの防御力を高めることが含まれます。
 [ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ], [ 32 ], [ 33 ]
[ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ], [ 32 ], [ 33 ]
基底接着
肺の基底部、すなわち肺根部における肥大した結合組織線維は、基底癒着です。この領域に癒着が形成されることは極めてまれです。癒着が発生する主な原因は以下のとおりです。
- 慢性の炎症プロセス。
- 気管支閉塞。
- 呼吸器系への機械的外傷。
- 遺伝性疾患および先天性疾患。
- 粉塵やガスの長期吸入。
- アレルギー性肺胞炎。
- 細菌性およびウイルス性疾患。
肺における基底癒着の形成は、肺動脈の血栓症、左室不全、肺循環の血流障害によって起こり得ます。つまり、胸膜の瘢痕化はジストロフィー性変化の結果です。結合組織が増殖し、臓器の構造を変形させます。
この疾患の危険性は、癒着が細胞間隙を埋めてしまうことです。これにより肺組織が緻密化し、換気量が減少し、肺胞腔が狭くなります。こうした背景から、肺硬化症が発症する可能性があります。この病態の主な症状は呼吸不全です。適切な治療を受けなければ、痛みを伴う症状が進行し、不快感が増悪する可能性があります。酸素不足は全身の機能に悪影響を及ぼします。
 [ 34 ], [ 35 ], [ 36 ], [ 37 ], [ 38 ], [ 39 ]
[ 34 ], [ 35 ], [ 36 ], [ 37 ], [ 38 ], [ 39 ]
肺の線維性癒着
線維性組織は、体内の空きスペースを置き換える結合組織の一種です。肺の胸膜における線維性癒着は、主に以下の場合に発生します。
- 外科的介入後。
- 貫通性外傷の場合。
- 急性の感染症および炎症プロセス(肺炎、結核)の後。
単一または複数の線維性癒着のいずれの場合も、心臓の問題に似た症状が現れます。
- 胸痛。
- 呼吸困難。
- 衰弱感と息切れが増す。
- 頻脈。
徐々に、線維組織に神経と血管が現れます。癒着はカルシウム塩で飽和し、骨化することがあります。これにより肺の動きが制限され、肺機能が阻害されます。癒着が過度に進行すると、肺腔が癒着し、癒着が過剰に増殖するため危険です。この病態は、呼吸時の激しい痛みや急性呼吸不全などの重篤な症状を伴います。この状態は緊急の外科的治療を必要とします。
肺の線維性癒着は初期段階では痛みを引き起こしません。しかし、痛みを伴う症状の最初の兆候が現れ、癒着性疾患が疑われる場合は、専門医に相談する必要があります。
合併症とその結果
肺における結合組織の増殖は、全身の機能に悪影響を及ぼす深刻な結果をもたらすため、危険です。肺癒着は、以下の合併症を引き起こす可能性があります。
- 呼吸不全。
- 酸素欠乏。
- 葉間裂および胸膜空洞の過成長。
- 多発性瘢痕変化による胸膜シートの肥厚。
- 肺硬化症。
- ドームダイヤフラムの可動性の制限。
肺癒着のもう一つの深刻な合併症は、嚢胞性腫瘍の出現です。嚢胞性線維症の初期段階では、症状は漠然としています。
- 体温が徐々に上昇します。
- 呼吸のリズムが乱れます。
- 四肢と粘膜がチアノーゼ色になります。
- 呼吸すると激しい痛みが生じ、喘鳴を伴います。
上記の問題に加えて、癒着は生活の質を悪化させます。癒着の出現は、肺機能不全だけでなく心不全の発症にも寄与します。また、二次感染を引き起こし、致命的となる可能性もあります。
診断 肺の癒着
呼吸時の痛みは、肺癒着が疑われる主な原因です。医師は患者の訴えを詳しく聞き、病歴を収集し、一連の診断基準を処方します。
診断手順は、患者の全般的な健康状態を判断することと、癒着過程における合併症を特定することの2つのグループに分けられます。呼吸機能を評価するためには、以下の検査が適応となります。
- 身体検査:胸部の診察、組織、腋窩リンパ節および鎖骨下リンパ節の触診。胸腔の打診と聴診器を用いた聴診。医師は脈拍、呼吸数、体温、血圧も測定します。得られたデータに基づいて、さらなる診断計画が立てられます。
- 一連の臨床検査 – 血液と尿の分析、血液ガスの組成、痰の細菌学的組成。
- 機器による方法 – レントゲン撮影、透視撮影、MRI、スパイログラフィー、CT、肺組織生検。
診断はセラピストと呼吸器専門医によって行われ、検査結果に基づいて治療計画が立てられます。
 [ 51 ], [ 52 ], [ 53 ], [ 54 ], [ 55 ]
[ 51 ], [ 52 ], [ 53 ], [ 54 ], [ 55 ]
テスト
肺癒着が疑われる場合、臨床検査は身体検査において必須の要素です。検査は診断段階だけでなく、治療プロセスにおいても行われます。
- 血液検査:癒着の増殖により呼吸不全が生じているにもかかわらず、血液組成の変化が認められる場合。白血球数の増加、赤血球増多、赤血球沈降速度の上昇がみられる可能性があり、これらは体内の炎症過程を示唆しています。ヘモグロビン値の上昇、ヘマトクリット値の上昇、好酸球増多も認められる場合があります。
- 尿検査 – 身体の全般的な状態と結合組織の増殖に伴う合併症の有無を評価することができます。尿には、円筒状の上皮細胞、タンパク質、赤血球が含まれることがあります。
- 痰の細菌学的検査は、呼吸器官の瘢痕性変化が急性または慢性呼吸不全につながった場合に行われます。膿の混じった痰の形成は、病原微生物による肺の損傷を示唆します。
検査結果に基づいて治療計画を立てたり、追加の診断検査を処方したりすることができます。例えば、細菌学的検査の後には、抗生物質に対する細菌の感受性を判断し、効果的な薬剤を選択するための抗生物質感受性図が作成されます。
 [ 56 ], [ 57 ], [ 58 ], [ 59 ], [ 60 ], [ 61 ]
[ 56 ], [ 57 ], [ 58 ], [ 59 ], [ 60 ], [ 61 ]
機器診断
肺の癒着は、機器による診断法である透視検査で発見されることがよくあります。この検査は、呼吸器の病理学的症状の診断に必須の検査の一つです。
肺の結合組織の増殖を検出するための主な機器的方法を考えてみましょう。
- X線検査では、胸膜炎、広範囲肺炎、肺梗塞などで生じる単一または複数の暗色病巣が明らかになります。広範囲肺硬化症では、臓器全体の暗色化が観察されます。この検査では、呼吸筋や呼吸中枢の損傷は示されません。
- スパイロメトリー - 外呼吸、努力呼気量、最大気流速度の評価。慢性呼吸不全および進行性病態の特定を可能にします。
- 血液ガス組成分析 – 分析を行うには、分光光度計を備えた装置を患者の指に装着します。この装置は血中酸素飽和度のデータを読み取り、呼吸不全の程度を評価することができます。この検査は痛みを伴わず、禁忌もありません。
- 気管支鏡検査は、気管支の内腔にカメラを挿入する複雑な診断方法です。これにより、太い気管支と気管の粘膜を観察し、癒着の有無を確認することができます。急性呼吸不全の兆候がある場合は、この検査は実施されません。この検査は、喉頭粘膜に予備麻酔をかけた状態で行われます。
- 心電図検査 – この検査は心血管系の働きを評価するために不可欠です。癒着性疾患が進行すると、心筋の状態に悪影響を及ぼします。検査中に、不整脈、心筋梗塞、肺動脈性心疾患など、様々な心臓病変が検出されることがあります。
上記の研究を組み合わせることで、胸膜腔内の癒着の存在に関する最終診断を下し、その治療戦略を選択することができます。
何を調べる必要がありますか?
差動診断
結合組織線維の肥大による症状は、呼吸器疾患だけでなく、心血管疾患やその他多くの臓器の疾患にも似ています。
癒着性疾患は、胸膜炎、肺硬化症、肺梗塞と鑑別されます。真の疾患を特定するために、肺のX線検査、CT検査、MRI検査、心臓超音波検査、一般的な臨床検査など、様々な診断方法が用いられます。ほとんどの場合、最終的な診断は透視検査の結果によって下されます。
処理 肺の癒着
肺癒着症の診断と治療の主な理由は、激しい痛みです。セラピストまたは呼吸器専門医が治療計画を立てます。治療は複雑で、癒着の重症度によって異なりますが、ほとんどの場合、対症療法で治ります。
防止
肺組織の癒着性疾患に対するすべての予防策は、呼吸器疾患の予防に集約されます。そのためには、以下の対策が推奨されます。
- 体内の慢性的な感染/炎症部位の衛生管理。
- 健康的なライフスタイルとバランスの取れた食事。
- 生物学的、毒性、物理的要因による身体への悪影響の防止。
- 悪い習慣をやめる。
- ビタミンを摂取する。
- 身体活動と身体の強化。
結合組織の増殖を予防する他の選択肢はありません。炎症性または感染症の病変が完全に治癒した後に癒着が生じないことを保証できる医師はいません。また、胸膜癒着やその他の呼吸器疾患を早期に発見するためには、毎年X線透視検査を受ける必要があります。
予測
肺組織癒着の予後は、病理学的過程の重症度、罹患組織の量、および合併症の有無によって異なります。線維性変化が局所的であれば、医師の指示に従って治療を受ければ、患者の生命に危険はありません。癒着が多発性の場合、予後は呼吸不全および心不全の発症速度に依存します。
最も予後は悪くなる可能性があるのは、以下の合併症がある場合です。
- 二次感染。
- 胸膜シートの癒合。
- 肺硬化症。
- 肺心臓。
- 酸素欠乏。
- 肺高血圧症。
上記の結果は、回復の予後を著しく悪化させ、致命的な結果を招く可能性があります。いずれにせよ、肺に癒着があり、それが痛みを伴う症状を引き起こしている場合は、3~4ヶ月ごとに呼吸器科医による診察を受けることをお勧めします。適切なタイミングでの診断と定期的な予防措置は、生命を脅かす合併症の発症を防ぐのに役立ちます。
 [ 68 ]
[ 68 ]


