原因 心嚢液貯留
診断方法の進歩により、心嚢液貯留は以前よりもはるかに多く検出されるようになりました。最も一般的な原因は、心膜の炎症、腫瘍形成、そして医原性です。
心膜に炎症がない場合、多くの場合、心液貯留の発生メカニズムは不明のままです。
特定の危険因子は、滲出液の出現に重要な役割を果たします。
- 心臓組織の炎症プロセス;
- 心臓手術;
- 急性心筋梗塞;
- 心不全;
- 慢性腎不全;
- 医原性因子;
- 代謝性疾患;
- 自己免疫プロセス;
- 胸部損傷;
- 乳び心膜症(心膜腔内のリンパ液の蓄積)
- 子供を産む期間。
「特発性」滲出液という概念もあります。このタイプの病理は、病気の原因が特定できない場合に言われます。
病因
心嚢液貯留とは、心臓の周囲にさまざまな量の液体が蓄積した状態です。
心膜は心臓を包む2層の袋です。健康な人であれば、心膜腔内に少量の液体が存在し、これは正常とされています。
心膜に影響を及ぼす様々な疾患や外傷により、心膜腔内の液体の量が大幅に増加します。この場合、炎症過程の存在は全く必要ありません。多くの場合、心膜液は手術や外傷後に血性の分泌物が蓄積したものとなります。
心嚢液の量が過剰になり、心膜の最大許容レベルを超えると、心腔内の心臓構造にさらなる圧力がかかる可能性があります。いずれの場合も、これは心臓の機能に直接影響を及ぼします。
患者が適切なタイミングで医療を受けない場合、心嚢液貯留は死を含むさまざまな悪影響につながる可能性があります。
症状 心嚢液貯留
心嚢液貯留はほとんどの場合無痛性ですが、急性心膜炎による心嚢液貯留では痛みを伴うのが典型的です。聴診では、心音が鈍く、時には心膜摩擦音が聴取されます。貯留液の量が多い場合は、左肺底部が圧迫される可能性があり、その場合は呼吸が弱く、微小気泡ラ音、捻髪音が特徴となります。脈拍と血圧の指標は、タンポナーデに近い状態を除き、通常は正常範囲を超えることはありません。
心嚢液貯留が心臓発作に伴って起こる場合、患者は発熱を呈し、心膜摩擦音が明瞭に聴取されることがあります。また、胸膜や腹腔内にも液体が貯留します。このような症状は通常、心臓発作の10日目から2ヶ月後までの間に発見されます。
最初の兆候は必ずしも顕著とは限らず、心膜への心液貯留の速さや心臓の圧迫度などによって異なります。多くの場合、患者は胸骨の後ろの重苦しさと痛みを訴えます。周囲の臓器が圧迫されると、呼吸困難や嚥下困難、咳、嗄声などの症状が現れます。多くの患者は、顔面や首の腫れ、(吸入時の)首の静脈の腫れ、そして心臓活動の低下を示す兆候の増加を経験します。
一般的な症状は滲出性炎症プロセスの発症に関連している可能性があります。
- 感染には悪寒、中毒症状、発熱が伴います。
- 結核は発汗の増加、食欲不振、体重減少、肝臓の肥大などの症状を特徴とします。
心嚢液貯留が腫瘍過程に関連している場合、胸痛、心房リズム障害、心タンポナーデの増大が典型的に見られます。
滲出液の量が多い場合、患者は健康のためには座った姿勢をとるのが最適であると考えることが多いです。
 [ 16 ]
[ 16 ]
フォーム
心嚢液は多様です。まず、心嚢液の組成が異なります。つまり、漿液性、線維性漿液性、膿性、血性(出血性)、腐敗性、コレステロール性といった状態になります。漿液性心嚢液は炎症初期の段階で典型的に見られ、タンパク質と水分を含んでいます。線維性漿液性心嚢液には、フィブリン糸も含まれています。血性心嚢液は血管損傷を伴い、多くの赤血球が含まれています。膿性滲出液には白血球と壊死組織の粒子が含まれ、腐敗性滲出液には嫌気性菌叢が含まれています。
臨床的特徴も特定の種類の心嚢液貯留の発生に影響を及ぼします。そのため、病状に心タンポナーデが伴う場合と伴わない場合があります。
合併症とその結果
心膜腔は一定量の液体しか保持できません。心膜液が許容量を超えると、さまざまな障害が発生します。
心膜の内層は、心臓に隣接する薄い細胞層で形成されています。外層はより厚く、弾力性があるため、過剰な心液が蓄積すると、心膜組織が内側に圧迫され、心臓に圧力がかかります。
体液による圧力が強くなるほど、心臓が正常に機能することが困難になります。心室構造は十分に満たされず、場合によっては部分的に損傷を受けることもあります。こうした過程は、いわゆる心タンポナーデを引き起こします。心タンポナーデとは、臓器機能が低下し、全身の血行動態が乱れる状態です。病状が急速に悪化すると、心拍リズムが乱れ、心臓発作、心原性ショック、さらには致死的な結果に至ることもあります。
晩期合併症としては、線維性心膜炎の発症や心室と心房の間の刺激伝導の消失などが挙げられます。
診断 心嚢液貯留
心嚢液貯留の予備診断は、特徴的な臨床像に基づいて行うことができます。しかし、多くの場合、医師はX線検査で心臓の輪郭が明らかに拡大していることを確認した場合にのみ、心嚢液貯留の可能性について検討します。
心電図ではQRS波の電圧低下が認められますが、大多数の患者では洞調律が維持されます。心房中隔欠損が著しい場合は、心電図上で電気的交代性(心臓収縮の瞬間に応じてP波、T波、またはQRS波の振幅が増減する現象)として表示されます。
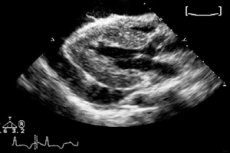
心エコー検査は特に感度の高い検査法であり、心嚢液貯留が疑われる場合によく用いられます。心嚢液貯留は、心嚢前部または遠位部に持続的なエコー陰性領域を認めることで確定診断されます。心嚢液貯留は、通常、循環動態を特徴としますが、局所的に貯留している場合もあります。後者の場合、2D心エコー検査が診断に有効です。心室の虚脱が認められない場合、心タンポナーデを除外できます。
追加の機器診断法としては、CT(コンピュータ断層撮影)やMRI(磁気共鳴画像法)などが挙げられます。これらの検査により、心嚢液貯留の空間的局在と量を正確に評価することができます。ただし、心エコー検査が不可能な場合、または局所的な貯留が認められる場合にのみ、これらの検査は適切です。
身体の全般的な状態を評価するために臨床検査が行われます。
- 血液凝固パラメータとコレステロール値が評価されます。
- 体内の炎症プロセスの存在が判定されます。
- 腎臓と肝臓の機能能力が監視されます。
 [ 31 ]
[ 31 ]
差動診断
心嚢液貯留の心エコーデータは、左側胸膜炎や心外膜脂肪組織の増殖増加と区別する必要があります。
胸水が蓄積すると心房が圧迫され、心臓と大動脈が分離します。このような変化は胸水では典型的ではありません。しかしながら、多くの場合、上記の病態の鑑別は困難です。さらに、胸水と心嚢水はしばしば併存します。右側胸水は肋骨下アプローチで観察され、肝臓付近にエコー陰性腔のような病変が認められます。
心エコー図における心外膜脂肪層は、顆粒状または細粒状の構造によって区別されます。右心室の自由縁の周囲に局在します。この病態は、高齢者、または過体重や糖尿病のある患者に多く見られます。
処理 心嚢液貯留
治療方針には、基礎疾患への影響を考慮します(基礎疾患が判明した場合)。その後、心嚢液貯留の有無に直接作用します。
軽度の心房中隔欠損症の場合、患者が訴えを示さない限り、治療は行わない場合があります。動態を評価するため、3ヶ月後と6ヶ月後に心エコー検査を再度受けることをお勧めします。
中等度および重度の滲出液のいずれの場合も、保存的治療に加えて動的な臨床モニタリングが必要です。
非ステロイド性抗炎症薬を用いた治療が行われます。これらの薬剤の中では、ジクロフェナクナトリウム、ニメスリド、モバリスが最もよく使用されます。アセチルサリチル酸の服用は痛みを和らげるのに役立ち、コルヒチンは胸水の再発を予防します。
激しい痛みや発熱がある場合、プレドニゾロンなどのグルココルチコイドを短期間で使用し、7~14日後に完全に中止することが適切な場合があります。グルココルチコイドは、主に自己免疫性または術後の原因による胸水貯留に使用されます。
出血を防ぐため、抗凝固薬の使用は避けられることが多い。心膜に急性炎症が起こっている場合は、抗凝固薬は処方されない。
心嚢液貯留:薬物療法
- ジクロフェナクナトリウム75mgを筋肉内注射で毎日10~12日間投与します。錠剤は1日100mgを1~1.5ヶ月間使用できます。
- ニメスリド - 1日100mgを経口投与します。治療期間は医師が決定します。
- モバリス – 2 週間または 1 か月間、毎日 7.5 mg を服用します。
- セレブレックス – 2週間、朝晩200 mgを服用してください(最長1か月間継続して服用することも可能です)。
- プレドニゾロン - 最低でも短期間、毎日 40 ~ 60 mg を服用します。
治療中は、薬剤の副作用が発生する可能性が高いことを考慮する必要があります。例えば、非ステロイド性抗炎症薬(NSAID)は、眠気、頭痛、めまいを引き起こす可能性があります。消化器系の症状(吐き気、腹痛、胸やけ、粘膜びらんなど)がよく見られます。血液検査の結果が変化することもあり、貧血、血小板減少症、白血球減少症、無顆粒球症などが認められます。
プレドニゾロンの使用は、主に長期投与に伴う副作用を伴います。したがって、長期間の治療コースの実施や、突然の投与中止は推奨されません。
ビタミン
心臓の健康に非常に重要な栄養素のリストは非常に広範囲にわたります。しかし、心嚢液貯留などの問題がある場合は、少なくとも以下に挙げるビタミンのほとんどを食事に取り入れるようにしてください。
- アスコルビン酸 – 基礎代謝の過程を改善し、心筋と血管を強化し、高コレステロール血症を予防します。
- ビタミンA – アテローム性動脈硬化の進行を防ぎ、血管を強化します。
- ビタミンE – 脂肪の酸化を抑制し、心臓組織を損傷から守ります。
- ビタミンP – 動脈壁を強化し、出血を予防します。
- ビタミン F (脂肪酸: リノレン酸、リノール酸、アラキドン酸) - 心臓組織を強化し、血中コレステロール値を正常化し、血栓形成の増加を防ぎます。
- コエンザイムQ10は肝臓で合成されるビタミンのような成分で、心臓組織の損傷を防ぎ、体の早期老化を防ぎ、心拍リズムに有益な効果をもたらします。
- ビタミン B 1 – 神経インパルスの高品質な伝達と心筋収縮力の向上に必要です。
- ビタミンB6 –体内の余分なコレステロールの除去を促進します。
理学療法治療
理学療法と運動療法は、すべてのバイタルサインが安定した後のリハビリテーション段階でのみ実施できます。マッサージと、すべての筋群に対する軽い体操が推奨されます。ボール、棒、エクササイズマシンを使った運動は徐々に追加されます。回復が進むにつれて、可動域の狭い筋力トレーニングやゲームが許可されます。適度なウォーキングと朝のウォームアップが推奨されます。
次のような理学療法手順がよく推奨されます。
- 5~10Hzの周波数で20~30分間、2日に1回電気睡眠療法を行います。治療期間は最大12回です。
- 酸素療法 – 50~60%、セッション時間は20~30分、1日2~3回。
- 足湯(二酸化炭素、硫化物、ラドン、ヨウ素臭素)を1日おきに行います。10~12回の施術が含まれます。
エアロセラピーやエアバスによる回復効果も期待できます。
民間療法
心臓の健康を維持するには、適切な食事を摂り、食べ過ぎないようにすることが非常に重要です。魚介類、ナッツ、柑橘類、カボチャ、緑黄色野菜、ベリー類、ドライフルーツなどを積極的に摂りましょう。亜麻仁油、魚油、蜂蜜、ビーブレッドなども摂取することをお勧めします。
- フキタンポポの葉を絞ったジュースは、心嚢液貯留に効果的な民間療法とされています。1日に6回まで、大さじ1~2杯を目安に飲みましょう。専門家によると、年に1回2週間の治療で心臓の健康状態を改善できるそうです。
- 蜂蜜とクルミを同量混ぜ合わせます。心嚢液貯留を早く治すには、この混合物を毎日60g摂取してください。
- アロエの葉のジュース100mlと天然ハチミツ200mlを混ぜ、上質なカオールワイン200mlを加えます。毎食前に小さじ1杯を摂取してください。
心嚢液貯留が心臓組織の炎症過程に関連している場合、ヤグルマギクチンキは有効な治療法となります。乾燥したヤグルマギク(花)大さじ1杯にアルコール(または高級ウォッカ)100mlを加え、密閉容器で2週間保存します。チンキを濾し、1日3回、食事の30分前に20滴ずつ服用します。治療期間は患者の状態によって異なります。
ハーブ療法
伝統医学の処方には、しばしばハーブ療法が含まれます。薬用植物を用いて心嚢液貯留を解消する方法は数多く知られています。その中でも最も人気のあるものをいくつか挙げてみましょう。
- マザーワート、イモーテル、サンザシの花、薬用カモミールを混ぜ合わせます。材料をよく混ぜ、大さじ1杯の混合物を250mlの熱湯に加えます。蓋をして一晩蒸らし、濾します。1日3回、食間に100mlを服用してください。
- スターアニス、砕いたバレリアンの根、ノコギリソウ、レモンバームを混ぜ合わせます。大さじ1杯の混合物に250mlの熱湯を注ぎ、蓋をして約30分蒸らし、濾します。出来上がった煎じ液を、1日に2~3回に分けて飲みます。
- 大きな白樺の尾状花序を1リットルの瓶に入れ、瓶の2/3まで満たします。その後、ウォッカを瓶の口まで満たします。容器の蓋を閉め、2週間浸出させます。チンキ剤は濾さないでください。毎日、朝食、昼食、夕食の30分前に20滴ずつお飲みください。
さらに、タンポポ、アスペンの芽、イタドリ、ホップの球果、レモンバームの葉、タイム、福寿草、ミントの葉などのハーブティーやハーブティーを毎日用意することをお勧めします。
ホメオパシー
医師が処方した治療は、ホメオパシー薬で効果的に補うことができます。ホメオパシー薬は、心嚢液貯留の原因に応じて選択されます。病理の主な症状、患者の体質、年齢、併存疾患の有無も考慮されます。心嚢液貯留の場合、専門医は以下の薬剤の使用を勧めることが多いです。
- アコナイト - 胸痛の緩和、心拍リズムの正常化、血圧の正常化に役立ちます。特に心臓病の急速な進行に効果的です。
- アルニカは心筋の調子を整え、心臓の収縮を正常化し、心臓組織の損傷の治癒を促進するため、心臓発作後の心臓の回復によく使用されます。
- サボテン - 心嚢液貯留に圧力低下、脈拍弱化、胸部圧迫感を伴う場合に処方されます。
- アルセニクムアルバム - 疲労感の増加、慢性心嚢液貯留、胸部の灼熱痛を伴う虚弱体質に使用されます。
- カルボ・ベジタビリスは、慢性組織低酸素症、心膜血流障害、慢性心肺機能不全に処方されます。
- グロノインは、心膜液貯留が狭心症、急性冠不全、高血圧症を伴う場合に有効です。
- クラテグス - 高齢者の胸水除去、心臓浮腫、心筋肥大、安定狭心症の治療に使用されます。
外科的治療
大量の心液が蓄積した場合は、ポンプで排出する必要があります。これは、中空の針を心膜腔に挿入する外科的心膜穿刺によって行われます。この処置は、心臓への負担を軽減し、余分な体液を除去するためによく行われ、比較的安全な治療法と考えられています。
穿刺は医師のみが行います。大きな内腔を持つ特殊な針を、心臓の境界のすぐ下の特定の部位に挿入します。心嚢液の量が多い場合は、すぐには除去せず、一度に約150~200mlずつ採取します。心嚢液中に膿が検出された場合は、抗生物質溶液を心膜腔内に注入します。
重症の場合、胸部を切開して心膜を切除する開胸手術が必要になることがあります。この手術は頻繁に行われるものではなく、切除後の死亡率は最大10%に達します。
防止
心嚢液貯留の基本的な予防は、心嚢液貯留の発生に寄与する病態を予防することを目的としています。特に、全身の強化と免疫防御の質の向上に重点を置く必要があります。
医師のアドバイス:
- 緑豊かな場所を頻繁に歩き、きれいな空気を吸います。
- 適度な運動をし、朝の運動をする。
- 電解質バランスを維持し、十分な水分を摂取する。
- 体に必要な栄養素をすべて補給しながら、しっかりと食事を摂る。
- 喫煙(受動喫煙を含む)を避け、アルコールを乱用しないでください。
完全に健康な人であっても、心血管系の状態を体系的に監視し、2 年に 1 回は心電図検査または心臓の超音波検査を受けることを医師は推奨しています。


