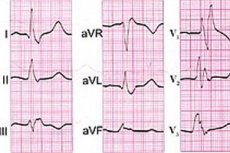
心拍のリズミティを保証し、冠状血流のリズムを保証する心臓の伝導システムのあらゆるタイプの機能不全の中で、最も深刻なのは完全な心臓ブロックです - 心房と心室の間の電気衝動の通過を完全に停止します。 [1]
疫学
完全な心臓ブロックの発生率は、一般集団の0.02-0.04%と推定されています。高血圧の患者の0.6%、下壁心筋梗塞患者の約5〜10%、心臓病の病歴を持つ70歳を超える70歳を超える人々で、第3度AV封鎖が観察されます。
臨床的証拠は、伝導システムの特発性線維症と硬化症が完全なAV遮断のほぼ半分の症例の原因であることを示唆しています。
3度の先天性心臓ブロックは、15,000〜20,000の出生ごとに1人の子供で発生します。
原因 完全な心臓ブロック
完全な心臓ブロックは、心臓病専門医が心房室または 第3度房室ブロック と呼ぶものです。
これは完全なAVハートブロックまたは完全な横断的な心臓ブロックであり、シノトリアル(SA)ノードによって生成された活動電位は、ハートの伝導システムの欠陥の結果としてAVノード(房室または心房室)を通過しません Avノードの束の束の束の束。 [2]
主な原因 心臓のリズムと伝導異常 、完全な心臓ブロックにつながる、次のように関連しています。
- 急性 虚血性心疾患;
- 心筋梗塞 の合併症、心臓の下壁に影響を与え、 肥料後心硬化症;
- 導電システムの構造に血液を供給する冠動脈容器のアテローム性動脈硬化。
- 心筋症 、糖尿病性肥大性および特発性拡張を含む。
- 先天性心臓病;
- 伝導システムの特発性変性(線維症および石灰化)(ほとんどの場合、ヒス束の近位脚)。これは老化伝導変性またはレバ疾患と呼ばれます。
- 心臓グリコシド群(ジゴキシン、セラニド、ラナトサイトおよびその他のフォックスグローブ製剤)のすべてのクラスおよび洞窟剤の抗不整脈薬の長期使用;
- 電解質の不均衡 - 高拡張血症または高カリウム血症の存在下でのカリウムとマグネシウムの比の違反。
子供では、高品質のAVブロックが完全に構造的に正常な心臓または同時先天性心臓病に関連して発生する可能性があります。先天性AVブロック(新生児死亡率が高い)は、発達中の胎児心臓に影響を与える自己免疫プロセス、特に多くの自己免疫疾患に関連する抗核抗RO/SSA自己抗体への曝露から生じる可能性があります。
危険因子
構造的性質、冠動脈アテローム性動脈硬化症、その他の心血管疾患の心臓病理に加えて、完全な心臓ブロックの危険因子は次のとおりです。
- 高齢;
- 動脈高血圧;
- 糖尿病;
- 迷走神経の緊張を増加させました。
- 心内膜炎、ライム病およびリウマチ熱;
- 心臓手術と経皮冠動脈介入。
- ループスエリテマトーデス、サルコイドーシス、アミロイドーシスなどの全身性疾患。
さらに、 ブルガダ症候群のように、リスク因子は遺伝的に決定できます。この症候群の約4分の1には、この突然変異を持つ家族がいます。
病因
専門家は、房室(AV)ノードを介した心房と心室の間に電気的接続がないことにより、完全なAVハートブロックの病因を説明し、それらの完全な解離について説明します。
心室での収縮の発症前に心房の収縮サイクルの完了を確実にするには、sinoatrial(SA)ノードから受け取ったインパルスをAVノードで遅らせる必要がありますが、第3度遮断では、房室結節は信号を実行できません。そして、この経路の破壊は、GIS-Purkinjeシステムを介した心房と心室の活性化の障害につながり、その結果、その調整(同期)が失われます。
この場合 - CAノードはAVノードを介した適切な伝導なしでは心拍数を制御できないため、心房と心室は互いに独立して収縮し始めます。衝動は心室に移動しないため、代替またはいわゆる異所性スリップリズムのために収縮が発生します。これは、GISバンドルの1つ(リターン伝導ループが形成されている場合)または心室心筋筋自体(およびそのようなリズムが架橋と呼ばれる)によって媒介される可能性があります。
結果として、心室収縮率は毎分40〜45拍に低下し、心拍出量と血行動態の不安定性が低下します。 [3]
症状 完全な心臓ブロック
完全なAV遮断では、最初の兆候は、弱さ、一般的な疲労疲労、めまいによって明らかにされる場合があります。
さらに、完全な心臓伝導遮断の臨床症状には、呼吸困難、胸圧または痛みの感覚(急性心筋梗塞に伴う場合)、心拍の変化(一時停止と羽ばたきの形で)、シノープまたは突然の意識の喪失(シンコープ)が含まれる場合があります。
完全なAV解離では、心房リズムは心室リズムよりも大きく、 上室性頻脈 がありますが、身体検査は通常徐脈を明らかにします。そして、HR< 1分あたり40ビートでは、患者は、低下した心不全、呼吸障害、全身性灌流に特徴的な兆候を示すことがあります。発汗、皮膚温度の低下、急速な浅い呼吸、末梢浮腫、精神変化(せん妄まで)。
完全な心臓ブロックは局所化が異なる場合があり、専門家は近位および遠位のブロックを区別します。近位タイプでは、代替のスリップリズムがAVノードによって設定され、心電図上の心室複合体(QRS)は拡張されず、心室は毎分約50倍の速度で収縮します。
子宮外滑りリズムの源がヒスの束になると、閉塞の遠位タイプが定義されます(脳室中隔の筋肉における心室性導電性細胞の房室束)が脚を使用します。この場合、1分以内の心室収縮速度は3Oに低下し、ECGのQRS複合体が拡張されます。
3度のAVブロックには、完全な右バンドルブランチブロックデがあります - 右バンドルブランチブロック 、および完全な左バンドルブランチブロックデ - 左バンドルブランチ遮断 。
右バンドルブランチと左前部または左後部束の両方がブロックされる条件は、二脊髄遮断と呼ばれます。また、GISバンドルの右分岐、左前バンドルと左後部バンドルがブロックされると、封鎖はトリファシカル(3ビーム)と呼ばれます。そして、これは完全なGISバンドル遮断または遠位タイプの完全な三脊髄横断遮断です。 [4]
診断 完全な心臓ブロック
完全な心臓ブロックの最初の診断は、多くの場合、救急医または緊急治療室の医師によって行われます。
インストゥルメンタル診断のみが、最初の診断:ECG(心電図)を12リードまたはホルターモニタリングで確認または反論できます。
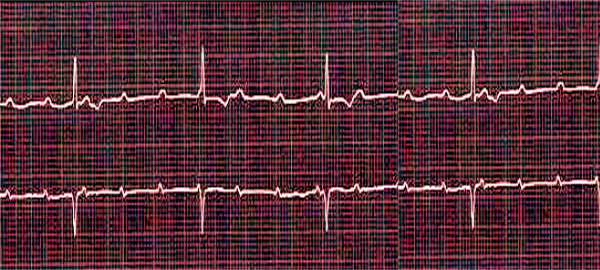
状態の安定化、胸部X線と超音波、ならびに血液検査(一般的および生化学的、電解質、C反応性タンパク質、クレアチンキナーゼ、ミオグロビン、トロポニンのレベル)は、この状態の根本原因を調べ、関連する疾患を特定できるようにします。
公開の詳細を読む - 心研究
また、他のタイプの心臓伝導障害と同様の症状を持つ病理を区別するには、鑑別診断が必要です。
連絡先
処理 完全な心臓ブロック
第3度AV封鎖の患者は、緊急の入院が必要です。治療プロトコルによれば、静脈内アトロピンは第一選択療法として使用されます(狭いQRS複合体の存在下、すなわち、結節性スリップリズム)。ベータアドレノミメティクス(アドレナリン、ドーパミン、オルシプレナリン硫酸、イソプロテレノール、イソプレナリン塩酸塩)も使用されており、陽性の年系列効果を持つことでHRを増加させる可能性があります。
緊急事態 - 患者の急性血行動態不安定性 - 一時的な経皮 心臓のペーシング は実行する必要があります。
AV遮断によって引き起こされる心拍数(またはアジストール)が補正を必要とする場合、一時的な経皮的または経腹部のペーシングが必要であり、永久ペーシングはすぐには示されていないか、利用できません。
永久心電図、つまり ペースメーカー手術 は、徐脈を伴う症候性の完全なAV遮断患者の治療法です。
防止
完全な心臓ブロックの開発を防ぐ可能性は、それを引き起こす病気を治療することで実現できます。
予測
心臓専門医は、完全な心臓ブロックの予後を、リズムと伝導障害の重症度と患者の臨床症状の重症度を引き起こした根本的な疾患に関連付けています。
急性心筋梗塞の冠動脈灌流を回復することにより、完全な横断心ブロックは可逆的かもしれませんが、突然の心臓死のリスク は高いままです。
使用された文献
- 「ハートブロック:原因、症状、治療」 - チャールズM.マクファデン(2018)。
- 「完全なハートブロック:管理とケースレポート」 - イザベラY.コング、ジェイソンP.デイビス(2020)。
- 「ハートブロック:医療辞書、参考文献、およびインターネット参照の注釈付き研究ガイド」 - Icon Health Publications(2004)。
- 「完全な心臓ブロックと先天性心臓病」 - エリギャング、カダンバリヴィジェイ(2019)。


