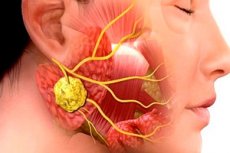
外科歯科における炎症性病変は非常に多く見られます。抗生物質療法を用いても、顎顔面炎症およびその合併症の発生率は低下しません。これは、受診の遅れや患者による頻繁な自己投薬などが原因です。この種の典型的な感染症および炎症性疾患の一つに、唾液腺炎(sialadedenitis)があります。これは唾液腺の炎症で、ウイルスや細菌によって引き起こされることが多いです。この病変には多くの特徴的な臨床症状が伴い、細菌学的検査、細胞学的検査、機器診断の結果に基づいて診断が確定されます。
疫学
顎下腺唾液腺炎の正確な有病率は不明です。顎下腺唾液腺炎は、唾液腺炎全体の約10%を占め、入院患者全体の0.001~0.002%を占めています。年齢や性別による差はありません。[ 1 ]
細菌性およびウイルス性の唾液腺炎は、主に高齢者や老齢者に発症します。
流行性耳下腺炎は主に小児に発症し、成人では比較的少ないものの、女性に多く見られます。現在では、小児への早期予防接種の普及により、流行性耳下腺炎は散発性疾患として発生しています。
膿性の唾液腺炎が記録されることが多く、これは患者が医療援助を求めるのが遅れたために起こります。
原因 唾液腺炎
唾液腺炎は、唾液腺のウイルス性または微生物性病変によって引き起こされます。微生物による炎症過程は、口腔内に存在する細菌、あるいは体内の様々な感染巣から放出される細菌によって引き起こされます。感染源としては、隣接する蜂窩織炎、急性呼吸器疾患(扁桃炎、肺炎、気管支炎)、顎顔面疾患、歯科疾患などが挙げられます。
この病気は、顎顔面領域の損傷や手術、唾液管への異物(魚の骨、食物の破片、髪の毛など)の侵入、および管の結石形成の結果として発生することがあります。
ウイルス性唾液腺炎は、サイトメガロウイルス、インフルエンザウイルス、アデノウイルス、パラミクソウイルス、コクサッキーウイルス、単純ヘルペスウイルスなどによって引き起こされることが多いです。真菌性唾液腺炎、梅毒性唾液腺炎、結核性唾液腺炎も起こります。
感染の拡大は、管の開口部、血液、リンパ液を通じて起こる可能性があります。
危険因子
病因
唾液腺は、対になった大きな腺と対にならない小さな腺に分けられます。大きな腺には、耳下腺、顎下腺、舌下腺があります。小さな腺には、唇腺、頬腺、舌腺、口蓋腺、口腔底腺があります。これらの腺はそれぞれ、実質、間質、そして導管系から構成されています。
急性唾液腺炎の一種である流行性耳下腺炎の原因ウイルスは、濾過性ウイルスです。感染者は患者から直接感染し、感染経路は空気感染です(ただし、患者が使用した物品を介した感染も否定できません)。
細菌性唾液腺炎は、あらゆる重篤な病態を伴って発症する可能性があります。感染は口腔内経路、血液、リンパ液を介して広がります。細菌叢は通常、連鎖球菌、肺炎球菌、ブドウ球菌などの混合型で、排泄腺管から侵入します。
リンパ行性感染の患者では、耳下腺のリンパネットワークが影響を受けることが多く、このプロセスは鼻咽頭または下顎の炎症、歯または舌の病変の結果です。
慢性唾液腺炎の病因と病態は不明瞭で、十分に理解されていません。医師は、この疾患の発症は、高血圧、動脈硬化、変形性脊椎症、消化管疾患といった全身の病態と関連していると考えています。
症状 唾液腺炎
急性唾液腺炎は、進行の程度が異なります。軽症の場合、臨床像は乏しく、体温の上昇や耳下腺の痛みはなく、わずかに腫れる程度です。中等症の場合、全身倦怠感、頭部および筋肉の痛み、悪寒、口腔粘膜の乾燥、耳下腺の痛みと腫れが見られます。唾液分泌はわずかに減少します。症状は約4日間続き、その後徐々に緩和します。急性唾液腺炎の重症の場合、耳下腺が大きく肥大し、顎下腺および舌下腺がその過程に関与することがあります。唾液分泌が増加し、体温が高温(最大40℃)に達し、化膿性壊死性の合併症が発生することがあります。好ましい状況下では、約1週間後に体温が下がり始め、炎症反応の兆候は徐々に治まります。しかし、膿瘍形成のリスクは残り、髄膜炎、脳炎、頭蓋神経や脊髄神経の麻痺などを発症するリスクも残ります。
ウイルス性耳下腺唾液腺炎は、口を開けたり、頭を横に向けようとしたりする際に痛みとして現れます。頬側、下顎、顎下帯、および頸部上部の腫脹が認められます。触診では、耳下腺の境界を越えて広がることのない、表面が滑らかで痛みを伴う圧排像が認められます。病変は化膿性病変を呈し、周囲組織に広がります。
顎下腺が侵されると、患者は嚥下時に痛みを訴えます。腫れは舌下および顎下領域、顎、そして上頸部に広がります。舌下腺が侵されると、舌を動かすと痛みが生じ、舌下溝が増加します。小唾液腺の侵襲は、複数の病態を伴って発生します。
慢性唾液腺炎の初期症状は気づかれにくく、偶然発見されることがあります。患者は耳下腺(または両方の腺)の不快感に気づきますが、まれに後頭部の痛みを感じることもあります。視覚的には、患部に柔らかい腫れが見られますが、明らかな痛みはありません。皮膚に変化はなく、口腔は痛みなく開き、粘膜組織には病変はなく、唾液分泌は低下していません(再発時に減少することがあります)。慢性唾液腺炎が進行すると、患者は全身の倦怠感、疲労感、難聴、そして時には口腔粘膜の乾燥を経験します。患部の腫れは持続的で、痛みはありません。
間質性唾液腺炎は季節的な悪化(寒い季節)を特徴とし、その間は痛みを伴う密封が形成され、体温が上昇します。
小児の唾液腺炎
唾液腺炎は小児期、さらには新生児にも発症する可能性があります。しかし、乳児におけるこの疾患の原因は未だ解明されていません。母親の乳腺の炎症が発症の一因となることが知られています。新生児における唾液腺炎は、下顎頭突起の骨髄炎と鑑別され、敗血症の発症を示唆します。
一般的に、小児における唾液腺炎の主な原因は、流行性耳下腺炎とサイトメガロウイルスと考えられています。さらに、ヘルツェンベルク仮性耳下腺炎の可能性についても知っておくことが重要です。これは唾液腺炎ではなく、耳下腺付近のリンパ節の炎症です。これらの疾患の臨床像は非常に類似しています。
結核性および梅毒性の病因は、小児では典型的ではありません。臨床像は、成人よりも重篤な中毒症状を呈し、化膿性または化膿性壊死性組織融解の発生率が高いことが特徴的です。
ステージ
唾液腺炎は、初期段階、臨床的に発現した段階、および後期段階という 3 つの段階を経て進行します。
初期段階では顕著な臨床症状は見られません。しかし、腫脹が増加し、患部ではリンパのうっ血が観察され、結合組織の緩み、血管拡張が見られます。末端腺節は温存されますが、炎症マーカーであるムチンとムコ多糖類が蓄積します。葉間管は拡張し、コラーゲン線維は密になります。
第 2 段階の特徴は次のとおりです。
- 末端腺節の萎縮が起こる。
- 浸潤は、結合組織基底部の血漿構造、リンパ球、組織球に基づいて形成されます。
- 口は繊維組織に囲まれています。
- 管の内側には、剥離した上皮とリンパ球が蓄積しています。
第 3 段階では、腺実質のほぼ完全な萎縮、結合組織による置換、血液供給ネットワークの増殖、小葉内管の拡張 (または結合組織および線維構造による圧迫による狭窄) が伴います。
フォーム
この疾患の分類は非常に広範囲にわたります。炎症反応の経過に応じて、急性唾液腺炎と慢性唾液腺炎に区別されます。
急性耳下腺唾液腺炎は、流行性耳下腺炎、あるいはよく知られている「おたふく風邪」として発症します。一般的に、耳下腺が最も多く侵され、顎下腺や舌下腺も侵される頻度は低くなります。急性期は慢性期よりも治療が容易です。
実質の状態に応じて、慢性疾患は次の種類に分類されます。
- 慢性実質性唾液腺炎 - 腺間質のみの損傷を伴う(おたふく風邪の患者の場合と同様)。
- 慢性間質性唾液腺炎 – 間質に加えて、腺実質の損傷を伴います (サイトメガロウイルス唾液腺炎の患者の場合と同様)。
- 慢性硬化性唾液腺炎(キュットナー腫瘍)はIgG4関連の硬化性疾患であり、濃密なリンパ形質細胞浸潤、硬化、閉塞性静脈炎などの特徴的な組織病理学的特徴を有する。[ 5 ]
間質性唾液腺炎は、慢性産生性唾液腺炎、慢性硬化性おたふく風邪、クットナー炎症性腫瘍、慢性萎縮性唾液腺炎、線維産生性唾液腺炎、症候性唾液症、ホルモン性唾液症とも呼ばれます。この疾患の病因は十分に解明されていません。
インフルエンザ性唾液腺炎は、主に冬季に見られるインフルエンザの流行期に発症します。患者は、1つまたは複数の唾液腺に急性唾液腺炎の症状を示します。最も多く感染するのは耳下腺で、炎症は急速に進行し、対になった唾液腺に広がります。
病変の位置に応じて、次のように区別されます。
- 耳下腺の流行性耳下腺炎;
- 顎下炎 - 顎下腺の病変。
- 舌下腺の舌下唾液腺炎。
炎症の特徴に応じて、唾液腺の唾液腺炎は次のようになります。
- 漿液性の;
- 出血性の;
- 化膿性の;
- 結合組織;
- 肉芽腫性の;
- 線維性;
- 破壊的な;
- 変形していない;
- 肝硬変。
病因に応じて、以下のように区別されます。
- 外傷性炎症プロセス;
- 有毒;
- 自己免疫性;
- アレルギー性;
- 閉塞性(閉塞または瘢痕性収縮を伴う)。
唾液腺結石炎は、唾液腺の結石によって管が閉塞することで引き起こされる閉塞性病変の一種です。
炎症性疾患が進行すると、化膿性壊死性または壊疽性の唾液腺炎を発症します。この場合、顕著な浮腫、浸潤、充血、波動などを伴う重度の蜂窩織炎の像が認められます。
管性唾液腺炎(または唾液腺管炎)は、唾液腺の先天的欠陥(狭窄および拡張)と免疫力の低下、唾液分泌低下(管内での唾液の停滞)が組み合わさって生じた結果です。
合併症とその結果
急性唾液腺炎は、動眼神経、視神経、外転神経、顔面神経、内耳神経の損傷、乳腺炎、膵炎、腎炎を合併することがあります。精巣炎は男児や男性によく見られます。
急性唾液腺炎が全身病理を背景に発症した場合、病理学的過程が咽頭周囲腔、頸動脈および内頸静脈周囲の組織へと分岐し、合併症を呈することがあります。一部の患者では、膿性内容物が外耳道に漏出することがあります。まれに、大血管壁の損傷が認められ、出血を伴うことがあります。静脈血栓症や髄膜洞の閉塞も起こり得ます。
進行した化膿性唾液腺炎の晩期合併症として、瘻孔の形成と耳下腺多汗症があります。
細菌性唾液腺炎を治療せずに放置すると、首の組織に大きな腫れが生じ、呼吸閉塞、敗血症、頭蓋骨骨髄炎、三叉神経炎を引き起こす可能性があります。
診断 唾液腺炎
一般的な臨床診断方法としては、患者への問診、診察、触診が挙げられます。さらに、血液と尿の臨床検査も行われます。小児の場合は、過去におたふく風邪にかかったことがあるか、感染者と接触したことがあるかを両親に確認する必要があります。
慢性唾液腺炎が疑われる場合は、年間の再発頻度、炎症過程の様々な時期における唾液腺の大きさを特定します。患部の皮膚の状態、唾液の量と性質、唾液排出管の状態にも注意を払います。
以下は必須です:
- 分泌機能の評価;
- 唾液分泌物の細胞学、微生物学、免疫学;
- 造影唾液造影検査;
- コンピュータ断層撮影;
- 放射線唾液検査;
- 超音波;
- 穿刺生検。
多くの小児患者は、脳の生体活動の障害を評価するために必要な脳波検査の適応となります。
必須の機器診断には、唾液測定法が含まれます。これは、ポリエチレン製のカテーテルを用いて、ブジー処置後に唾液管に挿入する検査です。この操作は空腹時に行われ、検査時間は約20分です。唾液分泌量と分泌物の物理的特性に関する情報が得られます。[ 6 ]
唾液腺造影検査は、再発を引き起こす可能性があるため、病気の寛解期に実施されます。造影剤は、注射器とポリエチレンカテーテルを用いて唾液腺に注入されます。
特殊な機器診断は次の手順で表されます。
- 唾液分泌物塗抹標本の細胞診;
- 造影剤を用いた電気放射線検査
- 唾液腺スキャン法;
- 穿刺して生検を行い、その後組織学的検査を実施します。
超音波検査は、腺構造の全体像を観察できる検査である唾液腺超音波検査(Silosonography)という形で行われることが最も一般的です。医師は、硬化性組織障害、閉塞、腫瘍、結石を検出し、それらの数と大きさを特定することができます。
細菌性唾液腺炎では、超音波検査で非特異的な変化が検出されます。発症初期には、エコー輝度の上昇と管の拡張が認められ、無エコー病巣の存在は膿瘍形成の可能性を示唆します。[ 7 ]
磁気共鳴画像法とコンピューター断層撮影により、管内の結石の存在を除外し、病理学的プロセスの深さを明らかにすることができます。
臨床検査には、一般的な血液検査、尿検査、唾液検査が含まれます。血液検査では白血球数の上昇がみられることがありますが、これは炎症過程の兆候の一つです。血液生化学検査では糖値、尿検査では塩分組成が重要です。唾液分泌物中には、白血球、膿、細菌叢が検出されることがよくあります。唾液の物理化学的特性を調べることも重要です。
差動診断
まず第一に、病態の根本原因を特定し、その疾患が動脈硬化性、感染性、腫瘍性、自己免疫性、代謝性のいずれであるかを判断することが重要です。リウマチ性疾患および自己免疫性疾患は除外する必要があります。
間質性唾液腺炎は、慢性実質性唾液腺炎、唾液腺炎、腫瘍性突起、流行性耳下腺炎と鑑別されます。診断には、疾患に応じた典型的な症状、細胞診および唾液腺造影検査が用いられます。
一般的に、唾液腺炎は唾石症、唾液腺嚢胞、腫瘍過程と区別する必要があります。診断は、臨床症状、唾液測定データ、唾液分泌物の細胞診、X線撮影および唾液腺造影検査、穿刺生検および切除生検に基づいて行われます。
唾液腺炎と唾液腺炎は完全に互換性のある 2 つの同等の概念であることを患者が理解することが重要です。
場合によっては、病気の臨床的特徴と検査パラメータにより、より広範な診断検索が必要になることがあります。そのような状況では、正確な診断を確立するために唾液腺生検が推奨されます。
処理 唾液腺炎
急性唾液腺炎の患者には、炎症反応を抑制し、唾液分泌を正常化することを目的とした治療が処方されます。発熱期間中は安静が指示されます。圧迫部位には、必要に応じて温湿布と軟膏を塗布し、理学療法(光線療法、温熱療法(ソルックスランプ、UHF、紫外線照射))を実施します。洗口液と洗浄液を用いた質の高い口腔ケアを提供します。
ウイルス性唾液腺炎では、インターフェロンによる1日5回(早期治療の場合は1~2日目)の洗浄が良好な効果を示します。唾液分泌機能が低下した場合は、50,000~100,000EDペニシリンおよびストレプトマイシンの抗生物質溶液0.5mlと0.5%ノボカイン1mlを唾液管内に投与します。さらに、ノボカインとペニシリンまたはストレプトマイシンによる遮断療法を行います。化膿性炎症が進行し、組織融解巣が確認された場合は、手術が処方されます。
唾液腺炎の治療には、ピロカルピンを1日4回まで、1%溶液を6滴経口投与します。この治療は漿液性炎症に適しています。ジメチルスルホキシド(ジメキシド)を含む湿布剤を塗布すると、鎮痛作用、抗炎症作用、抗浮腫作用、殺菌作用を示すため、良好な効果が認められています。湿布剤は炎症部位に1日約30分間貼付します。治療コースは10回、または症状が緩和されるまで行います。
壊疽性唾液腺炎および重篤な経過の場合、腺被膜を開く外科的治療が処方されます。耳下腺への介入はコフトゥノビッチ法を使用して行われます。
慢性唾液腺炎の場合、治療の主な目的は、免疫力の向上、唾液機能の最適化、再発の防止、組織栄養の改善、うっ血の除去、硬化および変性プロセスの阻害です。
複合療法には以下の薬剤が含まれます。
- 核ナトリウム0.2gを1日3回、2週間投与する(慢性唾液腺炎の場合、このような治療は1年に3回まで行う必要がある)。
- ヨウ化カリウム10%、大さじ1杯を1日3回、8〜12週間服用します(患者の体のヨウ素感受性を考慮する必要があります)。
核ナトリウムによる治療中、心窩部痛や消化不良などの軽度の副作用が現れる場合があります。これらの症状は、薬剤の服用を完了すると完全に消失します。
ヨウ化カリウムは、ヨウ素過敏症、妊娠、膿皮症の場合には禁忌です。
ノボカインによる遮断は3日ごとに1回、10回行います。ピロジェナルの筋肉内注射(3日ごとに25回)、ガランタミン0.5%の皮下注射(1mlを30回)を行います。
管狭窄の患者には、タンパク質分解酵素製剤(キモトリプシン、トリプシン)が処方されるほか、デオキシリボヌクレアーゼ電気泳動と組み合わせてリボヌクレアーゼ10 mgを筋肉内に注射します(20分間で最大10回の処置)。
慢性唾液腺炎に対する電気刺激療法は、放射線療法と組み合わせて、4 週間毎日行う処置の形で適応されます。
外科的治療は、薬物療法が効果を発揮しない場合、または炎症性疾患が定期的に再発する(年間10回以上)場合にのみ、まれに行われます。再発には、化膿性疾患、顕著な機能障害、狭窄、および閉鎖が伴います。適応に応じて、フローブジー法、口腔全体の形成外科手術、顔面神経枝を温存した腺切除、耳下腺管の遮断などが行われます。
抗生物質
細菌性唾液腺炎には抗生物質療法が適切であり、感染過程の重症度に応じて決定される。[ 8 ]
選択される薬剤は、β-ラクタマーゼの活性を阻害する保護ペニシリン系抗生物質とセファロスポリンであることが多い。
アモキシクラブ |
アモキシシリンとクラブラン酸の配合剤は、成人には1日1500mg(2回に分けて服用)を経口投与します。吐き気や下痢などの副作用は軽度で、すぐに治まります。これらの副作用を防ぐため、食事と一緒に服用することをお勧めします。 |
スルバクトマックス |
スルバクタムとセフトリアキソンの筋肉内注射製剤です。1日1~2gを24時間ごとに投与します。治療期間は医師が決定します。長期使用では、カンジダ症、真菌症、二次性真菌感染症、腸炎、消化不良などの副作用がより顕著に現れることがあります。 |
ピペラシリン-タゾバクタム |
8時間ごとに4.5gを静脈内投与する複合抗菌薬です。1日の投与量は、感染症の重症度に応じて医師が変更できます。副作用として、下痢、吐き気、嘔吐、皮膚の発疹などが挙げられます。 |
グラム陰性微生物が検出された場合は、フルオロキノロン系薬剤が処方されます。複雑な症例では、カルバペネム、メトロニダゾール、バンコマイシンなどの併用療法が用いられます。
理学療法治療
体温上昇を伴う炎症プロセスの初期段階では、理学療法は行いません。薬物療法と並行して、アルカリ性ミネラルウォーター(ボルジョミなど)の飲用が推奨されます。3~4日目から、非温熱療法、抗炎症薬の電気泳動療法によるUHF療法が可能になります。
さらに、急性唾液腺炎を治療するために、医師は次のような薬を処方することがあります。
- 患部への紫外線照射は、2バイオドーズから開始し、その後1バイオドーズずつ増加して6バイオドーズまで行います。この処置は2日ごとに実施されます。
- 浸潤帯の変動は8~10分のセッションで行われ、治療コースは10セッションで構成されます。
- 急性炎症の兆候を排除した後、浸潤物の再吸収を促進するために、次の方法が使用されます。
- 10~12 回のセッションで、20 分間の赤外線照射を行います。
- 強度 0.05~0.2 W/cm²、持続時間最大 5 分、10 回のセッションの超音波療法。
- 3% ヨウ化カリウムの電気泳動を 20 分間、10 ~ 12 回実施します。
痛みを和らげるには、2 ~ 3 分間のレーザー治療を 8 ~ 10 回受けることが推奨されます。
唾液腺炎に対する唾液腺マッサージ
口腔内(頬骨内)マッサージは、血液とリンパの流れを改善し、生理活性ポイントを刺激し、唾液腺の機能を改善します。この施術は、軟部組織の全体的なウォーミングアップ、唾液腺と筋肉への働きかけ、そして脳神経の出口への刺激など、複数の段階を経て行われます。
マッサージには、撫でる、点圧をかける、筋を伸ばすといった動作が用いられます。施術は清潔な手で行います。滅菌済みの手術用手袋を使用することもできます。
唾液腺は、末梢から排泄管の領域まで、優しい動きでマッサージされます。
治療後、患者は消毒液で口をすすぐ必要があります。
マッサージは、腺組織の栄養機能を改善するためだけでなく、唾液の量、色、粘稠度、味の特徴を評価するためにも行われます。
ハーブ療法
伝統的な治療法は、唾液腺炎の発症初期、またはこの病気の予防のみに用いることが認められています。症状を緩和するために、医師は抗炎症作用のあるハーブの煎じ薬や点滴薬などの薬物療法中は、水分を十分に摂ることを推奨しています。
- ミントティーは唾液の分泌を刺激し、痛みを和らげ、リフレッシュし、口の中の不快な味を消します。
- カモミールの煎じ液には抗炎症作用と充血除去作用があります。
- ラズベリーリーフティーには傷の治癒を促進し、抗炎症効果があります。
毎日の口内洗浄には、次のハーブ混合物の煎じ液を使用できます。
- ラズベリーの葉、イモーテルの花、スギナ;
- ペパーミントの葉、オオバコの芽、エルダーの花;
- カモミールの花、ユーカリ、セージの葉。
松葉水でうがいをすると効果があります。この薬を作るには、0.5リットルの水を沸騰させ、大さじ2杯(すりおろし用)の松葉(トウヒまたはマツ)を加えます。蓋をして完全に冷めるまで置き、濾します。1日に2~3回、または毎食後にうがいをしてください。
病気が激しい痛み、結石の形成、または化膿という形で現れた場合は、自己治療をしないでください。
外科的治療
場合によっては、薬物療法だけでは唾液腺炎を完治させるのに十分ではないことがあります。そのような場合は、外科的介入が必要になることもあります。
唾液腺排泄管の閉塞には外科的介入が必要です。局所麻酔下で閉塞の原因を除去し、消毒治療を行います。術後は抗菌薬と対症療法が処方され、必要に応じて排泄管のブジー挿入と洗浄が行われます。
慢性唾液腺炎は頻繁な再発を特徴とし、時間の経過とともに腺組織の完全または部分的な硬化と結合組織構造の形成につながる可能性があります。このような場合、罹患した腺は切除されます。
唾液腺炎の場合、内視鏡を用いた低侵襲手術が望ましいです。現在、外科医は特殊な弾性内視鏡を用いて、極めて微細な腺管を貫通することができます。内視鏡検査では、医師は管を完全に検査し、検査用の生体材料を採取し、閉塞の原因を断片化して除去することができます。
唾石症の場合、介入的唾液腺内視鏡検査または直接外科的除去を用いて唾液腺結石を除去する必要がある。[ 9 ]、[ 10 ]
唾液腺結石の治療には、介入的唾液腺内視鏡検査(iSGE)、体外衝撃波結石破砕術(ESWL)[ 11 ]、内視鏡手術併用療法[ 12 ]など、いくつかの低侵襲治療法が提案されています。適切な治療法を選択する際には、罹患腺、結石の数と大きさ、結石の位置、管との関係といった基準を考慮する必要があります。最も侵襲性の低い方法が常に好ましい治療法です。[ 13 ]
術後合併症としては、疼痛、瘢痕、神経損傷などが一般的です。手術を受けた患者は、口腔乾燥症(最大31%)、味覚変化(16.3%)、血腫(最大14%)、顔面神経損傷(8%)、舌神経損傷(12%)などの障害を経験しました。[ 14 ]、[ 15 ]、[ 16 ]、[ 17 ]
防止
唾液腺炎の発症を防ぐための予防策は特に決まっていません。予防の核心は、完全で質の高いバランスの取れた食事、健康的で活動的なライフスタイル、そして悪い習慣の排除です。こうしたシンプルながらも重要なルールを遵守することで、多くの病状の発症リスクを軽減できます。
唾液腺炎の発生は、口腔および耳鼻咽喉科の他の疾患と直接関連している可能性があります。口腔内の微生物叢のバランスが崩れると、血流やリンパの流れに伴って病原微生物が侵入し、炎症過程の発症を引き起こす可能性があります。慢性の感染症や炎症性病巣は、ほぼすべて唾液腺炎の発生素因となる可能性があります。さらに、あらゆる感染症は、体全体の免疫防御に悪影響を及ぼします。したがって、多くの疾患を予防するためには、あらゆる方法で免疫力を維持し、慢性疾患を含むすべての疾患を迅速に治療し、低体温やストレスを排除し、冬から春にかけては主治医が推奨する追加のマルチビタミン剤を服用することが重要です。
その他の必須予防措置:
- 定期的な衛生手順、口腔と歯の質の高い清掃。
- 口腔粘膜を傷つける可能性のある粗い食べ物の摂取を避ける;
- 喫煙をやめる;
- 免疫システムの強化;
- 歯ブラシとオーラルケア製品の正しい選び方。
口腔粘膜の乾燥、腫れ、唾液腺の痛みなど、何か問題が生じた場合は、速やかに医師の診察を受けてください。適切なタイミングで治療を受けることで、炎症の進行を防ぎ、副作用を防ぐことができます。
予測
急性唾液腺炎は、圧倒的多数の患者において回復に至ります。しかし、致死的な症例も報告されています。これは、唾液腺に化膿性壊死が生じた場合や、病変が神経系に広がった場合に起こり得ます。
慢性疾患の予後は比較的良好です。このような状況では、「条件付き」回復という概念が用いられます。これは、患者の寛解期間が3年以上続く場合に適用されます。
患者は数年間観察され、通常は年に1~2回、特に寒い時期に多く発生する増悪の予防が行われます。適切な治療を行うことで、長期寛解が得られる場合もあります。場合によっては、腺管内に唾石の形成が認められることもあります。
免疫システムが正常な状態にあり、口腔衛生が保たれ、付随する病状が治療され、既存の感染巣が除去されれば、唾液腺炎は 14 日以内に完全に消失します。


