記事の医療専門家
新しい出版物
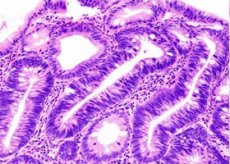
甲状腺の組織構造に形成される良性腫瘍が甲状腺腺腫です。
この病気は、甲状腺ホルモンの産生増加を背景に発生し、甲状腺機能亢進症および甲状腺機能を担う下垂体ホルモンの合成阻害を引き起こします。
この病理は女性に最も多く発症し、特に45〜55歳の女性に多く発症し、この腫瘍の発達には生態学が決定的な役割を果たします。
このような腫瘍が悪性化することは稀ですが、だからといって治療が必要ないというわけではありません。腺腫は多くの問題や不快感を引き起こし、ホルモンバランス全体に影響を及ぼし、場合によっては悪性化することもあるため、できるだけ早く治療を開始する必要があります。
甲状腺腺腫の原因
甲状腺腺腫の原因については、残念ながらまだ十分に解明されていません。腫瘍は、下垂体前葉で産生されるホルモンの分泌増加の結果として、あるいは栄養障害(局所交感神経支配の異常)の時期に発生するという仮説のみが立てられています。
下垂体系と甲状腺との相互作用システムに障害がある場合、大きな腫瘍が形成されることはまれであることに注意してください。甲状腺ホルモンの量が過剰に増加すると、下垂体の分泌活動が低下し、腫瘍のサイズが徐々に縮小します。
さらに、専門家は甲状腺組織における腺腫の形成を引き起こす可能性のある要因を特定しています。そのいくつかを以下に示します。
- 遺伝的要因(疾患に対する素因が遺伝する可能性を排除できない)
- 不利な環境条件(放射線レベルの高さ、飲料水中のヨウ素化合物の不足、産業廃棄物や排気ガスによる大気汚染)
- 身体の継続的かつ長期的な中毒(有害物質の生成など)
- ストレスや病気などによるホルモンバランスの乱れ
甲状腺腺腫の症状
ほとんどの腺腫は潜在性で無症状の経過をたどります。しかし、以下の症状に注意する必要がある場合もあります。
- 食事療法や身体活動の増加に関連しない自発的な体重減少。
- 動機のないイライラ;
- これまで観察されなかった、暑い気候に対する不耐性の出現。
- ストレスの有無にかかわらず、心拍数が増加する(心臓は睡眠中でも「鼓動」する)。
- 肉体労働をしていないにもかかわらず、常に疲労感がある。
病気が進行するにつれて、消化器系に問題が発生し、血圧が上昇し、時には(常にではないが)体温が上昇することもあります。
多くの場合、比較的潜伏期の病気では、眠気や安静時の心拍数の増加といった症状のみが現れることがあります。しかし、時間の経過とともに症状は拡大し、心血管系の障害が悪化します。心拍リズムの乱れや心筋のジストロフィー性変化が現れ、その結果として心不全に至ることがあります。
甲状腺右葉の腺腫
通常、甲状腺は右葉、左葉、そして峡部から構成されています。これらの葉は両側とも気管に隣接しており、峡部は気管の前面に近い位置にあります。
正常な状態では、右葉が左葉よりわずかに大きい場合がありますが、これは右葉の腫瘍の発達には影響しません。
統計によると、甲状腺の2つの葉のうち、片方の葉が最も多く侵され、甲状腺全体が侵されるケースは少ないです。さらに、右側の方が左側よりも侵される頻度が高いです。一方、最も危険なのは峡部腫瘍で、悪性化する可能性がはるかに高くなります。
甲状腺右葉の腺腫が大きい場合、喉仏の右下、頸部に審美上の欠陥が生じることがあります。この症状は、最初は嚥下時にのみ認められます。この場合、甲状腺左葉の損傷により、左側にも同じ症状が現れます。
 [ 3 ]
[ 3 ]
甲状腺左葉腺腫
甲状腺の左葉は通常、右葉よりもやや小さくなります。腫瘍は甲状腺のどちら側にも発生する可能性がありますが、統計によると、左葉の腫瘍は右側のリンパ節よりもやや小さい傾向があります。しかし、甲状腺の左葉の腺腫は触診で診断でき、頸部に軽度の変形が見られ、喉に不快感を感じることがよくあります。腫瘍が大きくなると、息切れ、頸静脈の拡張、嚥下困難などの症状が加わります。
甲状腺のどの部分が影響を受けているかに関係なく、治療と診断手順が処方されます。
 [ 4 ]
[ 4 ]
どこが痛みますか?
甲状腺腺腫の種類
中毒性甲状腺腺腫(プラマー症候群)は、甲状腺ホルモンを過剰に産生する1つまたは複数の結節性形成です。このような腫瘍は円形または楕円形で、体積は小さいですが、触診によって診断されます。血流中のヨウ素濃度の上昇に伴い、細胞の成長が加速する可能性があります。成長と同時に、下垂体ホルモンの量も増加します。腫瘍が検出された後、その後の治療法はそのサイズに大きく依存します。20 mmまでの腫瘍は保存的に治療できますが、それより大きなサイズの腫瘍は外科的治療が望ましいです。結節性形成が多数あり、それらが甲状腺の表面全体に分布している場合は、甲状腺の完全切除が行われます。甲状腺中毒性甲状腺腺腫は、既存の非中毒性リンパ節に発生する可能性があります。
甲状腺濾胞腺腫は、若年期に発見されることが多い。このような腫瘍は濾胞細胞に由来するため、この名称が付けられている。濾胞型はさらに、腫瘍内に存在する他の細胞の種類に応じて、小柱型、胎児型、単純型、コロイド型に分類される。濾胞性腫瘍は、滑らかな表面と緻密な構造を持つカプセル状の球形を呈する。カプセルは喉頭運動時に自由に移動する。濾胞細胞は基本的に良性であるが、このような病態の10%において、後に悪性腺癌と診断される。問題は、初期段階では腫瘍の検出が難しいことである。濾胞型はホルモンを産生しないため、気づかれずに進行する。発汗の増加、絶え間ない眠気、体重減少などの症状を訴え、内分泌専門医を受診する患者は少ない。ほとんどの場合、腫瘍が食道や呼吸器を圧迫し始めたときに、人々は医師の診察を受けます。
甲状腺の乳頭腺腫は、暗い液体の内容物と内壁の乳頭状の成長を含む嚢胞のような形成物です。
甲状腺腫瘍(別名:ヒュルトレ細胞腺腫)は、自己免疫性甲状腺炎を患う20~30歳代の女性に多く発生します。病理は主に潜伏期を経ますが、甲状腺炎の臨床像(甲状腺機能の低下)のみが観察されます。腫瘍自体は黄褐色の腫瘍のように見え、しばしば小さな出血を伴い、複数の細胞種から構成されています。この疾患はしばしば癌性腫瘍と誤診されます。
非定型甲状腺腺腫 - 非定型の特徴は、円形、楕円形、長楕円形、紡錘形など、様々な濾胞性細胞構造および増殖性細胞構造の存在です。細胞核は濃染性で、細胞質の大きさは核の大きさよりも小さいことがよくあります。このタイプの腫瘍は悪性化する可能性があり、その場合、悪性細胞は顕微鏡下で観察できます。
甲状腺好酸性腺腫は最も悪性度の高い甲状腺腫瘍であり、悪性転化のリスクが極めて高い。
甲状腺に生じる結節性腫瘍のほとんどは良性です。腫瘍は、密度の高い状態になることもあれば、嚢胞(液体が入ったカプセル)に似た状態になることもあります。このような腫瘍は、単発の場合もあれば、甲状腺の表面に複数回広がる場合もあります。
良性甲状腺腺腫が癌に進行することは稀です。しかし、癌化する可能性は完全に否定できません。そのため、腫瘍のある患者は定期的に医師の診察を受け、予防検診を受ける必要があります。
甲状腺腺腫の診断
甲状腺の病変(炎症反応、外傷、代謝障害、腫瘍の出現)は、ほぼすべて結節性病変やその他の病変の形成を伴います。そのため、診断の主な目的は、良性と悪性の鑑別と言えます。1つの検査だけでは正確な診断を下すことはできないため、複数の検査を実施し、それらの結果を総合的に判断することがしばしばあります。
- 身体検査と臨床症状の評価。医師が注意すべき点は以下のとおりです。
- 腫瘍の成長率;
- その一貫性
- 近くの臓器(呼吸器や食道)への圧迫の存在;
- 隊形の結束力または機動性。
- 嚥下困難;
- 話すときの声がかすれること。
- 頸部リンパ節の状態。
- 臨床検査および機器による診断方法、臓器機能の評価:
- 甲状腺中毒症の症状は、甲状腺中毒性疾患の形態で検出されます。このような腫瘍は、病理学的にはほとんどの場合良性です。
- 甲状腺機能の低下により悪性腫瘍の存在を否定することができます。
- カルシトニンは髄様癌の標準的な指標であり、特にペンタガストリン 0.5 mcg/kg を静脈注射した後、数分以内にカルシトニンの量が増加すると、髄様癌の指標となります。
- 甲状腺ホルモン検査療法は、良性と悪性の鑑別に用いられることがあります。高用量の甲状腺ホルモン投与により、良性腫瘍であれば腫瘍が消失する可能性があります。それ以外の場合は、外科的介入が適応となります。
- 甲状腺腺腫の超音波検査は、嚢胞と腺腫の鑑別に役立ちます。腫瘍の近くに淡い円形や斑点が見られる場合もありますが、これは最近まで良性腫瘍の確実な兆候の一つと考えられていました。しかし、それほど昔のことではありませんが、この見解は否定されました。超音波検査では組織学的徴候を判定できないため、超音波検査は以下の状況でのみ妥当とされています。
- 複数のフォーメーションを識別します。
- 同位元素検査が実施できない場合の妊婦の検査に使用します。
- 甲状腺腺腫と嚢胞の鑑別診断に。
- プロセスのダイナミクスを制御します。
- 触診では位置を特定できない小さな腫瘍の吸引生検(いわゆる超音波ガイド下生検)を容易にします。
- 甲状腺シンチグラフィー。これは、コールド病変(同位体封入体なし)、ホット病変(同位体封入体が残りの甲状腺組織よりも強い)、または中程度の量の同位体封入体を含む病変の存在を示す追加検査法です。大きな悪性病変はコールド病変であることが多く、良性病変はホット病変です。
- コンピューター断層撮影法や磁気共鳴画像法は、腫瘍除去後の組織の状態を監視するために使用できます。
- 穿刺生検法は、おそらく甲状腺腫瘍の性質を決定するための主な方法です。
- 細胞材料は細い針と特殊な注射器を用いて採取されます。細胞診に必要な量のみが採取されます。これは非常に簡便で、比較的安価で安全であり、外来で実施できます。針の動きによる腫瘍細胞の拡散は排除されます。
- 濾胞性腫瘍の場合、生検に加えて、手術で切除した組織の組織学的分析が必要です。濾胞性腫瘍は最終的に、乳頭癌または濾胞癌(症例の28%)、濾胞腺腫(症例の34%)、またはコロイド性甲状腺腫(症例の38%)と判明することが多いです。
ほとんどの腫瘍は臨床症状を示さず、定期検査中などに偶然発見されます。
何を調べる必要がありますか?
どのようなテストが必要ですか?
甲状腺腺腫の治療
薬物療法は、甲状腺刺激ホルモンの産生を抑制する薬剤の使用を基本としており、このような療法は抑制療法と呼ばれます。このタイプの治療では、チロキシンを1日あたり体重1kgあたり2~5.2マイクログラム服用します。1日の平均投与量は150~200マイクログラムです。抑制療法は非常に深刻で責任ある治療法とみなされるため、医師の指示に従い、監督下でのみ実施されます。
このような治療法の起こりうる結果はわかっており、主に骨粗鬆症や心血管障害などが挙げられます。
抑制療法は、ヨウ素欠乏により形成された腫瘍の約 80% の症例、または甲状腺中毒性の腫瘍の 15% の症例で良好な結果をもたらします。
甲状腺腺腫の薬物治療を背景に、薬用植物を用いた治療、つまり植物療法の活用が推奨されています。ホルモン産生を抑制したり、患部組織に有害な作用を及ぼす植物の使用が推奨されています。このようなハーブ療法には、黒ニキビ、ヨーロッパスイレン、ニチニチソウ(ピンクペリウィンクル)、コルチカム、イチイなどがあります。
最も効果的で広く使用されている薬剤としては、レボチロキシン、L-チロキシン、プロピシル、マイクロヨード、カルビマゾールなどがあります。
レボチロキシンによる抑制療法は最も好ましい治療法です。しかし、この抑制療法では必ずしも腫瘍が完全に退縮するとは限らないことを認識しておく必要があります。さらに、腫瘍の再発を防ぐため、レボチロキシンの服用は生涯にわたる場合が多くあります。
中毒性甲状腺腺腫の治療は、放射性ヨウ素療法を用いて行うことができます。ほとんどのヨーロッパ諸国では、この治療法は有益かつ安全であると考えられており、外来診療でも少量の投与が可能です。通常、患者にはカプセルまたは水溶液の形で放射性ヨウ素同位元素製剤が提供されます。この方法の本質は、甲状腺細胞が甲状腺組織に損傷を与える放射性同位元素ヨウ素I¹³¹を結合して蓄積する能力にあります。これにより、腫瘍のサイズが縮小し、腫瘍によるホルモン分泌が抑制されます。この方法は絶対的に安全であると考えられていますが、微量の放射性同位元素が腎臓や腸の細胞に到達する可能性があります。これは生理学的限界を超えない許容可能な現象と考えられています。
甲状腺濾胞腺腫の治療では、エタノール破壊法がしばしば用いられます。この治療は腫瘍の抑制に焦点を絞り、腫瘍組織の深部に硬化剤を注入します。腫瘍の大きさに応じて1~8mlのエタノールを腫瘍に直接注入します。この処置は、腫瘍が完全に破壊され、ホルモン産生が停止するまで繰り返されます。エタノール破壊法は、腫瘍の数が少なく、それほど大きくない場合に使用できます。
甲状腺腺腫の手術
甲状腺腺腫に対する外科的治療は、以下の場合に行われます。
- 薬物療法が効果がない場合;
- 濾胞状の;
- 腫瘍が近くの組織や臓器に圧力をかけている場合;
- 同時性甲状腺中毒症を伴う;
- 美容上の理由から腫瘍が大きい場合。
甲状腺腺腫に対する多くの外科的介入の中から、最良の効果が期待できる選択肢が選択されます。通常、以下のような手術が行われます。
- 1つの葉の一部を除去すること。
- 両葉の一部の切除;
- 片甲状腺切除術 – 甲状腺の半分、つまり峡部を含む葉全体を切除します。
- 部分切除 – 臓器の一部を温存してほぼ完全に切除する。
- 甲状腺摘出術 – 臓器の完全な切除。
良性の甲状腺腺腫が外科的介入を必要とするには、腫瘍が大きく成長しているか、呼吸困難や嚥下困難を引き起こしている必要があります。また、ホルモン産生が活発で、血流中のホルモン濃度が全体的に変化している場合にも、手術が推奨されます。
良性の甲状腺腺腫が1つあり、外科的介入が必要な場合、原則として片側甲状腺切除術(腫瘍を含む甲状腺葉の切除)が行われます。腫瘍が大きい場合、部分切除は病状の再発リスクを高めるだけです。このような場合、また複数の腫瘍がある場合には、臓器の完全切除(甲状腺摘出術)が行われます。
甲状腺濾胞腺腫の手術では、腫瘍を含む甲状腺の小葉を切除します。切除された小葉は手術後、組織学的検査に送られ、3~5日後に医師は腫瘍の構造を評価します。「濾胞腺腫」と診断された場合、それ以上の治療は不要で、手術を受けた患者は残存甲状腺小葉で生活を続けることができます。残存甲状腺小葉は通常、正常な機能に必要なホルモンを産生します。組織学的検査で濾胞腫瘍が悪性であると判明した場合、再発を防ぐため、残存甲状腺小葉を切除する再手術が行われます。
甲状腺腺腫の切除
場合によっては、医師が手術のための追加準備を指示することがあります。準備段階には以下が含まれます。
- 血流中のT3およびT4ホルモンの総量を正常化すること。これには抗甲状腺薬(プロピルチオウラシル、メルカゾリル、チロソールなど)の用量増加が必要になる場合があります。
- 収縮期血圧と拡張期血圧、および高齢患者の心臓活動の補正。
- セラピストと、必要に応じて他の専門家による患者の状態の評価。
手術日の前夜、就寝前に患者は鎮静剤を投与され、ストレスを軽減し、安眠を確保します。翌朝、医師は手術が確実に行われるよう、患者の首にマーキングを行います。手術は全身麻酔下で行われ、場合によっては内視鏡機器が使用されます。主な手術方法は、甲状腺の突出部に6~8cmの切開を加えることです。外科医は組織を剥離し、甲状腺を露出させます。検査後、小血管を結紮して患部を除去し、手術部位を評価して状態をモニタリングします。問題がなければ、医師は縫合を開始し、頸部の構造全体を修復します。切開部にはドレーンが挿入される場合もあります。これは、手術直後に間質液と血液残留物を除去できる細いゴムまたはシリコン製のチューブです。ドレーンは翌日に抜去されます。
ほとんどの患者さんは2~5日で退院します。甲状腺全体を摘出した場合、手術後すぐに血中のホルモンレベルを正常に保つためのホルモン補充療法が処方されます。多くの場合、この治療では毎朝、食事の30分前にチロキシンを服用します。適切な用量を服用すれば、副作用は発生しません。
1~3ヶ月で傷は完全に治ります。術後1ヶ月で患者さんは通常の生活に戻ることができます。
甲状腺腺腫の予防
予防策の中で、ライフスタイルは重要な役割を果たします。
- 定期的な身体活動(エアロビクス、ヨガ、プール)
- 興味深い仕事と友好的なチーム、平和で安定した家庭生活、ストレスがない。
- 定期的な海への旅行。
海はリラックス効果があり、体に必要な海塩の源です。可能であれば、健康増進のために少なくとも2年に1回は海に行くことをお勧めします。それ以外の期間は、ヨウ素添加塩を摂取しましょう(ヨウ素が乏しい地域の場合)。食生活を見直す必要があります。
- 発酵乳製品(ケフィア、カッテージチーズ、ヨーグルト)を摂取する。
- 週に数回、魚介類や海藻をメニューに取り入れましょう。
- ナッツ、種子、ドライフルーツ、柑橘類、葉物野菜を食べ、蜂蜜とローズヒップの煎じた緑茶を飲みましょう。
食事では、砂糖やお菓子、マーガリン、アルコール飲料、保存料、ファーストフード、インスタント食品、クルトンやチップス、ソースなどの食品を制限してください。
ストレス耐性を高めるには、睡眠と休息の体制を確立する必要があります。身体にとって十分な睡眠時間を確保し、週末は自然への旅行やアクティブなレクリエーションでいっぱいにする必要があります。
甲状腺腺腫の予後
今日では、多くの専門医が腫瘍の経過観察を好み、手術は最後の手段としてのみ延期しています。手術には様々な合併症が伴う可能性があるため、このような処置が正当化される場合もあります。例えば、
- 反回神経麻痺;
- 術後副甲状腺機能低下症(副甲状腺の障害)
- 術後出血(症例の0.2%)
- 皮下血腫;
- 化膿性感染症の追加(症例の0.1%)。
しかし、起こりうる合併症はすべて、適切なタイミングで適切なアプローチをとれば完全に治癒します。手術を控えている患者さんには、起こりうる合併症について説明を受けるべきですが、それが手術を拒否する理由にはなりません。過去10年間で手術は飛躍的に進歩し、外科的治療は依然として最も効果的かつ安全な治療法です。当然のことながら、手術を処方するには直接的な適応症が必要です。この点を念頭に置くことが重要です。
甲状腺腺腫の予後は、40 歳を超える患者よりも若い患者の方が良好です。
癌が悪性化すると、特にリンパ節や臓器に転移がある場合は予後は不良になります。
甲状腺腺腫は、最初は良性の病気なので、適切な時期に治療すれば予後は良好です。


