末梢神経系の良性脊髄腫瘍である脊髄神経鞘腫は、神経上膜の形成を担うシュワン細胞を基盤として発生します。この腫瘍はシュワン細胞腫とも呼ばれます。
病変は比較的緩やかな成長を特徴とし、年間約2mmです。しかし、数年かけて腫瘍がかなり大きくなることもあり、患者の生活の質に極めて悪影響を及ぼします。病変の治療は外科手術です。[ 1 ]
疫学
脊髄神経鞘腫は、ゆっくりと成長する良性脊髄腫瘍です。病変は末梢神経系のどの部位にも影響を及ぼす可能性があり、その構造部位であるシュワン細胞を基盤として発達します。シュワン細胞は、硬膜髄質の内部(70%の症例)と外部(20%の症例)の両方から増殖することができます。10%の症例では、シュワン細胞は末梢神経の走行に沿って脊髄孔を通って脳脊髄管から外に出ます。
神経鞘腫が発生する最も一般的な部位は以下の場所であると考えられています。
- 橋小脳角部(聴神経鞘腫)
- 脊髄の敏感な神経終末(脊髄神経鞘腫)。
後者は、脊椎の上部中部(頸胸椎)に最も多く発生し、症例の75%を占めます。腰仙椎は、症例の25%で影響を受けます。
最大の危険は神経鞘腫自体ではなく、周囲の組織が侵されることです。この腫瘍は通常、結合組織の被膜を有し、脊椎の原発性良性腫瘍の約30%を占めています。病理学的には、男女ともに同程度の頻度で発症します。
脊髄神経鞘腫は年齢に関係なく発生する可能性がありますが、ほとんどの症例は40~60歳の患者で診断されます。[ 2 ]
原因 脊髄神経鞘腫
科学者たちはまだ脊髄神経鞘腫の発生の正確な原因を特定できていません。しかし、以下の誘因が関与している可能性も否定できません。
- 遺伝的素因;
- 放射線、放射線被曝;
- 脊椎損傷
- 内部中毒、有毒化学物質による長期にわたる悪影響。
多くの患者は神経鞘腫と神経線維腫症を同時に患っており、これも腫瘍発生の可能性を高める要因と考えられます。さらに、脊髄病変は、体内の他の部位に類似した腫瘍が認められる複数の病態の兆候である可能性もあります。
脊髄神経鞘腫は、多くの場合、22番染色体の遺伝子変異を伴います。シュワン細胞の融合を制限するタンパク質が誤ってコードされているためです。この「誤った」タンパク質は、神経のミエリン鞘の過成長を促進します。この遺伝子型の変化は、偶発的なものである場合もあれば、遺伝的に起こる場合もあります。例えば、神経線維腫症2型(常染色体優性遺伝)の患者では、症例の50%に神経鞘腫が認められます。[ 3 ]
危険因子
脊髄神経鞘腫の発症に寄与する素因としては、以下のものが挙げられます。
- 妊娠中の胎児に対する催奇形性影響;
- いかなる起源の長期にわたる中毒;
- 外傷、さまざまな原因による脊椎障害。
- 神経線維腫症、不利な腫瘍遺伝;
- 体内に悪性および良性のその他の腫瘍が存在すること。
両親の少なくとも一方に神経鞘腫がみられる場合、小児の神経鞘腫の危険性は急激に高まります。[ 4 ]
病因
脊髄神経鞘腫は、被膜状の丸みを帯び、境界明瞭な塊状の腫瘤です。腫瘍は断面で見ると、茶褐色または灰色を呈し、複数の線維化領域を有し、時には褐色の液体を含む嚢胞が認められます。
神経鞘腫が発達し成長すると、近くの組織や構造が圧迫され、臨床症状が決まります。
腫瘍の顕微鏡的観察では、桿状核と組織線維が交互に並ぶ平行な細胞列が認められる。病巣の辺縁部には発達した血管網が認められるが、中心部にはそれが見られない。そのため、中心部ではしばしばジストロフィー性変化が生じる。形態学的構造変化として、類上皮様腫瘍、黄色腫様腫瘍、血管腫様腫瘍が認められる。
症状 脊髄神経鞘腫
脊髄神経鞘腫の初期段階では、通常、顕著な症状は現れません。最初の兆候は、腫瘍が周囲の組織を圧迫し始めたときに現れます。患者が最もよく訴える症状は以下のとおりです。
- 背中の痛みが増大し、常に悩まされており、主に病変の局在領域に起こり、標準的な薬物(鎮痛剤、非ステロイド性抗炎症薬)を服用しても消えない。
- 四肢(上部または下部)、肩甲骨、肩への痛みの放散。
- 膀胱および/または腸の障害;
- 手足の筋肉の衰弱が進む。
- 労働能力の喪失、運動能力の低下;
- 患部より下の体の一部または手足のしびれ(チクチクする感じ、灼熱感、「鳥肌が立つ」ような感覚)
- 性欲減退。
重症の場合、部分的または完全な麻痺が発生することがあります。[ 5 ]
症状の特徴は腫瘍の局在と体積に密接に依存する。[ 6 ]
- 頸椎神経鞘腫は、多くの場合、上肢の痛みとして現れます。頭を回したり傾けたりすると痛みが生じます。耳鳴り、頭痛、易刺激性、睡眠障害、知覚異常が現れることもあります。
- 胸椎神経鞘腫は、胸部と肩甲骨に帯状痛を伴います。腕の筋力低下がみられる場合もあります。背部痛は通常、鋭く激しいため、日常生活を含むあらゆる活動が困難になります。
- 腰椎神経鞘腫は、対応する部位の背部に痛みを引き起こし、下肢に神経支配をもたらします。患者は歩行が困難になり、骨盤内臓器の機能不全がみられる場合もあります。脚や腰のしびれ、感覚低下がみられる場合もあります。
合併症とその結果
脊髄神経鞘腫の最も一般的な副作用は、麻痺と麻痺です。麻痺は、筋力低下や随意運動の障害を伴う合併症です。この問題は、腫瘍による脊髄構造の圧迫に関連しており、強い圧力がかかると麻痺が、弱い圧力がかかると麻痺が起こります。
運動器の病変を背景に、栄養障害、筋緊張の低下が生じます。
神経根性疼痛症候群は、脊椎に沿った持続的で激しい痛み、神経支配領域における感覚および運動障害として現れます。
自律神経系が損傷し、時間が経つにつれて排尿障害、腸内容排出障害が起こり、胸部が影響を受けると不整脈、消化障害も起こります。
腫瘍である脊髄神経鞘腫が成長するにつれて、病変より下の脊髄構造が担う機能が障害されます。患側では触覚と温度の感覚が低下し、反対側では痛覚が低下します。四肢の運動は弱まるか、不可能になります。[ 7 ]
診断 脊髄神経鞘腫
脊髄神経鞘腫は総合的な診断方法によって検出されます。
検査は一般的に情報提供を目的としており、原則として一般血液検査、生化学血液検査、尿検査が処方されます。
脊髄神経鞘腫の器械診断は、以下の検査によって代表されます。
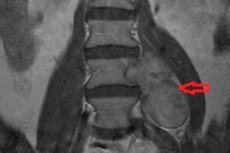
- MRI(造影剤を用いた磁気共鳴画像法)は、比較的小さなサイズの腫瘍でも視覚化でき、周囲の組織の圧迫の程度を評価できる最も有益な検査法です。
- CT スキャンでは、大きな神経腫のみを観察することができ、造影剤を使用します。
- 超音波検査では十分な情報が得られないが、鑑別診断の一部として使用されることもある。
- 放射線検査により、腫瘍の成長による骨の変化を特定できます。
- 生検 - 腫瘍の構造的特徴を調べるために行われます。
脊髄神経鞘腫のCT所見:
- 腫瘍は被包され、明確に境界が定められています。
- 神経線維腫症と組み合わさった嚢胞性要素が存在する可能性があります。
- 椎間孔を通じて硬膜外に広がる可能性がある。
脊髄神経根神経鞘腫は、頸椎および胸椎に多く発生します。神経線維腫症の患者では、複数の腫瘍がみられる場合があります。
神経科医、腫瘍科医、外科医、リウマチ科医、外傷科医の診察が必須です。[ 8 ]
差動診断
脊髄神経鞘腫は、他の可能性のある腫瘍プロセスと区別されます。
橋小脳腫瘍は、星細胞腫、髄膜腫、小脳腫瘍と区別する必要があります。
脊髄神経鞘腫そのものは、他の髄外腫瘍とは区別されます。
末梢神経の損傷は、虚血性圧迫または炎症性起源の神経障害とは区別されます。
背中の痛みがある場合は、大動脈瘤解離、急性腎疝痛、急性膵炎、脊柱の感染性病変、原発性および転移性の悪性腫瘍、脊椎圧迫骨折、血清反応陰性脊椎関節炎との鑑別診断を行います。
処理 脊髄神経鞘腫
脊髄神経鞘腫の発症の初期段階では、保存的治療オプションが選択される場合もありますが、実際にはこれが行われることは稀です。専門家は、周囲の構造を圧迫して病的な症状が現れ始めるまで待たずに腫瘍を切除することを推奨しています。
それでも保存的治療法を検討する場合は、鎮痛剤や鎮痙剤、利尿剤、脊柱周辺の血液循環を改善する薬の服用も含まれる可能性があります。
基本的な外科手術法の中で、有効性の面では開腹手術と放射線手術が優位に立っています。
内視鏡的治療は、それほど大きくない脊髄神経鞘腫を被膜ごと切除するために用いられる。メスによる介入が不可能な場合、または患者が手術を拒否する場合は、放射線手術が用いられる。[ 9 ]
医薬品
脊髄神経鞘腫の薬物療法は個別に処方され、以下の薬剤が含まれる場合があります。
- 非選択的シクロオキシゲナーゼ阻害剤2:
- ジクロフェナク75~150 mgを1日2回服用
- ケトロラク20 mgを1日2回服用(3~5日間)。
- デクスケトプロフェン 25~75 mg を 1 日 1~2~3 回服用します。
- ケトプロフェン100~300 mgを1日2回服用。
- ロルノキシカムを1日2回に分けて8~16mg服用します。
薬を長期間服用すると、消化不良、消化性潰瘍、胃腸出血、心血管疾患の悪化などの副作用が起こる可能性があります。
- 選択的シクロオキシゲナーゼ阻害剤2:
- ニメスリド200 mgを1日2回服用。
- セレコキシブ 200~400 mg を 1 日 2 回服用します。
起こりうる副作用: 吐き気、嘔吐、腹痛、皮膚のかゆみ、口の中の苦味、長期使用による消化管粘膜の潰瘍。
- 筋弛緩薬 - 筋痙攣の兆候がある場合、短期間(1週間以内)服用してください。長期使用は副作用(脱力感、めまい、低血圧)により制限されます。
- チザニジン2~4mgを1日2~3回服用
- トルペリゾン150mgを1日3回服用。
その他の種類の薬物療法 - 個々の適応症および医師の裁量に応じて行われます。
外科的治療
脊髄神経鞘腫は、ほとんどの場合、切除が必要です。腫瘍の悪性化など、健康や生活に悪影響を及ぼす合併症のリスクが高いため、経過観察というアプローチはほとんど行われません。さらに、神経鞘腫はしばしば大きく成長し、治療が複雑になり、合併症のリスクが大幅に高まります。
内視鏡や顕微手術による腫瘍の切除、大きな腫瘍に対する根治的介入が標準です。
手術の経過は、腫瘍の位置と大きさによって異なります。神経鞘腫が脊柱管内に限局している場合は、穏やかな顕微手術的介入が行われ、患者の回復を促します。病変は、神経外科器具、顕微鏡装置、神経生理学的モニタリングを用いて除去されます。神経は腫瘍から分離され、解剖学的位置に応じて配置されます。
外科的介入の主な禁忌は、切開部位の感染です。妊娠中、特定の心血管系疾患、また腎不全や呼吸不全の患者の場合は、治療を延期することがあります。[ 10 ]
手術後、患者は約5~7日間の入院観察を受け、投薬サポートと術後創のケアを受けます。医師の指示にすべて従った場合、通常約2ヶ月で完全に回復すると報告されています。
手術を受けた患者には以下のアドバイスが与えられます。
- 重い物や荷物を持ち上げないでください。
- 脊椎に負担がかかり、背中を負傷するリスクがあるスポーツには従事しないでください。
- 健康的な食生活を心がけましょう。
防止
科学者たちは脊髄神経鞘腫の正確な原因を特定できていませんが、この疾患は散発性、つまりシュワン細胞の変化によってランダムに発生します。このことから、腫瘍の一次予防は問題になりません。
神経線維腫症 2 型またはその他の脊髄腫瘍の家族歴がある場合は、健康状態に注意し、疑わしい症状や訴えが生じた場合は特に、定期的に診断措置を講じる必要があります。
専門家によると、脊髄神経鞘腫を発症するリスクは次のように増加します。
- 放射線、電離放射線への曝露;
- ホルモンの激しい変動;
- 攻撃的な外的要因(化学的毒性物質への曝露、不利な環境条件など)
- 不適切な食事;
- 脊柱の外傷。
健康的なライフスタイルを送ることは重要です。疑わしい症状に気づいたら、すぐに医師の診察を受けてください。自己治療は危険ですので、絶対にやめてください。
予測
脊髄神経鞘腫の予後は、腫瘍が適時に発見され切除された場合にのみ良好と言えるでしょう。ほぼすべての患者において、腫瘍は問題なく完全に切除され、再発はまれです。
治療せずに放置した場合、患者が直面する可能性のある最も頻繁かつ複雑な問題は麻痺であり、症例の50%で発症します。できるだけ早期に外科的介入を行うことで、筋萎縮を防ぎ、患者の回復を早めることができます。
脊髄神経鞘腫は、原則として保存的治療が不可能な病態です。したがって、根治には手術が最善の選択肢となります。経過観察という選択肢は、偶然発見された小さく進行性のない腫瘍にのみ適用可能です。


