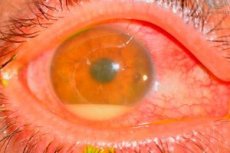
症状 術後眼内炎
眼内炎の重症度は病原体の毒性によって異なります。
- 極めて重症の場合、痛み、著しい視力障害、眼瞼浮腫、眼瞼浮腫、結膜充血、舌骨分泌物、角膜浸潤、および大きな前房蓄膿が特徴となります。
- 中等度の重症度は、前房への線維素性滲出液の喪失、小前房蓄膿、硝子体炎、眼底反射の欠如、間接光下でも眼底検査が不可能なことが特徴です。
- 軽症の場合は、わずかな痛み、軽度の前房蓄膿の欠如または消失、および眼底反射の保持が伴い、倒像検眼鏡による部分的な眼底検査が可能な場合があります。
手術から眼内炎症状の発現までの期間を特定することは、原因菌の推定に役立つ場合があります。例えば、黄色ブドウ球菌やグラム陽性細菌は、重度の眼内炎を呈する場合には、通常、手術後2~4日で出現します。表皮ブドウ球菌やコアグラーゼ陰性球菌は、症状が比較的軽度の場合、通常、手術後5~7日で出現します。
診断 術後眼内炎
- 房水または硝子体内の病原体検出は診断確定となります。ただし、陰性反応であっても感染を否定するものではありません。手術室での検体採取は以下のとおりです。
- 既存の2番目の切開部からツベルクリン注射器の針を使用して0.1 mlの房水サンプルを吸引採取します。
- 硝子体サンプルは、ミニ硝子体切開器を用いて、輪部から3.5mm離れた扁平部から採取するのが最適です。ミニ硝子体切開器が入手できない場合は、輪部から3.5mm離れた部分強膜切開を行い、ツベルクリン注射器の針を用いて硝子体中部腔から液状の硝子体を吸引する方法もあります。硝子体0.1~0.3mlを血液寒天培地、液体チオグルコレート、およびサブラン寒天培地に添加します。既製の培地が入手できない場合は、専用の既製血液サンプルプレートにサンプルを載せる方法も有効です。また、グラム染色またはギムザ染色したガラス板に数滴垂らす方法もあります。
- 硝子体切除術は、急性感染症および光覚に対する視力低下の場合にのみ適応となります。手の動きが可能な程度以上の視力であれば、硝子体切除術は必要ありません。
- 選択すべき抗生物質は、ほとんどのグラム陽性菌およびグラム陰性菌に感受性を示すアミカシンとセフタジジン、そしてコアグラーゼ陰性球菌およびコアグラーゼ陽性球菌に感受性を示すバンコマイシンです。アミカシンはバンコマイシンと相乗作用を示しますが、セフタジジンよりも網膜毒性が強い可能性があり、バンコマイシンとは相乗作用を示しません。
- 硝子体内への抗生物質の投与は、病原体の種類が特定され、眼球の密度が低下した後、直ちに開始する。アミカシン (0.1 ml 中 0.4 mg) またはセフタジジン (0.1 ml 中 2.0 mg) とバンコマイシン (1.0 ml 中 1 mg) を、針を用いて中硝子体腔にゆっくりと注入する。針のベベルを前方に向け、薬剤が黄斑に最小限に接触するようにする。最初の注入後、注射器を外し、針を腔内に残して 2 回目の注入を行う。沈殿物形成の可能性が高い場合は、異なる抗生物質を投与した 2 つの異なる針を使用する。針を引き抜いた後、抗生物質を眼球傍に注射する。
- バンコマイシン25mgとセフタジジン100mg、またはゲンタマイシン20mgとセフロキシム125mgを眼球傍に注射することで、治療濃度を達成できます。症状に応じて5~7日間、毎日投与します。
- 感染性角膜炎を伴う場合を除き、局所療法は控えめに使用されます。
- 全身療法の効果には疑問が残る。眼内炎硝子体切除術研究グループは、セフタジジンとアミカシンの全身投与は無効であることを示した。これらの抗生物質は水溶性であるため、グラム陽性菌に対する活性が弱く、視覚器官への透過性も低い。おそらく、透過性が高く抗菌スペクトルが広い脂溶性キノロン系抗生物質(シプロフロキサシン、オフロキサシンなど)やイメペネムなど、より有効な抗生物質が用いられる可能性がある。この疑問に対する答えは、今後の研究によって得られるべきである。
- ステロイド療法は、抗生物質投与後に炎症を抑えるために行われます。ステロイドは、細菌が抗生物質に感受性がある場合にのみ、危険性が低くなります。
- パラブルバルベタメタゾン4mgまたはデキサメタゾン4mg(1ml)を症状に応じて5~7日間毎日投与する。
- 重症の場合、経口でプレドニゾロン20 mgを1日4回、10~14日間投与する。
- 局所的にデキサメタゾン 0.1% を投与し、最初は 30 分ごとに投与し、その後は投与間隔を短くします。
- さらなる治療法とその範囲は、分離された細菌培養と臨床像に応じて決定されます。
- 改善の兆候としては、細胞反応の弱まり、前房内の前房蓄膿および線維性滲出液の減少などが挙げられます。この状況では、検査結果に関わらず治療は変わりません。
- 耐性細菌培養が分離され、臨床像が悪化した場合は、抗生物質療法を変更する必要があります。
- 積極的かつ適切な治療にもかかわらず、治療結果は不良です(55%の症例で達成視力は6/60以下です)。
場合によっては、視力低下は抗生物質、特にアミノグリコシドの網膜毒性と関連している可能性があります。FAGは虚血による低蛍光を示します。
何を調べる必要がありますか?
連絡先
防止
最適な予防法はまだ確立されていませんが、以下の対策が役立つ可能性があります。
- ブドウ球菌性眼瞼炎、結膜炎、涙嚢炎などの既存の感染症の術前治療、および義眼を装着している患者の場合は対側腔の衛生管理。
- 手術前のポビドンヨードの点滴:
- 皮膚の準備に使用される市販の 10% ベタジン溶液を生理食塩水で希釈して 5% 濃度にします。
- 手術の数分前に、希釈した溶液を2滴、結膜嚢に注入します。優しく操作することで、溶液が眼球の表面に広がります。この溶液は、眼瞼鏡を使用する前にまぶたの治療に使用できます。
- 手術前に眼球に生理食塩水を注入します。
- まつ毛とまぶたの縁を隔離しながら、まぶた鏡を慎重に配置します。
- 抗生物質の予防投与
- テノン嚢下腔への抗生物質の術後投与は広く行われているが、その方法の有効性に関する証拠は不十分である。
- 手術中に前房を洗浄し、輸液に抗生物質(バンコマイシン)を加えることは効果的な手段である可能性があるが、同時に耐性菌株の出現につながる可能性がある。



 [
[