記事の医療専門家
新しい出版物
喉頭鏡検査
最後に見直したもの: 06.07.2025
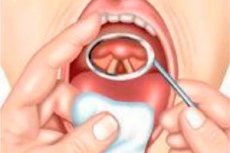
間接喉頭鏡検査
1854年、スペインの歌手ガルシア(息子)マヌエル・パトリシオ・ロドリゲス(1805-1906)は、間接喉頭鏡検査用の喉頭鏡を発明しました。この発明により、彼は1855年に医学博士号を授与されました。しかし、間接喉頭鏡検査の方法は、1743年(産科医レバートの喉頭鏡)に始まる、より古い文献から知られていたことに注目すべきです。その後、ドッツィーニ(フランクフルト、1807年)、セム(ジュネーブ、1827年)、ベイビンストン(ロンドン、1829年)が、潜望鏡の原理に基づき、喉頭内部を鏡像で観察できる同様の装置について報告しました。1836年と1838年には、リヨンの外科医バウムズが、現代のものと全く同じ喉頭鏡を実演しました。その後、1840年にリストンは歯科医の鏡に似た鏡を用いて、腫れを引き起こす疾患のある喉頭を検査しました。ガルシア喉頭鏡が医療現場に広く導入されたのは、ウィーン病院の神経科医L. トゥルク(1856年)のおかげです。1858年には、ペスト(ハンガリー)の生理学教授シュロッターが初めて人工照明と、中央に穴の開いた円形の凹面鏡(シュロッター反射鏡)を、それに適合させた剛性垂直クレイマーヘッドと組み合わせた間接喉頭鏡検査に使用しました。それ以前は、鏡で反射した太陽光が喉頭と咽頭を照らしていました。
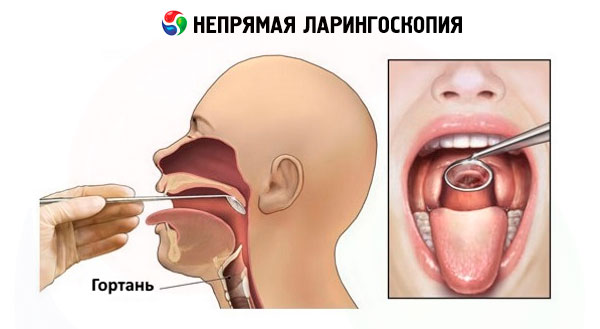
間接喉頭鏡検査の現代の技術は、150 年前に使用されていた技術と変わりません。
様々な直径の平らな喉頭鏡が使用され、ネジロック付きの専用ハンドルに挿入された細いロッドに取り付けられています。鏡の曇りを防ぐため、通常は鏡面をアルコールランプの炎に当てるか、お湯で加熱します。口腔内に挿入する前に、鏡の裏側の金属面を手の甲の皮膚に当てて温度を確認します。間接喉頭鏡検査は通常、患者の体をわずかに前傾させ、頭をわずかに後傾させた座位で行われます。取り外し可能な義歯がある場合は、取り外します。間接喉頭鏡検査の技術には、一定のスキルと適切なトレーニングが必要です。この技術の要点は次のとおりです。医師は、鏡が固定されたハンドルを右手でペンのように持ち、鏡面が斜め下を向くようにします。患者は口を大きく開け、舌をできるだけ突き出します。医師は、ガーゼで包んだ舌を左手の人差し指と薬指で掴み、突き出した状態で持ち、同時に同じ手の中指で上唇を持ち上げ、咽頭部がよく見えるようにし、光線を口腔内に照射して加熱したミラーを挿入します。ミラーの裏面を軟口蓋に押し当て、後方および上方に動かします。軟口蓋の口蓋垂がミラーに映り込んで喉頭の観察が妨げられるのを避けるため、軟口蓋はミラーで完全に覆われている必要があります。口腔内にミラーを挿入する際は、咽頭反射を起こさないように、舌根と咽頭の後壁に触れないようにします。ミラーのステムとハンドルは口の左隅に置き、ミラーの表面は口腔の軸と 45 度の角度を形成するように向けます。鏡に向けられ、鏡から喉頭へと反射された光束は、喉頭とそれに対応する解剖学的構造を照らします。喉頭の全構造を検査するために、ハンドルを操作して鏡の角度を変え、披裂間腔、披裂筋、前庭襞、声帯、梨状窩などを一貫して検査します。場合によっては、声門下腔と2つまたは3つの気管輪の後面を検査することも可能です。喉頭の検査は、被験者が安静時および強制呼吸時に行い、次に「i」と「e」の音を発声した状態で行います。これらの音を発音すると、軟口蓋筋が収縮し、舌を突き出すことで喉頭蓋が持ち上がり、声門上腔が開き、検査が可能になります。同時に、声帯は発声時に閉鎖します。喉頭の検査は5~10秒以内に行い、短い休止の後に再検査を行います。
間接喉頭鏡検査による喉頭検査は、時に重大な困難を伴うことがあります。その障害要因としては、乳児期のわずかに可動性のある喉頭蓋が喉頭への入口を塞いでいること、喫煙者、アルコール依存症者、神経疾患患者に多くみられる顕著な(制御不能な)咽頭反射、厚く「手に負えない」舌と短い舌小帯、検査対象者の昏睡状態または眠気、その他多くの理由が挙げられます。喉頭検査の障害となるのは、扁桃周囲膿瘍やその関節炎、おたふく風邪、口腔蜂窩織炎、下顎骨骨折、あるいは中枢神経系疾患による開口障害などで生じる顎関節拘縮です。間接喉頭鏡検査の最も一般的な障害は、顕著な咽頭反射です。この反射を抑制するための技術はいくつかあります。例えば、被験者は気を紛らわせるために、2桁の数字を心の中で逆数えたり、曲げた指で両手を握り、力一杯引っ張ったり、舌を押さえるように指示されます。このテクニックは、声帯線維腫の除去など、喉頭内部の特定の処置を行うために医師が両手を自由にしなければならない場合にも必要です。
制御不能な嘔吐反射がある場合は、舌根部、軟口蓋、咽頭後壁に麻酔薬を塗布します。麻酔薬のエアロゾル噴霧は、口腔粘膜と喉頭粘膜に麻酔が広がり、喉頭痙攣を引き起こす可能性があるため、潤滑剤塗布を優先します。幼児では間接喉頭鏡検査はほぼ不可能であるため、喉頭の検査が必須の場合(例えば、乳頭腫症の場合)は、麻酔下で直接喉頭鏡検査を行います。
間接喉頭鏡検査中の喉頭の画像
間接喉頭鏡検査における喉頭の画像は非常に特徴的です。これは、真の画像の鏡像であり、鏡が水平面に対して45°の角度で配置されているため(潜望鏡原理)、画像は垂直面に配置されます。この内視鏡画像の配置により、喉頭の前部は鏡の上部に表示され、喉頭蓋によって交連部で覆われていることがよくあります。一方、披裂軟骨および披裂軟骨間隙を含む後部は鏡の下部に表示されます。
間接喉頭鏡検査では、左眼のみ、つまり単眼(閉じることで容易に確認できます)で喉頭を観察できるため、声帯は喉頭蓋縁から3~4cm下に位置しているにもかかわらず、喉頭のすべての要素を一平面で観察できます。喉頭の側壁は、急激に短縮し、横顔のように見えます。上、つまり正面から見ると、舌扁桃を含む舌根の一部が見え、次に淡いピンク色の喉頭蓋が見え、その自由端は「i」の音を発声する際に上昇し、喉頭腔を観察できるようになります。喉頭蓋縁の中央直下に、小さな結節(喉頭蓋脚によって形成された結節)が見えることがあります。喉頭蓋の下方および後方には、甲状軟骨および舌角から披裂軟骨にかけて、白っぽい真珠色の声帯があり、特徴的な震えの動きで簡単に識別でき、わずかな発声にも敏感に反応します。安静時の呼吸では、喉頭腔は二等辺三角形の形をしており、その側面は声帯で表され、頂点は喉頭蓋に接しているように見え、しばしば喉頭蓋に覆われています。喉頭蓋は、喉頭前壁の検査の障害となります。この障害を克服するために、検査対象者が頭を後ろに倒し、医師が立った状態で間接喉頭鏡検査を、あたかも上から下へのように行うトルコ体位が用いられます。喉頭の後部をよりよく観察するために、キリアン体位が使用されます。キリアン体位では、医師は喉頭を下から検査し(患者の前で片膝をついて立ち)、患者は頭を下に傾けます。
通常、声帯の縁は均一で滑らかです。息を吸う際には、声帯はわずかに開きます。深く息を吸う際には、声帯は最大限に開き、気管輪上部、時には気管分岐部さえも見えるようになります。場合によっては、声帯は鈍い赤みを帯び、細い血管網が発達していることがあります。痩せ型で無力体格で喉仏が目立つ人では、喉頭の内部構造がより鮮明に見え、線維組織と軟骨組織の境界が明瞭に区別されます。
喉頭腔の上外側部には、ピンク色でより厚い前庭ヒダが声帯の上に見える。前庭ヒダは声帯から空間によって隔てられており、痩せた人ではよりはっきりと見える。これらの空間は喉頭室への入り口である。喉頭の三角形のスリットの底のような披裂間空間は、ピンク色の粘膜で覆われた2つの棍棒状の肥厚として見える披裂軟骨によって制限されている。発声中、これらの前部が互いの方向に回転し、それに付着する声帯を近づけるのが見える。喉頭の後壁を覆う粘膜は、吸気中に披裂軟骨が離れると滑らかになり、発声中に披裂軟骨が近づくと小さなヒダに集まる。人によっては、披裂軟骨が非常に接近して重なり合っている場合があります。披裂軟骨から披裂喉頭蓋ヒダが上方および前方に伸び、喉頭蓋の側縁に達し、喉頭蓋とともに喉頭の入り口の上部境界を形成します。粘膜が萎縮しにくい場合、披裂軟骨の上部に、披裂喉頭蓋ヒダの厚みの小さな隆起が見られることがあります。これらは角状軟骨で、その外側には楔形軟骨があります。喉頭の後壁を検査するには、キリアン体位が使用されます。この体位では、検査対象者は頭を胸の方に傾け、医師は患者の前でひざまずくか、立って、下から上に向かって喉頭を検査します。
間接喉頭鏡検査では、他の解剖学的構造も明らかになります。喉頭蓋の上、実際には喉頭蓋の前方に、外側舌喉頭蓋襞によって形成され、内側舌喉頭蓋襞によって区切られた喉頭蓋窩が観察されます。喉頭蓋の外側部分は、咽頭喉頭蓋襞によって咽頭壁と接続されており、咽頭喉頭蓋襞は咽頭の喉頭部にある梨状洞の入り口を覆っています。声門が拡張すると、これらの洞の容積は減少し、声門が狭くなると、これらの洞の容積は増加します。この現象は、披裂筋と披裂喉頭蓋筋の収縮によって発生します。この現象は診断上非常に重要です。なぜなら、特に片側でこの現象が見られないことは、これらの筋肉への腫瘍浸潤、または神経性損傷の発症の最も初期の兆候だからです。
喉頭粘膜の色は、通常一定ではなく、喫煙、飲酒、職業上の危険への曝露などによって左右されるため、病歴やその他の臨床症状に基づいて評価する必要があります。低栄養(無力症)で無力体格の人の場合、喉頭粘膜の色は通常淡いピンク色です。正常血圧の人の場合はピンク色です。肥満、多血症(過緊張症)の人、または喫煙者の場合、喉頭粘膜の色は赤色からチアノーゼ色まで変化しますが、この臓器に明らかな疾患の兆候は見られません。
直接喉頭鏡検査
直接喉頭鏡検査は、直接画像で内部構造を観察すること、その構造に対して広範囲にわたる様々な処置(従来の手術法、凍結療法、レーザー手術法によるポリープ、線維腫、乳頭腫の除去)、そして緊急挿管または計画的挿管を行うことを可能にします。この方法は1895年にM.キルシュタインによって実用化され、その後何度も改良されました。この方法は、周囲の組織の弾力性と柔軟性により、口腔を通して喉頭咽頭部への直接鏡の挿入を可能にする硬性直接鏡の使用に基づいています。
直接喉頭鏡検査の適応
直接喉頭鏡検査の適応は多岐にわたり、その数は増加し続けています。小児耳鼻咽喉科では、間接喉頭鏡検査が小児に対してほぼ不可能なため、この方法が広く用いられています。幼児には、取り外し不可能なハンドルと固定式のヘラを備えた一体型の喉頭鏡が使用されます。青年および成人には、取り外し可能なハンドルと引き込み式のヘラプレートを備えた喉頭鏡が使用されます。直接喉頭鏡検査は、間接喉頭鏡検査では観察が困難な喉頭部位、すなわち喉頭室、喉頭交連、喉頭交連と喉頭蓋の間の喉頭前壁、声門下腔などを検査する必要がある場合に使用されます。直接喉頭鏡検査により、麻酔中または緊急の人工呼吸器が必要な場合の挿管中に喉頭と気管に挿管チューブを挿入するだけでなく、さまざまな喉頭内診断操作が可能になります。
処置の禁忌
直接喉頭鏡検査は、重度の狭窄性呼吸、心血管系の重篤な変化(非代償性心疾患、重度の高血圧および狭心症)、発作閾値が低いてんかん、頭部を後方に反らせることができない頸椎の病変、および大動脈瘤の場合には禁忌です。一時的または相対的な禁忌には、口腔、咽頭、喉頭の粘膜の急性炎症性疾患、咽頭および喉頭からの出血が含まれます。
直接喉頭鏡検査の技術
直接喉頭鏡検査を効果的に実施するためには、適切な喉頭鏡モデル(Jackson、Undritz、Brunings Mezrin、Zimontなど)を個別に選択することが非常に重要です。これは、介入の目的(診断または外科)、喉頭鏡検査を実施する患者の体位、年齢、顎顔面および頸部の解剖学的特徴、疾患の性質など、多くの基準によって決まります。検査は、緊急の場合を除いて、空腹時に実施します。幼児の場合、直接喉頭鏡検査は麻酔なしで実施され、低年齢の子供には麻酔下で、年齢の高い子供には麻酔下または成人と同様に適切な前投薬を用いた局所麻酔下で実施されます。局所麻酔では、鎮静剤および抗けいれん剤と組み合わせて、さまざまな表面麻酔薬を使用できます。一般的な敏感さ、筋肉の緊張、および唾液分泌を減らすために、処置の1時間前に、患者にフェノバルビタール1錠(0.1 g)とシバゾン1錠(0.005 g)を投与します。30〜40分前に、プロメドールの1%溶液0.5〜1.0 mlと硫酸アトロピンの0.1%溶液0.5〜1 mlを皮下投与します。処置の10〜15分前に、適用麻酔を投与します(ジカインの2%溶液2 mlまたはコカインの10%溶液1 ml)。指定された前投薬の30分前に、アナフィラキシーショックを回避するために、ジメドロームの1%溶液1〜5 mlまたはジプラジン(ピポルフェン)の2.5%溶液1〜2 mlを筋肉内投与することが推奨されます。
患者の体位は様々であり、主に患者の状態によって決定されます。座位、仰臥位、そしてまれに横臥位やうつ伏せ位で実施できます。患者と医師にとって最も快適な体位は臥位です。臥位は患者の疲労を軽減し、唾液が気管や気管支に流入するのを防ぎ、異物が存在する場合には下気道の深部への侵入を防ぎます。直接喉頭鏡検査は無菌規則に従って実施されます。
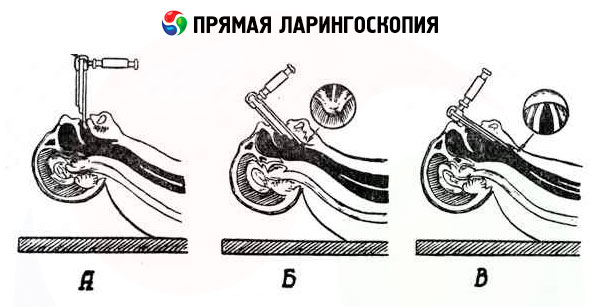
この手順は次の 3 つの段階で構成されます。
- へらを喉頭蓋に向かって前進させる。
- それを喉頭蓋の縁から喉頭の入り口の方向に通します。
- 喉頭蓋の後面に沿って声帯まで進みます。
最初の段階は、次の 3 つの方法で実行できます。
- 舌を突き出し、医師の助手または検査者自身がガーゼナプキンで舌を固定します。
- 舌は口腔内の通常の位置にある。
- 口の端からヘラを入れるとき。
直接喉頭鏡検査のいずれの場合でも、上唇を上方に動かします。第一段階は、舌根部を下方に押し下げ、へらを喉頭蓋の縁まで移動させることで完了します。
第二段階では、スパチュラの先端をわずかに持ち上げ、喉頭蓋の縁の後ろに置き、1cmほど進めます。その後、スパチュラの先端を下げ、喉頭蓋を覆います。この際、スパチュラは上顎切歯に押し付けます(この圧力は過度ではありません)。スパチュラの正しい方向への移動は、披裂軟骨の裏側の摩擦面に、そこから斜めに伸びる白っぽい声帯が現れることで確認できます。
第 3 段階に近づくと、患者の頭はさらに後ろに傾きます。舌が外側に出ていたら、舌を離します。検者は、舌根と喉頭蓋に対するスパチュラの圧力を高め (第 3 の位置、矢印の方向を参照)、正中線に沿って、喉頭の縦軸 (患者は横臥位) に沿ってスパチュラを垂直に (患者は座位) 配置します。どちらの場合も、スパチュラの先端は呼吸スリットの中央部分に沿うように向けます。この場合、最初に喉頭の後壁が視野に入り、次に前庭襞、声帯、そして喉頭脳室が視野に入ります。喉頭の前部をよりよく観察するには、舌根を少し押し下げる必要があります。
直接喉頭鏡検査の特殊な方法としては、キリアンが提唱したいわゆるサスペンション喉頭鏡検査があり、その一例がザイフェルト法です。現在、ザイフェルト法は、舌根部への圧力(ヘラを喉頭に挿入するための主な条件)を、専用の金属スタンドまたは被検者の胸部に取り付けられたレバーの反圧によって供給する場合に用いられています。
Seifert 法の主な利点は、医師の両手が自由になることです。これは、長時間にわたる複雑な喉頭内外科的介入の際に特に重要です。
現代の外国製懸垂式喉頭鏡および支持式喉頭鏡は、様々なサイズのスパチュラと、喉頭内介入に特化して設計された様々な手術器具のセットを含む複雑なシステムです。これらのシステムは、感染性人工呼吸器、注射麻酔、および特殊なビデオ機器のための技術的手段を備えており、手術用顕微鏡とテレビ画面を用いて外科的介入を行うことができます。



 [
[