記事の医療専門家
新しい出版物
冠動脈ステント留置術:適応、ステント留置の手技
最後に見直したもの: 04.07.2025
心血管疾患の症例数は年々増加しており、それに伴い、心不全、心筋梗塞、その他の心臓病に伴う致死率の統計も増加しています。心臓は全身に血液を供給する臓器であり、その機能不全は必然的に他の臓器や器官系の状態に影響を与えます。しかし、心臓自体が栄養不足に陥ることもあります。その原因は、心臓に栄養を供給する血管の狭窄にあると考えられます。心臓への血液供給を回復させ、病変部の血管の開存性を改善する効果的な方法はそれほど多くありませんが、その一つが冠動脈ステント留置術です。
動脈狭窄の病因
心臓がポンプに例えられるのは、血液が血管内を循環できるからに他なりません。心筋のリズミカルな収縮によって、臓器の栄養と呼吸に必要な物質と酸素を含む生理液の流れが確保され、その後はすべて血管の状態に依存します。
血管は中空の臓器であり、強固で弾力性のある壁によって制限されています。通常、動脈、静脈、そして細小血管内を心臓が定めた速度で血液が流れることを阻むものは何もありません。しかし、血管内腔の狭窄、血管壁への血栓やコレステロールプラークの形成は、生理的体液の流れを阻害します。
このような障害により血流が遅くなり、狭窄した血管から血液を供給されていた臓器が正常に機能するために必要な十分な栄養分と酸素を供給できなくなるため、臓器に影響を及ぼします。
人間の心臓をポンプに例えると、この臓器も重要な機能を果たすためにエネルギーを必要とすることが分かります。そして心臓は血液からエネルギーを受け取り、心筋に栄養と呼吸を供給します。血液は冠動脈網によって心臓に供給されていますが、血管狭窄などの冠動脈網の状態が変化すると、心臓への血液供給と機能に悪影響が及び、心筋虚血、心不全、心筋梗塞を引き起こします。
冠動脈の内腔が狭くなる原因は何でしょうか?医師たちは、この疾患の最も一般的な原因は動脈硬化、つまり血管壁の内層にコレステロールが沈着し、それが徐々に増加して血液が流れるスペースが狭まっていくことだと考えています。
その他の一般的な原因としては、血栓による冠動脈の閉塞(血栓症)や、胃腸疾患、感染症およびアレルギー性疾患、リウマチ性病変および梅毒性病変による心臓血管のけいれんなどが挙げられます。
こうした問題のリスク要因には、身体活動不足(座りがちな生活)、体重過多(肥満)、悪い習慣(喫煙など)、50 歳を超える年齢、頻繁なストレス、特定の薬の服用、遺伝的素因、国民性などがあります。
冠動脈ステント留置術の対象となる血管の病的狭窄病巣の発生は、上記以外にもいくつかの疾患によって引き起こされる可能性があります。これらの疾患には、代謝性疾患、内分泌疾患、血液・血管疾患(例:血管炎)、中毒、動脈性高血圧、貧血、心臓および血管の先天異常(例:狭窄を主体とする緩徐進行性心疾患)などがあります。
心臓は2つの部分に分かれており、それぞれの心室に血管が供給されているため、医師は左冠動脈幹の狭窄と右冠動脈幹の狭窄を区別します。左冠動脈幹の狭窄は、心臓の左心室が全身循環に血液を供給するため、ほぼすべての臓器に影響を及ぼします。左心室の狭窄の最も一般的な原因は、動脈硬化と考えられています。動脈硬化では、血管の内腔が徐々に狭くなります。
動脈腔が本来の内腔の 30% 未満を占めるという状況は、心停止や心筋梗塞の発症につながる重篤な狭窄と言えます。
右心動脈が狭窄すると、洞結節への血液供給が妨げられ、心拍リズムの乱れにつながるため、まず臓器自体が損傷を受けます。
場合によっては、左右の冠動脈が同時に狭窄している(いわゆるタンデム狭窄)と診断されることがあります。片側狭窄では代償機構が働き、損傷を受けていない心室がほとんどの働きを担いますが、タンデム狭窄ではそれが不可能です。この場合、救命できるのは外科的治療のみであり、より負担の少ない治療法としてステント留置術があります。
特殊なフレームを用いて動脈の狭窄部を広げることで血管狭窄を治療するという概念は、半世紀以上前にアメリカの放射線科医チャールズ・ドッターによって提唱されましたが、最初の手術が成功したのは彼の死後わずか1年後でした。しかし、ステント留置術の有効性を示すエビデンスが得られたのは、最初の経験からわずか7年後のことでした。現在、この治療法は、外傷を伴う腹部手術に頼ることなく、多くの患者の命を救っています。
手順の表示
通常、心臓病の患者は胸骨の裏側の痛みを訴えて医師の診察を受けます。この症状が運動によって悪化する場合、専門医は冠動脈の狭窄を疑います。狭窄は心臓への血流を阻害します。同時に、血管の内腔が狭いほど、胸の不快感を感じる頻度が高くなり、痛みもより顕著になります。
最も不快なのは、狭窄の最初の兆候が現れたとしても、それが病気の発症の証拠とはならないことです。病気は長い間潜伏していた可能性があります。運動中の不快感は、血管の内腔が正常よりも著しく狭くなり、心筋が活発に活動する必要がある瞬間に酸素欠乏状態に陥り始めると発生します。
他に注意すべき症状としては、息切れと狭心症発作(心拍数の上昇、胸痛、多汗症、吐き気、酸素不足感、めまいなどの症状を伴う複合症状)があります。これらの兆候はすべて、冠動脈狭窄の兆候である可能性があります。
この病態は、原因を問わず、予後があまり良好ではないと言わざるを得ません。冠動脈の動脈硬化症の場合、血中コレステロール値を改善するスタチンや心筋の酸素需要を低下させる薬剤を用いた保存的治療は、患者が実際に何の症状も訴えていない初期段階にのみ処方されます。狭窄の症状が現れると、従来の治療では効果が得られない場合があり、医師は外科的介入に頼ることになります。
血管が重度に狭くなると狭心症発作が起こり、影響を受ける血管の数が増えるほど、症状は顕著になります。狭心症発作は通常、薬物療法で抑えることができますが、改善が見られない場合は、冠動脈バイパス手術や、負担の少ないステント留置術に頼る以外に方法はありません。
冠動脈バイパス移植術は、血管が狭窄し、心筋への血流が不足した場合に、血流をバイパスする血管を作る手術です。この手術では胸骨を切開する必要があり、すべての操作は開胸した状態で行われるため、非常に危険とされています。
同時に、大きな切開や長い回復期間を必要としない、より安全な低侵襲手術であるステント留置術が使用されるのであれば、医師が最近後者に頼ることが多くなったのも不思議ではない。
さらに、ステント挿入は、単一の狭窄の場合と、複数の動脈が狭窄している場合の両方で成功裏に行うことができます。
血管が70%以上狭窄している場合、または血流が完全に遮断(閉塞)されている場合、急性心筋梗塞を発症するリスクが高くなります。症状が心筋梗塞前状態を示し、患者の診察で冠動脈の血流障害に伴う急性組織低酸素症が認められる場合、医師は動脈の開存性を回復させる手術を勧めることがあります。その一つが動脈ステント留置術です。
冠動脈ステント留置手術は、心臓発作の治療中や心筋梗塞後の期間、つまり緊急治療を受けて心臓の活動が回復し、患者の状態が安定していると言える場合にも行うことができます。
心臓発作後のステント留置術は、発作後数時間(最長6時間)以内に実施する必要があります。それ以外の場合、この手術は特に効果がありません。心臓発作の最初の症状が現れてから手術を開始するまで、2時間以内に行うのが最適です。この治療は、発作自体を予防し、心筋組織の虚血性壊死の範囲を縮小するのに役立ちます。これにより、回復が早まり、病気の再発リスクが軽減されます。
心臓発作後2~6時間以内に血管の開存性を回復することは、再発を防ぐことにつながります。しかし、これは同時に重要です。なぜなら、発作はより重篤化し、いつ何時患者さんの命を奪う可能性があるからです。さらに、大動脈冠動脈ステント留置術は、心筋の正常な呼吸と栄養状態を回復させるのに役立ちます。これにより、組織への正常な血液供給が再生を促進するため、損傷後の回復が早まります。
アテローム性動脈硬化症における血管へのステント留置術は、心不全や心筋虚血の予防策としてだけでなく、治療目的でも行うことができます。例えば、慢性冠動脈疾患において、コレステロール沈着によって血管が半分閉塞している場合、ステント留置術は健康な心臓組織を温存し、患者の延命に役立ちます。
冠動脈ステント留置術は、冠動脈の閉塞はもちろんのこと、わずかな運動でも狭心症発作を頻繁に繰り返す場合にも処方されます。しかし、重度の虚血性心疾患(不安定狭心症または非代償性狭心症)は、この方法では治癒できないことを理解することが重要です。この手術は、患者の状態を緩和し、病気の予後を改善するだけです。
準備
たとえ外傷が軽微なものであっても、あらゆる手術は身体への重大な介入とみなされます。人命に危険を及ぼす可能性のある心臓手術については、なおさらです。心臓外科医がこのような手術を行うには、十分な理由が必要であることは明らかです。患者の希望だけでは不十分なのです。
まず、患者は心臓専門医の診察を受ける必要があります。身体診察、病歴や訴えの調査、心臓の聴診(音を聴く)、心拍数と血圧の測定を行った後、冠動脈狭窄が疑われる場合、医師は以下の検査を指示することがあります。
- 一般血液検査および生化学血液検査、
- ECGとEchoCGは、心臓を通過する電気刺激(安静時および負荷時)を記録することで心臓の活動を研究するものです。
- 胸部のX線または超音波検査により、心臓や血管の位置、大きさ、形状の変化を記録できます。
しかし、この場合最も有益なのは冠動脈造影と呼ばれる検査です。これは、心臓の心筋に栄養を供給する血管の内腔を検査し、冠動脈疾患の重症度を判定するものです。この診断検査によって、心臓手術の実施可能性を評価し、適切な手術法を選択するだけでなく、ステント留置部位を決定することができます。
患者の状態が許せば、医師は手術を計画し、適切な準備方法を説明します。手術の準備には以下のことが含まれます。
- 特定の薬の服用を拒否する:
- 血液凝固に影響を与える非ステロイド性抗炎症薬や抗凝固薬(ワルファリンなど)は、手術の1週間前(少なくとも数日前)には服用しないでください。
- 手術の数日前には、血糖降下剤の服用を中止するか、服用時間を変更する必要があります(これらの問題は内分泌専門医と相談する必要があります)。
- 心虚血および心不全の場合、患者はアスピリン系薬剤を定期的に服用する必要があります。投薬計画を変更する必要はありません。さらに、手術の3日前に抗血栓薬(例:クロピドグレル)が処方されることがあります。まれに、胃腸障害のリスクが高い術前室で高用量の薬剤が直接投与されることもあります。
- 手術前日の夕食は禁止ではありませんが、軽めにしてください。深夜0時以降は、飲食を一切控えてください。手術は空腹時に行われます。
- 冠動脈ステント挿入手術を受ける前に、抗菌剤を使ったシャワーを浴び、鼠径部の毛を剃ることが推奨されます(通常、ステントは骨盤部の大腿動脈に挿入されます。鼠径部を介したアクセスは腕の太い動脈を穿刺するよりも信頼性が高く安全であると考えられるためです)。
重度の急性冠不全や心筋梗塞の場合、十分な検査や手術の準備をする時間がないときは、患者は必要な検査を受け、緊急手術が開始されます。その際に心臓外科医が血管のステント留置術またはバイパス手術を行うかどうかを決定します。
技術 冠動脈ステント留置術
最も重要な診断方法は、狭窄の有無だけでなく、患部の正確な大きさと位置を特定できる冠動脈造影検査です。これは造影剤を用いて血管をX線撮影する検査の一種で、心臓の動脈の構造変化を視覚化することができます。人間の目では体内で何が起こっているのかを見ることができないため、様々な角度から撮影された画像はコンピューター画面に記録され、医師が手術中に操作しやすくなります。
冠動脈ステント留置術は、バイパス手術とは異なり、体組織に大きな切開を加えることなく、経皮的に細いチューブを挿入し、そのチューブを通して必要な器具を手術部位まで送り込みます(内視鏡検査と同様)。心臓外科医は盲目的に手術を行い、手術の結果を見ることができません。そのため、このような手術はX線や超音波による監視下で行われます。
理想的には、通常の手術では手術前日に診断検査を行うべきですが、緊急治療を必要とする重症例では、冠動脈造影と冠動脈ステント留置術を同時に行うことができます。これにより、医師は診断に貴重な時間を浪費することなく、同時に手術の進行状況を積極的にモニタリングする機会が得られます。
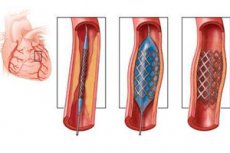
冠動脈ステント留置術の本質は、メッシュ状の特殊な柔軟な金属フレームを用いて狭窄血管を拡張することです。ステントは折り畳まれた状態で挿入されますが、動脈の狭窄部位で拡張し、その後は血管内でまっすぐに留まり、内腔のさらなる狭窄を防ぎます。
ステントを挿入するには、鼠径部または腕の太い動脈に穿刺を行う必要があります。局所麻酔で痛みを和らげますが、鎮静剤(患者さんは意識があり、外科医の操作を見ることができるため、このような準備は問題ありません)や鎮痛剤を投与する場合もあります。まず、穿刺部位を消毒薬で処理し、次に麻酔薬を投与します。麻酔薬は通常、ノボカインまたはリドカインが使用されます。
手術中は、患者の上肢と下肢に電極を取り付け、心電図を使用して心臓の働きを継続的に監視します。
ほとんどの場合、穿刺は大腿動脈から行われます。これはより簡便で、様々な合併症を回避できます。穿刺部位では、イントロデューサーと呼ばれるプラスチック製のチューブが動脈に挿入されます。このチューブは、血管病変部位まで器具を送るための一種のトンネルとなります。イントロデューサー内に別の柔軟なチューブ(カテーテル)が挿入され、狭窄部位まで進めます。このチューブを通して、折り畳まれたステントが挿入されます。
冠動脈造影とステント留置を同時に行う場合、ステント挿入前にカテーテル内にヨウ素製剤を注入します。ヨウ素製剤は造影剤として使用され、X線に映し出されます。この情報はコンピューターモニターに表示されます。これにより、カテーテルを血管狭窄部位に正確に誘導し、正確な位置合わせが可能になります。
カテーテルを挿入した後、ステントを挿入します。まず、血管形成術に用いられる収縮した特殊なバルーンをステント内に挿入します。ステント留置術が開発される以前から、狭窄血管の拡張はバルーン血管形成術によって行われていました。収縮したバルーンを血管内に挿入し、その後バルーンを膨らませることで動脈の開存性を回復させるというものです。確かに、この手術は通常6ヶ月間有効でしたが、その後は再狭窄、つまり血管内腔の繰り返し狭窄と診断されました。
ステント留置を伴う冠動脈形成術は、このような合併症のリスクを軽減します。なぜなら、このような症例では、繰り返しの手術が必要となるため、患者が生存できない可能性があるからです。収縮したバルーンをステント内に挿入します。ステントを血管狭窄部位まで進めた後、バルーンを膨らませ、ステントをそれに応じてまっすぐにします。バルーンとチューブを抜去した後も、ステントは動脈内に留まり、狭窄を防ぎます。
検査中、患者様は医師と意思疎通を図り、指示に従い、不快感があれば報告することができます。通常、狭窄部に近づくと胸の不快感が現れますが、これは正常な変化です。バルーンが膨らみ始め、ステントが血管壁に押し込まれると、血流障害に伴う痛み(狭心症発作と同様の症状)を感じることがあります。息を止めることで不快感を多少軽減できます。医師から指示される場合もあります。
現在、左右冠動脈へのステント留置術、タンデム狭窄および多発性狭窄の治療は成功しています。さらに、これらの手術の有効性はバルーン血管形成術や大動脈冠動脈バイパス術よりもはるかに高く、薬剤溶出ステントの使用により合併症は最も少なくなります。
手順の禁忌
冠動脈ステント留置術は、生命を脅かす病態において、患者の命を救う手術です。死よりも悪い結果はあり得ないため、この手術には絶対的な禁忌はありません。特に心筋梗塞に対するステント留置術の場合はなおさらです。深刻な問題が発生する可能性があるのは、抗血小板療法が実施できない場合のみです。術後に血栓のリスクが高まるためです。
この手術にはいくつかの相対的禁忌があり、術後または術中の合併症のリスク要因となります。ただし、一部の疾患は一時的なものであり、治療が成功すれば手術が可能になります。そのような疾患には以下が含まれます。
- 発熱状態、高体温、
- 活動期の感染症、
- 消化管出血、
- 急性脳卒中
- 患者と医師の接触が不可能な重度の神経精神疾患
- 強心配糖体中毒、
- 重度の貧血など
この場合、可能であれば患者の状態が安定するまで手術日を延期することをお勧めします。しかし、手術の結果に影響を与える可能性のある疾患が他にもあります。
- 重度の急性および慢性腎不全、
- 呼吸不全、
- 血液凝固能が低下した血液病変
- 冠状動脈造影検査に使用される造影剤に対する不耐性、
- 治療できない高血圧症
- 重度の電解質不均衡、
- 代償不全段階の心不全、
- 糖尿病、
- 肺水腫、
- 冠動脈造影後に合併症を起こす可能性のある併発疾患
- 心臓の内壁と弁の炎症(心内膜炎)。
このような場合、手術を行うかどうかの決定は主治医が行い、起こりうる合併症を考慮して手術手順に一定の調整を加えます(例えば、血管の検査は造影剤を使用せずに行う、ヨウ素の代わりに同様の特性を持つ他の物質を使用するなど)。
手術のもう一つの障害は、患者が必要に応じて更なる治療を受けることを望まないことです。心臓血管へのステント留置術は、外科医がエネルギー、神経、そして体力を費やす深刻な介入です。患者が現在命の危険にさらされておらず、将来のことを心配したくないのであれば、医師はこの点について心配するべきでしょうか? 結局のところ、外科医は同時に、本当に必要な患者に支援を提供することができます。
処置後のケア
通常1~2時間かかる手術後、患者さんは集中治療室に移されます。イントロデューサーはしばらく動脈内に留置されます。手術後数時間は、患者さんの血球数、血圧、心機能を継続的にモニタリングし、カテーテル挿入部位もモニタリングします。すべてが正常であれば、チューブを抜き取り、穿刺部位に圧迫包帯を巻きます。縫合は不要で、小さな傷は通常数日以内に治癒します。
手術後すぐに飲食が可能です。これは患者さんの状態に何ら影響しません。冠動脈ステント留置中の冠動脈造影検査では造影剤を使用します。造影剤を速やかに体外に排出するため、少なくとも1リットルのミネラルウォーターを飲むことが推奨されます。
ステントを挿入することで血管の十分な内腔が維持されるため、胸骨を切開したり、治癒に長期間を要し患者の身体活動を制限するような大きな切開をする必要はありません。小さな穿刺であればそのような制限はありませんが、手術当日は患者は足を曲げてはいけません。
翌日、患者は通常の病棟に移され、歩行や身の回りのことは自分でできるようになります。しかし、しばらくの間は、脚や血管に大きな負担がかかるような活発な運動は控える必要があります。
通常、数日後、患者さんの体調が回復すれば退院できます。体の回復には個人差があります。数日で十分な方もいれば、3~4ヶ月で生活が改善する方もいます。この期間中は、過労、低体温、過熱を避け、バランスの取れた食事(できれば分割食)を心がけ、あまり心配せず、ストレスの多い状況を避けるようにしてください。
手術前に患者が何らかの薬を処方されていた場合、医師は処方を中止し、血液粘度を下げ、血栓の形成を防ぐ薬のみにすることがあります。その後、患者は定期的に心臓専門医を受診し、心電図、負荷試験、検査など、必要な検査を受ける必要があります。手術後の回復は、患者が医師の指示をどれだけ遵守するかに大きく左右されます。



 [
[