後腹膜線維症のようなまれな疾患は、胃と腸の後部外面の後ろ、つまり後腹膜腔における線維組織の過剰な成長を特徴とします。線維性組織は粗く、密度が高く、脊柱と膵臓、腎臓、尿管などの臓器との間の領域で成長します。強い成長により、これらの臓器に圧力がかかり、二次的な病状や症状が現れます。 。
後腹膜腔の線維症には別の名前があります-オーモンド病。この名前は、前世紀の半ばにこの病気を最初に説明し、後腹膜組織の非特異的な炎症過程と関連付けたのは泌尿器科医のオーモンドであったという事実に由来しています。他のあまり一般的ではない用語があります:線維性腹膜炎、後腹膜線維症など。
疫学
後腹膜線維症は、40〜60歳の男性でより頻繁に診断されますが、他の年齢でも発生する可能性があります。性別による病気の発生率は2:1(男性と女性)です。
後腹膜線維症の原因は、症例のわずか15%で検出できます。一般的に、この病気は比較的まれであると考えられています。あるフィンランドの研究では、人口10万人あたり1.4人の有病率と、10万人年あたり0.1人の発生率が示されました。[1]しかし、別の研究では、10万人あたり1.3人の発生率が高いことが報告されています。[2]
小児期には、病理は孤立した症例でのみ発生します。
後腹膜線維症は主に両側性ですが、片側性の病変も発生します。疾患プロセスの最も一般的な局在は腰椎のゾーンIV-Vですが、病理は脊椎の下部屈曲部から骨盤尿管領域までの領域全体に広がる可能性があります。
病理学的焦点の大きなサイズに達すると、大動脈と下大静脈が影響を受ける可能性があります。
原因 後腹膜線維症
専門家はまだ後腹膜線維症の出現の正確な原因を指摘することはできません。この病気は、炎症反応または免疫反応に基づいて発生すると考えられています。一部の医師は、病理の出現を全身性結合組織障害と関連付けています。発見された基本的な病因基準は、形質細胞によるIgG4複合体の発現の増加です。
後腹膜線維症は、多くの考えられる原因により、しばしば二次的な病状になります。
- 後腹膜組織のすぐ近くにある腎臓、尿管、またはその他の構造に影響を与える病気。
- 直腸がん、前立腺がん、膀胱がんなどの腫瘍の悪性プロセス。
- 感染過程(ブルセラ症、結核、トキソプラズマ症)。
- 骨盤腎逆流、尿の溢出を伴う腎臓損傷。
- 腹部損傷、内出血、リンパ増殖性疾患、リンパ節郭清手術、結腸切除術、大動脈インターベンション。
- 腹腔および小骨盤の臓器に影響を与える放射線療法。
- 麦角製剤、ならびにブロムクリプチン、ヒドララジン、メチルドパ、大量の抗生物質およびβ遮断薬の長期使用。
- 薬に対するアレルギー不耐性、薬や化学物質に対する過敏反応の症例。
遺伝的素因の役割は完全に排除されているわけではありません。特に、後腹膜線維症の発症のいくつかの症例は、ヒト白血球マーカーHLA-B27の保菌と関連していました。他の可能な遺伝的関連は現在調査されています。
危険因子
後腹膜線維症の形成につながる可能性のあるいくつかの要因があります。これらには以下が含まれます:
- 腫瘍の悪性プロセス;
- 膵臓の慢性炎症;
- 慢性肝炎;
- 脊柱の結核;
- 放射線による損傷;
- 腰と腹腔の損傷、内出血;
- 中毒(化学、薬物)。
多くの患者は、何らかの要因との関係を見つけることができません。そのような場合、彼らは後腹膜線維症の特発性の起源について話します。
病因
ほとんどの場合、後腹膜線維症の発症は、IgG4を産生するリンパ球性形質細胞の存在に関連しています。リンパ節、膵臓、下垂体の構造にも線維性の変化が見られるため、この病気は本質的に全身性であることがよくあります。影響を受けた臓器の腫瘍浮腫、線維性硬化反応、およびさまざまな強度のリンパ形質浸潤が認められます。線維性プロセスは、腎臓だけでなく、尿管と血管系(循環器とリンパ管)の圧迫につながります。[3]
場合によっては、後腹膜線維症の形成は悪性腫瘍の出現によるものです。後腹膜腔に悪性細胞が存在することを背景に、またはリンパ腫、肉腫の場合、他の臓器からの転移が存在することを背景に、線維組織が増加します。[4]
線維性浸潤物は、複数のリンパ球、リンパ球性形質細胞、マクロファージ、まれに好中球によって表されます。炎症誘発性構造には、小さな血管の近くで合体するコラーゲンクラスターが点在しています。モアレ線維性パターン、好酸球浸潤、静脈炎が存在する場合、この疾患はIgG4に関連するものとして分類されます。骨髄系の組織細胞は脱顆粒され、活発な炎症性線維化反応が追跡されます。[5]
症状 後腹膜線維症
後腹膜線維症の臨床像は、ほとんどの場合、以下の症状を特徴としています。
- 腹部、側面、腰、鼠径部の漠然とした痛み;
- 定期的に温度が上昇し、その後正常化して再び上昇し、しばしば悪寒を伴います。
- 下半身の腫れ;
- 静脈障害、血栓性静脈炎;
- 時々-血圧の上昇;
- 衰弱;
- 下痢、吐き気、消化不良、ガス形成の増加およびその他の消化不良現象;
- 腎疝痛の発作;
- 泌尿器疾患(より頻繁に-排尿障害、血尿);
- 足の重さ、重度の倦怠感。
後腹膜線維症の発症における主な症状は、腹腔内の血液循環の悪化によるものです。初期の臨床像には、以下の兆候が含まれる場合があります。
- 腹部または背中の鈍い痛み、明確な局在を決定することができない;
- 側面、下肢の痛み;
- 1つまたは2つの下肢の腫れと蒼白。
病気の進行に伴い、腹痛がひどくなり、他の症状が加わります:
- 食欲減少;
- 衰弱;
- 温度上昇;
- 吐き気、消化不良;
- 排尿の欠如;
- 意識混濁。
将来的には、腎不全の兆候があるかもしれません。[6]
最初の兆候
後腹膜線維症の患者の最も一般的な最初の苦情は、腹部、または腰、または左右の季肋部の持続的な鈍い痛みです。痛みは鼠径部、外性器、脚に広がります。病状の初期段階は、体温の適度な上昇と白血球増加症、ESRの上昇によって現れる可能性があります。
徐々に、管状後腹膜構造の圧迫を示す兆候が現れます:動脈性高血圧、腎盂腎炎、および水腎症が発症します。慢性腎不全はやや遅れて現れます:4週間から2年の期間にわたって。部分的または完全な尿管閉塞は患者の約80%で発生し、オリゴまたは無尿は症例の40%で発症します。[7]
ステージ
後腹膜線維症の臨床症状は、病理学的過程の段階によって異なります。原則として、この病気は進行が遅く、進行が遅いという特徴があります。その過程で、病気は次の段階を経ます:
- 病気の発症の初期。
- 後腹膜構造への細胞および線維性プロセスの広がりを特徴とする活動期。
- 病理学的プロセスに関与する構造の線維性塊による圧迫の期間。[8]
合併症とその結果
後腹膜線維症の患者は1人おきに高血圧を発症し、尿管が圧迫されて腎不全がさらに発症します。[11]
長期的な合併症は次のとおりです。
- 腹腔内の水分の過剰な蓄積(腹水);
- 血管障害(静脈炎、血栓症);
- 男性の水腫;
- 胆管の閉塞、黄疸;
- 腸閉塞;
- 脊椎の圧迫、脊髄神経の圧迫、脊髄への血液供給の障害。
多くの合併症は致命的となる可能性があります。特に、尿管の病理学的プロセスは、腎盂腎炎、水腎症、および慢性腎不全の発症を引き起こします。患者の約30%が腎臓に萎縮性の変化を示し、大動脈の変化が観察され、最終的に動脈瘤の発症につながる可能性があります。
診断 後腹膜線維症
後腹膜線維症は診断が困難です。まず、この病気は比較的まれです。第二に、それは特定の症状を持たず、他のさまざまな病状に変装します。臨床検査の結果に特異性はありません。非常に多くの場合、患者は不正確で不正確な治療を処方されます。後腹膜線維症の代わりに、患者は線維化プロセスに関係のない泌尿器科および胃腸病の治療を受けます。その間、病気は悪化し、広がり、予後を悪化させます。
患者の後腹膜線維症の存在を疑うために、医師は以下の診断アルゴリズムに従わなければなりません:
- 実験室での分析は、以下の病理学的変化を示しています:
- 炎症誘発性マーカー(ESR、C反応性タンパク質)のレベルの上昇;
- 組織学的兆候を背景に135mg / dlを超えるIgG4の増加。
- 必須の研究は、腎機能を評価するための尿素、クレアチニン、糸球体濾過率のレベルです。
- 尿検査は、血尿、タンパク尿、低比重を示す場合があります。
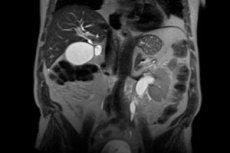
- 機器診断には、磁気共鳴画像法やコンピューター断層撮影法などの画像技術を含める必要があります。コンピューター診断により、特発性と二次性の線維性病変を区別することができます。超音波検査は、疾患プロセスの発症の初期段階を確認し、水腎症の特徴を取得し、大動脈の変化を特定するために必要です。より明確な結果を得るために、対照が使用されます。隠れた感染性炎症性および悪性疾患を明らかにするために、陽電子放出断層撮影法が処方されています。
- 診断を明確にするために生検が適応となる。線維性突起の発達の初期段階は、血管周囲のリンパ球浸潤を伴う血管過多組織、ならびに脂質封入体を伴うマクロファージの検出を特徴とする。後腹膜線維症の発症の後期段階で、細胞構造を持たない特徴的な無血管腫瘤が検出されます。
差動診断
後腹膜膿瘍の症状は、他の病的状態、特に泌尿器科の病状と多くの共通点があります。
- 両側性水腎症(腎浮腫);
- 尿管狭窄(運河の異常な狭窄);
- 尿管のアカラシア(神経筋異形成)。
後腹膜線維症と上記の病状の主な違いは、腸骨血管との交差点の領域での尿管の閉塞です:尿管の拡張はこの交差点の上に見られ、その下では変化は検出されません。
連絡先
処理 後腹膜線維症
後腹膜線維症の治療法は、病状の正確な位置、その規模、内臓の圧迫の程度、および感染性成分の存在に依存します。この病気はまれであり、病因がよくわかっていないため、今日、その治療の単一の基準はありません。保存療法の役割と外科的治療の最適な方法の明確な定義はありません。
一般的な医療措置の規模は、後腹膜線維症の発症の根本的な原因によって異なります。例えば、中毒線維症は、毒性物質の作用が停止した後に消えます。悪性腫瘍のプロセスについて話している場合、治療は適切です。
多くの患者における特発性の後腹膜線維症は、免疫抑制剤とタンパク質分解薬の使用によって治癒します。適応症によると、彼らは抗炎症、抗菌、解毒、対症療法に頼っています。手術は、急性状態の発症または医療措置の無効性で処方される場合があります。
慢性腎盂腎炎と診断された場合は、その病気に対する適切な治療法が処方されます。
手術
外科的治療の明確な適応がない後腹膜線維症の初期段階の患者は、コルチコステロイドおよびタンパク質分解薬を使用した薬物療法を処方されます。
それにもかかわらず、外科的治療に頼る必要があることがよくあります。手術は尿管溶解と呼ばれ、周囲の線維組織からの尿管の放出を伴います。一部の患者は、尿管の切除とさらなる吻合、小腸セグメントの移植、または補綴物の使用を必要とします。[12], [13]
重度の水腎症と慢性腎盂腎炎の発症を伴う進行期では、再建形成外科は、超音波監視下で腎瘻造設術または腎瘻造設術、穿刺腎瘻造設術による尿路の除去と同時に行われます。手術後、患者は線維性増殖を抑制するために必要な長期のコルチコステロイドサポートを処方されます。選択される最も一般的な薬は、8〜12週間毎日コルチゾール25mgです。
プレドニゾン1mg / kg /日(最大用量80mg /日)の初期用量は、通常、約4〜6週間にわたって与えられます。将来的には、病気の進行に応じて、1〜2年かけて徐々に減量することができます。病気がステロイド療法だけではうまく反応しない場合は、免疫抑制剤をステロイドと併用することができます。症例報告および症例シリーズで明らかな成功を収めて使用されてきた薬剤には、アザチオプリン、メトトレキサート、ミコフェノール酸モフェチル、シクロホスファミド、シクロスポリンが含まれます。[14]さらに、吸収を促進する薬が使用されます(リダーゼ、ロンギダーゼ)。[15], [16]
防止
後腹膜線維症の発症の特定の予防は、病気の原因のあいまいさのために開発されていません。これは、特発性の病理に特に当てはまります。次の推奨事項に従えば、ほとんどの場合、続発性後腹膜線維症を予防できます。
- 悪い習慣をやめ、喫煙したり、アルコールを乱用したりしないでください。
- ストレスの多い状況、肉体的および感情的な過度の緊張を避けます。
- 食べ過ぎたり、飢えたり、1日に数回食べたりしないでください。
- 植物および動物由来の高品質の食品を優先し、半製品、ファーストフード、脂肪および塩辛い食品、燻製肉を拒否します。
- 衛生規則を守り、定期的に歯を磨き、食事をする前、そして通りやトイレを訪れた後は手を洗ってください。
- 多くの場合、新鮮な空気の中にいて、身体活動を観察します。
- 腹部の外傷を避けてください。
- 何らかの症状が現れた場合は、医師に相談し、セルフメディケーションを行わないでください。
- 腹腔の手術後は、医師のすべての処方と推奨事項に厳密に従ってください。
- 低体温症や体の過熱を避けてください。
- 毎日十分な量のきれいな水を飲む。
- 食事中は、食べ物をよく噛むように注意し、会話やコンピューターなどに気を取られないようにしてください。
私たちの健康は私たちのライフスタイルに大きく依存します。したがって、これらの単純なルールに従うことは、それを何年にもわたって維持および保存するのに役立ちます。
予測
後腹膜線維症はまれで診断が難しい疾患であり、治療の開始が遅れたり、効果のない医療措置が長引いたりすることがよくあります。多くの場合、患者は他の同様の病状に対して誤って治療されるか、または治療は、動脈性高血圧、腫瘍プロセス、慢性腸炎、胆汁うっ滞性膵炎、胃および十二指腸潰瘍、腎盂腎炎、水腎症、慢性腎不全、無尿などのすでに発症した合併症を排除するように指示されます。
治療措置を早期に開始することで、病状の予後を大幅に改善することができます。発生の初期段階における後腹膜線維症は、コルチコステロイド薬による治療によく反応しますが、不可逆的な線維化プロセスが発生する前に治療を処方する必要があります。治療中止後の再発率は10〜30%未満の範囲でしたが、あるシリーズでは70%を超える再発率が報告されました。[17]進行性疾患は外科的介入によってのみ治療され、死亡率は閉塞の程度とそれに関連する合併症に依存します。
後腹膜線維症のようなまれな疾患は、胃と腸の後部外面の後ろ、つまり後腹膜腔における線維組織の過剰な成長を特徴とします。線維性組織は粗く、密度が高く、脊柱と膵臓、腎臓、尿管などの臓器との間の領域で成長します。強い成長により、これらの臓器に圧力がかかり、二次的な病状や症状が現れます。 。
後腹膜腔の線維症には別の名前があります-オーモンド病。この名前は、前世紀の半ばにこの病気を最初に説明し、後腹膜組織の非特異的な炎症過程と関連付けたのは泌尿器科医のオーモンドであったという事実に由来しています。他のあまり一般的ではない用語があります:線維性腹膜炎、後腹膜線維症など。[18]


