ニューモシスチス
最後に見直したもの: 23.04.2024
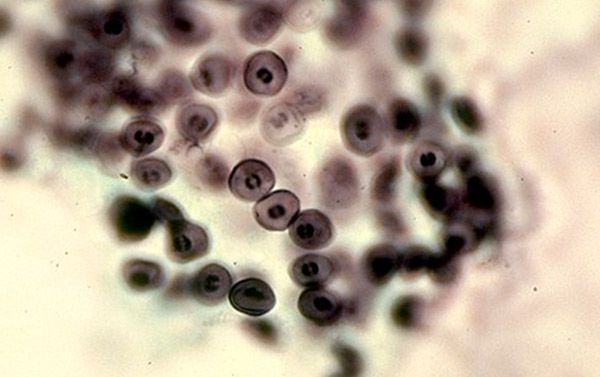
ニューモシストの構造
ニューモシスチス・カリニは、この種の起源となった分岐部(カリナ)の部位の気管支の気道から患者から単離された微生物である。この病原体は自然に、多くの動物の肺に感染するが、一部の人々では感染が起こる。感染経路は空中である。しかし、正常な免疫状態を有する人々は、病気ではないかもしれないが、ニューモシストは条件的に病原性であるため、キャリアーのみである可能性がある。免疫不全状態では、この疾患の臨床症状が発症する。
この微生物の構造を研究するときに、この種をどの王国に含めるべきかについて多くの議論があった。RNA、ミトコンドリア、タンパク質膜構造の構造の特徴は、真菌として分類することができたが、エルゴステロールおよびライフサイクルの特徴がないことは、ニューモシスシスが最も倹約的であることを確認する。
ニューモシストの構造はそれほど単純ではありません。これは、複雑な細胞周期に起因する細胞要素の構造の不変性によるものである。周期の段階に応じて、1〜10マイクロメートルの最も簡単な範囲の寸法。したがって、顕微鏡は、薄い細胞壁を有する小さな形態から、より厚い壁を有する大きな形態に様々な形態を取ることができる。
ニューモシストは細胞外寄生虫に属し、主に第一次および第二次の肺胞に局在する。微生物は、4つの主要な形態で存在することができる:栄養型、前嚢胞、嚢胞およびスポロゾイト。
トロホゾイトは、細胞のかなりの直径および不規則な形状によって特徴付けられる存在形態である。殻は厚く、偽妊娠の形態の突起を有するため、栄養型の形態は不安定である。これらの構造は、病原体と肺胞細胞との密接な接触のために設計されている。細胞内には、多くの微生物に特徴的な細胞小器官(ミトコンドリア、養殖場、細胞樹液および脂質および炭素成分を含む液胞)を有する細胞質がある。コアは十分なスペースをとり、2つの膜で囲まれて遺伝物質を保護します。
歳差運動は、出芽、小型、薄い細胞膜のない楕円形である。これらの構造の中間で、核は嚢胞に分けられる。
シストも円形であるが、内部にはスポロゾイトの前駆体である特別な体があるので、そのサイズはより大きい。シストは殻と厚い三層膜を有し、破裂後に不規則な形状を有しサイクルが繰り返される。
ニューモシストは、単に遺伝物質を2つの部分に分け、次に細胞質の内容物をエンベロープで分割することによって倍増される。
ライフサイクルニューモシスチス
ニューモシストは細胞後寄生虫であるが、同時に、様々な形態の存在が細胞に浸透することを可能にする。感染は空気中の小滴によって起こる。人体には嚢胞があり、十分な免疫応答で免疫担当細胞によって無害化されます。もしそうでなければ、嚢胞は成長し、成熟した形態の形成とともにさらにその発達サイクルを続ける。全サイクルは、性的および非性的の2つの段階に分けることができます。
ニューモシストのライフサイクルは非常に複雑であり、いくつかの生命形態を段階的に通過する:栄養型、プリズム、シスト、スポロゾイト。栄養型栄養型は、偽妊娠によって肺胞に付着し、細胞膜と密接に相互作用する栄養型である。そして、細胞分裂により、成熟細胞が2つ形成され、増殖が起こる。これはいわゆるニューモシスト開発の不完全相です。
栄養型から、精嚢が形成され、それは将来の嚢胞に必要な巨大な核および栄養分を有する。時間が経つと核が分裂して嚢胞が形成され、通常は8つの核が内部にある。微生物 - スポロゾイト - 嚢胞から離れる。彼らは一組の遺伝情報を持っていて、それらが合体すると再びその栄養体を見出し、発達のサイクルが再び繰り返されます。これは開発の性的段階です。
嚢胞は、人体に入ると、肺胞に局在する。栄養体および嚢胞の集中的な複製により、より多くの肺胞が剥離し、その後臨床症状が現れる。このプロセスに対する最初の免疫反応は、細胞性免疫のために生じる。マクロファージおよびTヘルパー細胞は、外国のエージェントに対応し、それらを貪食しようとしたが嚢胞は、マクロファージ内である能力を持っている、そしてそれはリソソーム酵素にさらされていません。したがって、細胞性免疫応答は、複雑な免疫応答およびニューモシストの排除には十分ではない。Tヘルパーの影響下でカスケード機構によって誘発されると、体液性免疫の連鎖である免疫グロブリンは、栄養型および感染マクロファージに影響を及ぼす。そのため、免疫応答の病理学者では、適切な防御が良好なレベルの局所細胞性免疫および体液性免疫の両方を必要とするため、この疾患は非常に迅速に発症する。
ニューモシスチス肺炎の症状
病気の潜伏期間は1週間から5週間です。それは、体の免疫抑制の年齢および程度に依存する。しばしば、この疾患は通常の急性呼吸器疾患のタイプに従って進行することができ、臨床的兆候はあまり表現されず、人は容易な電流の背景で死ぬことができる。
肺の形態学的変化を考慮すると、いくつかの臨床段階が区別される:
- 浮腫の段階 - 浸潤変化の発症の間に起こり、中毒症状、すなわち呼吸障害の増加を特徴とする。
- 病気の段階的無気力 - 肺胞からの分泌物の流出に違反して、肺の無気肺の癒着と発達を促進する。臨床的に、咳が発生し、呼吸不全が増加する。
- 肺気腫の段階 - 無期限に続き、これは治療の有効性に依存する。症状は減少するが、気腫性雄牛の形態の肺における残留効果は、パーカッションを伴う箱入りの音を与える。
ニューモシスチス肺炎の症状は成人と子供で異なる。未熟児、中枢神経系の病理、周産期の傷害、子宮内感染の場合、子供は病気になることがあります。この場合の疾患は、生後3〜4ヶ月間生存する。その後、子供は体重を失い、胸を拒否し、睡眠が崩れ、呼吸窮迫症候群および口蓋周囲のチアノーゼの症状が現れる。子供は痰を吐く痰で咳をします。X線写真では、間質性浸潤のタイプまたは「曇った」肺のタイプによって変化がある可能性があります。
成人では、免疫抑制治療を受けている患者の場合には感染後1週間、エイズ患者では2〜3ヶ月後に臨床徴候が現れる。この疾患は、発熱しにくい桁、軽度の咳、身体活動の息切れ、胸部の痛みから始まります。1週間後、治療がなければ、症状が増強され、チアノーゼ、高熱が生じる。この疾患の深刻な経過は、両方の肺への急速な炎症の広がりによるものである。これは呼吸不全を増大させ、一般的な免疫抑制の背景に対しては、肺水腫では危険である。
HIVに感染したニューモシス症の特徴 - 致命的な結果を伴う劇的な経過に寄与する疾患の症状の持続的な進行。したがって、エイズ患者は、特別な臨床症状がなくても、PCPの予防治療の開始の明確な適応症を有する。
ニューモシスチス感染の診断
この場合、病因検証のタイムリーな治療のために非常に重要である - PCPの症状が特定のものではなく、しばしば疾患が発現し、臨床事象なしに起こるが、劇症があるという事実を考えます。
臨床症状は病理学的なものではないため、歴史と客観的検査によれば、医師は肺炎の存在のみを判断することができ、その性質を疑うことは難しい。
異常症の重要な事実は、患者の病理学の存在、細胞増殖抑制剤による治療、HIV感染である。これにより、免疫の反応性の著しい低下を背景に、この特定のタイプの肺炎を疑うことができます。したがって、そのような患者の偶然が慎重に調査し、予防措置を講ずることが重要である。
したがって、検査の検証では、検査室および機器の診断方法が先導しています。
肺のX線撮影は、肺炎の診断と確認のための義務的な方法です。特徴的な変化は「白肺」または「雲肺」の現象であるが、これらの症状はあまり一般的ではなく、初期段階ではこれらの変化はまだ発症していない。小児では、間質性肺炎の種類に応じて網膜X線写真上にニューモシス症を発現させることができます。
気管支鏡検査は、気管支からの潮紅とさらに秘密の調査を行うのに推奨されます。
喀痰中のニューモシストは、肺胞内で有意な量で検出することができる。喀痰検査は、診断を検証するための信頼できる方法の1つである。喀痰以外の研究材料は、気管支肺胞洗浄でもよい。Romanovsky-Giemsaによる材料の着色を伴う顕微鏡法を使用し、この場合、赤色の核を有する紫色の細胞が検出される。しかし、この方法は、十分な数の病原体が顕微鏡の目的の下に到達できないため、結果を必ずしも与えない。より正確な方法は寄生虫学的なものです。患者から得られた材料は、生命を与えている培地に播種され、病原体は数日後に増殖し、診断が確定する。
これらの方法は、結果が得られるまでに時間がかかり、すべての医療機関で利用可能ではない装置を備えた研究室が必要であるため、現代の状況ではめったに使用されません。したがって、現時点では、血清学的診断の方法が一般的である。
ニューモシストの質的定義の分析は、喀痰だけでなく血液についても研究することができます。ポリメラーゼ連鎖反応法は、患者の材料中のDNAの検出に基づく分子遺伝学的方法が用いられる。
より単純な血清学的方法(血清検査)は、ニューモシストに対する抗体の検出である。免疫グロブリンは病原体上で産生されるので、そのレベルまたは存在はプロセスの活性を示す。クラスGおよびMの免疫グロブリンのレベルは、酵素イムノアッセイまたは免疫蛍光法の方法によって決定される。クラスMの免疫グロブリンレベルの増加は急性感染を示し、免疫グロブリンGの増加に伴って長期間の慢性感染が可能である。
肺炎球菌の治療と予防
抗生物質は病原体に作用しないので、この疾患の治療は複雑な作業です。さらに、治療は可能な限り早期に開始され、特定の治療のみが開始されるべきである。治療開始前には、血液中の酸素分圧レベルによって呼吸不全の程度によって特徴づけられる疾患の重症度を決定する必要がある。
ニューモシスチスの病因学的治療は、スルファメトキサゾール/トリメトプリム - ビセプトールの使用である。軽度の目的のために、それぞれ100mg / kgおよび20mg / kgの用量での薬物の経口投与または静脈内注入。しかし、患者に付随する免疫不全の存在を考慮すると、これらの薬物は皮膚発疹、貧血、白血球減少症、無顆粒球症、吐き気、消化不良症状の多くの副作用を引き起こす。したがって、最適な治療コースは2週間です。
厳しいコースでは、ニューモシストの生殖器系を傷つけるので、ペンタミジンがこの薬に加えられます。これは、5%グルコースで希釈した場合、4mg / kgの用量で使用される。治療の経過は2〜3週間です。
これは、抗エストロゲン療法だけでなく、対症療法の解熱剤、解毒療法、再水和、抗菌薬、HIV感染者のための抗生物質です。
肺炎球菌の予防は、疾患の複雑さおよび患者の偶発的な状況における複雑な経過のために必要である。予防の方法は、非特異的で特異的であり得る。非特異的な予防方法は、疫学的徴候の場合のリスクのある患者の調査、ならびにAIDS患者の抗レトロウイルス治療を正確かつ正確に行うことによって特徴付けられる。そのような人々のために、日の正しい体制、十分な食糧、悪い習慣の排除は非常に重要です。
具体的な予防方法は、異栄養薬の使用です。予防には治療と同じ薬を使用する。そのような一次予防の適応症は、300を下回るCD4細胞のレベルであり、これは、ニューモシスチス損傷の危険性のレベルと考えられるからである。
ニューモシストは、非常に複雑な疾患の原因物質であり、その結果は非常に深刻なものであり得るため、特定の臨床的徴候を伴わずに、初期段階で診断し、適切な治療を処方する必要がある。Pneumocystisiaは原発性または二次的免疫不全の人々に発症し、これらの状態は相互に有害である。したがって、特定の患者群では、特異的および非特異的方法の両方によってこの疾患を予防することが必要である。



 [
[