記事の医療専門家
新しい出版物
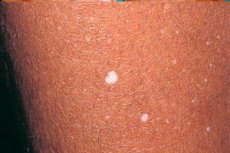
低色素症は、何らかの疾患を背景に皮膚の色素沈着が生じる病理です。低色素症の発症は、皮膚の厚みにあるメラノサイトによるメラニン産生の障害を基盤としています。この病態は、メラニンの減少、あるいはメラニンの完全な欠乏を伴う白斑として現れることがあります。
低メラニン症の発症の引き金となるのは、メラニンの生成と変換における1つまたは複数の経路の損傷です。これは、皮膚におけるメラノサイトの欠損、完全なメラノソームの形成とケラチノサイトへの輸送の阻害などによって引き起こされる可能性があります。
この病態の主な臨床症状は、皮膚の表層色素異常を伴う過去の疾患の結果として現れる白斑と考えられています。小児では、発症直後に低メラニン症がしばしば観察されます。
正しい診断を確定するために、組織学的検査がしばしば用いられます。組織学的検査を行わないと、低メラニン症を見逃し、小児期の発達遅延につながる可能性があります。病理学的検査による治療目標は、ピーリング処置とレチノイドの使用です。
低メラニン症の原因
乳児の生後数日で白斑が現れることがありますが、これは遺伝的要因によるものです。つまり、皮膚の色を決定づける特殊な色素であるメラニンの合成に障害があるのです。
メラニンの生成は、特殊な酵素であるチロシナーゼの作用によって始まり、その後、分子レベルで多くの連鎖反応が起こります。この複雑なプロセスは、遺伝子の特殊な組み合わせによって制御されており、その中で分解が起こります。
したがって、低メラノーシスの原因は遺伝子機構に探究されるべきです。さらに、病理の伝達は劣性遺伝を特徴とし、特に血縁結婚においては顕著です。遺伝子の保因者は、皮膚に境界明瞭な白髪、そばかす、白斑が見られることで判明します。
低メラニン症の正確な原因は解明されておらず、遺伝子の異常はまだ改善されていないため、病因的な治療法は存在しません。しかし、研究のおかげで、メラニン合成を部分的に正常化できる方法や薬剤が発見されました。
低メラニン症の症状
この病的状態にはメラニン生成障害の遺伝的原因があるため、低メラニン症の最初の臨床症状は赤ちゃんの誕生から観察されることがあります。
低メラニン症の症状は、皮膚の他の部分とは異なる、境界が明瞭な白い部分が現れることで現れます。このような斑点の数や大きさは変化し、時間の経過とともに増加することがあります。
赤ちゃんの肌が青白く、または白い場合、低メラニン症の症状はすぐには気づかないかもしれません。より正確に観察するには、ウッドランプを用いて、暗い部屋で色素沈着のない部分を観察する必要があります。
このランプは、正常な皮膚の色と低メラニン症のコントラストを強調します。伊藤型低メラニン症を発症した場合、皮膚症状に加えて、精神障害やけいれん性亢進といった神経障害を伴う神経系の病理が進行する可能性があり、骨格系の異常も観察されます。
小児の低色素症
乳児における色素産生不足は、ワルデブルグ症候群の存在を示唆している可能性があります。ワルデブルグ症候群は優性遺伝で遺伝します。主な臨床症状としては、白い毛髪、皮膚の低色素斑、虹彩と眼球の高さの色の差、鼻梁の開き、先天性難聴などが挙げられます。
さらに、小児の低メラニン症は腫瘍性硬化症を伴って観察されます。腫瘍性硬化症は、最大3cmの大きさの白斑が体全体に局在し、額、腕、脚に結節が現れるという特徴があります。皮膚症状に加えて、知的障害、てんかん、網膜色素変性症、腎臓、肺、骨の嚢胞様形成、心臓横紋筋腫などが観察されます。
小児の低色素症は、伊東低色素症として観察され、皮膚に波状や縞模様など様々な形の色素減少領域が現れます。これらの症状は、年齢とともに自然に消失することもあります。
白斑もまた、色素合成の異常であり、輪郭がはっきりした白い皮膚領域が現れるのが特徴です。顔、性器、足、手、関節周辺などに発生することがあります。
滴状低色素症
この病態は、35~55歳の女性に最も多く見られます。肌の色が薄い女性や、長時間直射日光を浴びる女性は、低メラニン症に最もかかりやすい傾向があります。
その結果、患部のメラノサイト数は約2分の1に減少します。また、滴状低メラニン症はHLA-DR8と関連しているという説もあります。
遺伝的要因は、特に近親者に見られる場合、この病気の発症に重要な役割を果たします。
低メラニン症の臨床症状は、皮膚に白い丸い斑点が現れるという特徴があります。このような変化した部分の直径は最大1cmに達します。
滴状低色素症は、まず脛(伸側)に現れ、その後前腕、背中上部、胸部へと広がります。この病態は、通常、顔面の皮膚には影響しません。
このプロセスの進行は、加齢とともに、また直射日光への過度の露出によっても観察されます。
伊東の低色素症
この病理は男性、特に女性に多く見られ、有病率は神経線維腫症と結節性硬化症に次いで多い。伊東低色素症は散発性疾患であるが、劣性遺伝および優性遺伝の可能性も否定できない。
この病状の発症は、子宮内期間中の神経管からの細胞移動の失敗に基づいており、その結果、脳内の灰白質の異常な配置と、皮膚の厚さにおけるメラノサイトの数の不足が生じます。
メラノブラストーマの移動は、妊娠後期(第2期および第3期)に起こります。同時に神経細胞の移動が観察され、色素異常や脳病変などの臨床症状を含む低メラノーシス(低色素症)を引き起こします。
皮膚症状は、不規則な形状(カール、ジグザグ、波状)の色素沈着低下領域として現れます。これらの病変は、多くの場合、ブラシュコ線付近に局在し、生後数日または数ヶ月で既に観察されますが、思春期になると目立たなくなるか、完全に消失することがあります。
神経症状は精神障害、てんかん発作を特徴とし、抗てんかん薬療法への抵抗性が特徴です。多くの場合、小児は自閉症、筋緊張低下、運動脱抑制を呈します。症例の4分の1に大頭症が認められます。
さらに、心臓欠陥、性器の構造異常、顔面、脊椎の変形、足、眼症状、歯や髪の構造および成長の異常など、他の臓器の病理がよく見られます。
特発性低メラノーシス
低メラニン症の発症は、メラノサイトの欠如、完全なメラノソームの形成とその移動の失敗によるメラニン合成段階の中断に基づいています。
メラノサイトは外胚葉性間葉から発生します。その分化は4段階に分かれます。第一段階は神経堤におけるメラノサイト前駆細胞の出現、第二段階は真皮の厚みにおけるメラノサイトが表皮基底膜に向かって移動することです。次に、表皮内でのメラノサイトの動きを観察し、最後に突起(樹状突起)形成段階を経て、細胞が表皮内で所定の位置を占めます。
特発性低色素症は、記載されている段階のいずれかで機能低下が起こると発症し、その結果、メラノサイトが通常とは異なる場所に位置することがあり、そのため色素合成が行われないため、皮膚の特定の領域が「無色」のままになります。
乳児期から加齢とともに発症する可能性があり、さらに紫外線にさらされると病状が進行する可能性があります。
この疾患の主な原因を特定することは非常に困難です。なぜなら、ほぼ100%の症例で遺伝的欠陥が原因だからです。特発性滴状低色素症は、出生直後または思春期に発症することがあります。多くの場合、病状は周期的な再発を伴う慢性の経過を辿ります。
この疾患の臨床症状は、様々な部位(脛、前腕、背中)に直径1cm以下の色素沈着巣が現れることです。これらの部位は互いに独立しており、融合することはありません。
特発性滴状低色素症は、肌の色が薄い女性、特に日光への曝露量が多い地域に住む女性に多く見られます。また、病変が最初に脛に現れ、その後日光の影響を受けて脱色素斑の数が増加します。
原因因子を除去することを目的とした病因療法は存在しないため、病状の症状の強度を軽減するために対症療法が用いられます。
低メラニン症の診断
色素沈着プロセスの障害は様々な形で現れます。病理を確定するためには、目視検査に加えてウッドランプ検査を行う必要があります。ウッドランプ検査は、特に皮膚の色が薄く、病理が明確に現れていない場合によく用いられます。
低色素症の診断は、暗い部屋でランプを照らし、低色素性病変の境界を明確に特定することに基づいています。これにより、病変の領域を特定し、確認することが可能になります。
伊藤型低メラノーシスの診断には、脳のコンピューター断層撮影スキャンも含まれ、第三脳室と側脳室の拡大、脳物質間の境界のぼやけ、前頭葉の萎縮が明らかになります。
組織学的検査では、色素減少部位のメラノサイト数が不十分であることが明らかになります。さらに、伊藤母斑性黒色腫では、血管性母斑、ココア斑、オット母斑、蒙古斑などの他の特徴が病変に認められる場合があります。
どのように調べる?
連絡先
低メラニン症の治療
この病理学的過程は遺伝子レベルでの伝播を特徴とするため、病因論的な治療法はまだ存在しません。対症療法が用いられ、その主な目的は病理の一般化を阻止し、臨床症状を軽減することです。
低メラニン症の治療には、病変内に投与されるコルチコステロイドが使用されます。さらに、様々な研究により、局所レチノイド、ピメクロリムス(エリデル)、および患部への冷凍マッサージの有効性が確認されています。
低メラニン症は、色素細胞によるメラニン生成を活性化する光線療法でも治療可能です。さらに、メラニン補充療法も推奨されます。メラニン補充療法は、メラノサイトを刺激して色素を合成することを目的としています。
バイオレゾナンス療法は、神経系の正常な機能を回復し、体の免疫力のレベルを高めることを目的としています。
このタイプの病状には伝統的な治療も可能ですが、それを行う前に必ず医師に相談してください。
低メラニン症の予防
低メラニン症は遺伝性の疾患であるため、特別な予防法はありません。しかし、低メラニン症の発症や再発のリスクを軽減する方法はあります。
このプロセスの一般化と進行の主な誘因は、過剰な日射量であると考えられています。したがって、日射量がメラニン減少症だけでなく、がん発症の可能性にも及ぼす悪影響について、人々に周知させる必要があります。
低メラニン症の予防には、特に11時から16時の間、保護されていない肌を直射日光にさらさないようにし、暑い時期には日焼け止め化粧品を使用することです。紫外線は周囲の物体や地面から反射し、雲や衣服を透過するからです。そのため、日中は絶対に必要な場合を除き、屋外にいることはあまりお勧めできません。これは、日焼けサロンで日焼けを楽しむ人にも当てはまります。肌を保護するためには、専用のクリーム、帽子、低メラニン症の箇所を覆う衣服を使用する必要があります。
低メラノーシスの予後
白斑の形をした色素沈着低下領域自体は健康に害を及ぼすものではありませんが、最初の臨床症状が現れた場合は、専門医に相談して詳細な診断と治療を受けてください。病変の早期発見が早ければ早いほど、進行を止め、再発を防ぐ可能性が高まります。
低メラニン症の予後は良好ですが、過剰な日光曝露はメラノソームと色素の数の減少に寄与するため、健康な組織に広がる可能性があります。
日光の影響下で発がん性プロセスが進行する可能性について警告しないわけにはいきません。これは、遺伝子発現の乱れによる細胞の悪性変性によるものです。さらに、すべての人には母斑があり、これも日光の影響を受けて変化する可能性があります。
したがって、低メラニン症はひどい病状ではありませんが、慢性の経過中に発生および再発を防ぐためには、特別なアプローチと特定の対策の順守が必要です。



 [
[