最近、小児の徐脈といった現象をよく耳にします。これは心拍が遅くなる症状で、心拍数の増加と同じくらい危険な病態です。
心拍数が低下する傾向は、生来受動的で、反応が遅く、粘液質の子供に見られます。体重が少ない、身体の発達が不十分、あるいは何らかの心臓疾患のある子供では、心臓の動きが遅くなる傾向があります。免疫力が低下している子供や病気にかかりやすい子供も、心拍数が低下することがあります。一部の薬物療法や理学療法も同様の作用を示すことがあります。免疫不全や免疫疾患のある患者も、心拍数が低下する傾向があります。
小児の徐脈は危険ですか?
治療せずに放置すると、心拍数が低下し、血管を通る血流速度が低下するため、危険な状態になる可能性があります。これに伴って代謝プロセスも低下します。特に、臓器や組織は適切な栄養と必要な量の酸素を得られなくなります。また、代謝産物を体外に排出するプロセスも阻害されます。過剰な二酸化炭素が細胞や組織に蓄積し、細胞内の主要な化学・生化学プロセスに支障をきたします。
二酸化炭素が細胞内に過剰に蓄積すると、低酸素症(酸素不足)と高炭酸ガス血症(それに伴う二酸化炭素濃度の上昇)が発生します。これは、血液、免疫系、呼吸器系、心血管系の基本機能に悪影響を及ぼします。脳、神経系、筋肉の活動にも支障をきたします。中毒症状や代謝障害の兆候が数多く現れることがあります。
原因 小児の徐脈
原因は様々です。心血管系、その他の器官系の構造的・機能的障害、そして過剰な体重、未熟児、代謝異常、ホルモン系の変化、生化学的周期といった解剖学的・生理学的特徴などが挙げられます。特にプロのアスリートにおいては、トレーニング量の減少と過度の身体活動の両方が原因となることもあります。
 [ 4 ]
[ 4 ]
危険因子
リスクグループには、主に心血管系の機能異常の家族歴を持つ子どもが含まれます。これには、心臓、循環器系の様々な病状、祖父母や両親の不整脈、頻脈、徐脈の傾向などが含まれます。また、母親が妊娠中に徐脈を患った子ども、子宮内発育の特定の欠陥や奇形を持つ子ども、異常分娩や難産、未熟児の子どもも含まれます。
リスクグループには、様々な心臓疾患、血管疾患、その他の疾患を抱える年長児も含まれます。アレルギー反応の発症リスクが高い、神経精神疾患を患っている、あるいは頻繁にストレスを受けている子供も、重大なリスクにさらされています。特に内分泌腺と外分泌腺の機能に障害がある場合、青年期のリスクはさらに高まります。
病因
病因は心筋の正常な機能の障害にあります。これにより心拍リズムが遅くなります。心拍リズムに関しては、心筋の収縮頻度が低下し、その結果、心室から大動脈へ血液が送り出される頻度が減少します。その結果、内臓への酸素と栄養素の供給量が大幅に減少します。また、代謝の副産物である二酸化炭素が組織や細胞から排出される速度も大幅に低下します。その根本原因は、心筋の自動性、収縮力の低下、心臓自体の栄養機能の低下、そして冠動脈の正常な機能の障害です。
 [ 7 ]
[ 7 ]
症状 小児の徐脈
主な症状は、心拍数が年齢基準値を下回る、心拍数の低下です。同時に、心拍数の低下は規則的かつ安定している必要があります。客観的な検査や脈拍・血圧測定でのみ、このような状態が発見される場合もあります。しかし、本人は病理学的変化を感じていません。
しかし、子供が無気力になり、無関心になる場合もあります。反応が鈍くなり、体力が低下します。脱力感を感じ、活力が低下したように見えます。また、このような子供は活動性が低く、すぐに疲れ、強い負荷はもちろん、中程度の負荷さえも耐えられないことも注目すべき点です。時には、このような子供はほとんど常に眠っていたがり、朝起きるのが難しく、夕方になるとすぐにスイッチが切れ、体力不足、集中力の低下、思考力の低下、反応の鈍化といった症状が現れることもあります。
徐脈の前兆となる可能性のある最も初期の兆候は、無気力、活力の低下、そして活動量の不足です。子供はほとんど楽しく過ごせなくなり、悲しくなり、座っていることが多くなり、時には横になることさえあります。活発な遊びを無視し、ほとんど動かず、涙もろくなります。
1歳から12歳までの小児の徐脈
心拍の遅延は様々な原因で起こります。まず、心臓の機能的・構造的特徴、つまり心臓の未発達、未熟さ、そして体内の代謝プロセスの全般的な混乱、ビタミン不足、不適切な栄養摂取などが原因として挙げられます。また、栄養素、ビタミン、微量元素、多量元素の不足によっても心拍が遅くなることがあります。様々な疾患(精神疾患、身体疾患)、特に真菌による感染症の存在、遺伝的素因による心臓活動の障害、外部からの不利な要因への曝露など、これらすべてが徐脈の原因となります。
さらに、この年齢の小児における徐脈は、何らかの疾患の反応である可能性があります。心拍数は、風邪や感染症を背景に低下することが多く、ウイルス性疾患や扁桃炎の合併症である可能性もあります。また、ヘルペスウイルス、サイトメガロウイルス、クラミジア、リケッチアが体内に残存していることが原因の場合もあります。体の過敏性亢進の結果である可能性もあれば、寄生虫感染症の存在を示す兆候である可能性もあります。
 [ 11 ]
[ 11 ]
スポーツ選手の子供の徐脈
これは、心筋が負荷の増加に適応するという事実からよく指摘されます。これは多くの場合、マイナスの反応ではありません。心臓の過労や過度の摩耗を防ぎ、心筋が過剰な栄養分と酸素を消費する心臓の活動亢進や過度な運動を防ぐからです。
1歳未満の小児の徐脈
生後1年目の乳幼児における徐脈は、心筋の発達不全、循環器系の未熟さ、過度の負荷への曝露の兆候であることが最も多く見られます。また、急激な体重増加や成長も原因となる可能性があり、これらは身体への負荷の増加と適応プロセスの阻害を伴います。同時に、元気な子どももいれば、衰弱感や筋力低下を感じる子どももいます。
この症状は多くの場合機能的であること、つまり構造変化ではなく機能不全のみによって引き起こされることに注意してください。多くの場合、この症状は一時的なもので、原因が除去されると正常化します。心機能を正常化し、心筋の成熟とストレスへの適応を促進する薬剤があります。しかし、これらの薬剤は必ず医師の診察を受けた上で処方されるべきです。自己治療は非常に危険です。
未熟児の徐脈
未熟児は、予定日より早く生まれ、子宮内での発育と成熟がまだ進行中であるため、危険です。臓器は母体外で正常に機能する準備がまだ整っておらず、環境の悪影響、過度で時には極度の負荷を受けます。心臓はまだ活動に完全に適応していません。心筋は未熟で、循環器系、心室もまだ完全には発達していません。これらすべてが機能障害の発症や、心臓の働きの低下につながります。未熟児は、心肺蘇生、継続的な医療監視、過度の負荷を軽減し、心筋の適切な適応を促進し、心臓の活動を正常化する薬剤の服用が必要になる場合があります。
 [ 17 ], [ 18 ], [ 19 ], [ 20 ], [ 21 ], [ 22 ], [ 23 ]
[ 17 ], [ 18 ], [ 19 ], [ 20 ], [ 21 ], [ 22 ], [ 23 ]
青年期の徐脈
思春期の徐脈の正確な原因を特定することは困難です。主な原因は加齢に伴う変化、身体の反応性の低下、興奮性の増加、神経精神的過度の緊張、ストレス、ホルモンレベルの変化、身体全体の構造変化、そしてBMI(身長と体重の関係)の異常です。これは身体の急速な成長と体重増加の遅れによるものです。これらが主な原因です。
主な理由に加えて、10代の若者には、蚊に刺されたり、寄生虫やその他の侵襲性の病状など、身体の敏感さが増すなど、独自の特定の理由もあります。
徐脈は、薬や食品の摂取に対する反応として現れることもあります。腎臓、膵臓、肝臓の病気、そして一部の感染症も徐脈の原因となることがあります。肥満傾向のある小児に多く見られます。また、低体温や過度の暑さ、仕事量の増加、ストレス、疲労に対する反応として現れることも少なくありません。
ステージ
通常、徐脈の発症は3段階で進行します。第一段階では、機能障害であり、重大な障害や不快感を引き起こすことはなく、子供の日常生活に支障をきたすことはありません。
第二段階では、息切れと心拍数の顕著な低下が伴います。子どもは脱力感を覚え、重い荷物を運ぶのが困難になり、すぐに疲労を感じます。
第3段階では、通常、通常の負荷に対する感受性の増大、疲労、無気力といった症状が現れます。心臓病、意識喪失、心疾患、代謝機能の低下、低酸素症、高炭酸ガス血症といった重篤な病態が発現する場合もあります。
小児の軽度徐脈
これは最も単純な形態であり、病状の進行段階の第一段階です。機能障害のみを伴い、心臓の構造には影響を与えません。特別な刺激薬やサプリメント、そして適応型運動療法を行うことで容易に改善できます。この形態は、小児本人が自覚症状を感じない場合もあります。多くの場合、脈拍数と心拍数を具体的に測定することで、診断段階で初めて発見されます。
小児における中等度の徐脈
中等度の徐脈では、すでに心拍数の低下が感じられます。子どもは無気力で衰弱し、無関心になり、ほとんど遊ばなくなり、座ったり横になったりしたいという欲求が強くなり、活動を最小限に抑えます。通常、これは可逆的な症状であり、特別な薬剤の助けを借りて簡単にコントロールできます。
小児における重度の徐脈
これは徐脈が顕著になり、生活の質を著しく低下させる形態です。子供は無気力、無関心、眠気、そして筋力の低下を呈します。また、心拍数の低下も認められ、脈を数える時だけでなく、日常生活や歩行時にも感じられます。病態の主因は、循環器系が新しい環境やストレスの影響に適応することです。酸素不足、体外からの毒素や代謝物の除去プロセスの阻害を伴うことで、症状は悪化します。注目すべきは、これらすべてが、体の防御力の低下、免疫防御機構の低下、そしてホルモンの変化を背景に発生するということです。
これは、心筋の収縮活動が急激に低下し、心拍数の低下と脈拍数の急激な低下を伴います。同時に、お子様の健康状態は急激に悪化し、体力の低下、激しいめまい、吐き気、目の周りのくま、目の前のハエなどの症状が現れることがあります。意識喪失もよく起こります。緊急治療が必要であり、入院も必須です。
フォーム
徐脈は、分類の基準となる要因によって多種多様です。年齢要因に基づいて分類する場合、新生児徐脈、1歳未満の小児徐脈、青年徐脈を区別します。機能状態に基づいて分類する場合、未熟児徐脈、就学適応期徐脈(初めて学校に通い、ストレスを経験する6~7歳の小児に発生する)、そして身体へのストレス増加、適応プロセス、ホルモン変化、加齢に伴う変化に関連する青年期徐脈を区別します。
小児の洞性徐脈
これは徐脈を指し、心臓の洞調律の乱れを伴い、心電図上で非常に明瞭に観察されます。洞性徐脈は、心臓の伝導障害と心房内の刺激伝達の遮断によって引き起こされます。主な病変は心房に原因があると考えられます。通常は薬物療法や特別なサプリメントで正常化します。
 [ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ]
[ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ]
小児における徐脈を伴う不整脈
脈拍と心拍数の低下だけでなく、リズムの乱れも伴う状態です。この場合、不整脈として識別できる機能不全が発生します。最初は心拍が速くなり、その後やや遅くなります。心拍全体の速度低下を背景に、心拍間隔の不整も発生することがあります。余分な心拍が現れたり、個々の心拍が欠落したりすることもあります。
診断 小児の徐脈
診断の基本は、疾患の発症の根底にある病因および病態形成因子の特定です。正しい診断を下し、それに基づいて今後の治療法を選択することが重要です。正しい診断を下すには、心臓専門医に相談し、診察を受け、必要に応じて適切な臨床検査や機器検査を処方してもらう必要があります。
主な方法は診察であり、医師は心音を聴診し、喘鳴、ヒューヒューという音、雑音の有無を聞き、心拍のリズム、強さ、心拍の強度、心臓の鈍麻領域を特定します。これにより、早期の診察段階で病理の有無を推定し、予備診断を下し、診断を確定するための更なる検査方法を選択することができます。
 [ 38 ], [ 39 ], [ 40 ], [ 41 ], [ 42 ], [ 43 ]
[ 38 ], [ 39 ], [ 40 ], [ 41 ], [ 42 ], [ 43 ]
テスト
臨床検査は、あらゆる診断において日常的に実施されます。血液は体の主要な液体媒体であるため、体内で起こるあらゆる変化はその組成に反映されます。もちろん、心血管系は体全体に血液を送る役割を担っているため、血液検査は心臓の働きを調べる上で重要な段階です。心臓の働きの強さは、血液の組成、濃度、粘稠度、粘度に大きく左右されます。
血小板は、血液凝固機能、粘度、そして基本的な性質を決定する赤血球です。出血を止める役割を担っています。血小板が不足すると、出血が疑われることがあります。血液はより流動的になり、血圧の低下や心拍数の増加につながることもあります。血小板が過剰になると、血栓症になりやすい状態を示します。血液は濃くなります。血液粘度が上昇すると、心臓への負担が増加し、心拍リズムが低下し、血圧が上昇します。
白血球数の増加は炎症プロセスの進行を示唆する可能性があります。白血球数の減少は、貧血、白血病、腫瘍プロセス、免疫不全、骨髄の活動不足または未熟さを示唆する可能性があります。
好中球は貪食免疫系の一部であり、粘膜の正常な状態を維持します。好中球数の増加は炎症を示唆し、減少は免疫系の緊張、炎症過程の長期化、進行性感染症の存在を示唆し、これらの感染症は既に血液中に検出されています。
リンパ球もまた、免疫システムの状態を示す細胞です。減少は免疫システムの障害、骨髄機能の不全を示唆する可能性があります。増加はウイルス感染、免疫ストレスの存在を示唆する可能性があります。
好酸球と好塩基球の増加は、アレルギー反応、寄生虫感染、または体内の原虫の存在を示唆している可能性があります。好酸球の増加は、輸血、体の慢性感作、妊娠、手術後、臓器移植や組織移植後にも観察されます。これは、体内に異物が存在することに対する反応です。
ESR(赤血球沈降速度)は、体内で炎症および自己免疫プロセスがどの方向で、どの程度の強度で起こっているかを示します。
機器診断
心臓の状態を検査するには、機器を用いた検査が不可欠です。主な方法は、眼圧計を用いて脈拍と血圧を測定することです。まず、眼圧計用の止血帯を腕(上腕静脈、動脈)に巻き付け、血管を圧迫します。次に、チャンバーを膨らませ、心音を聞くためにフォンエンドスコープを血管に当てます。チャンバーを収縮させた後、脈拍と血圧を計測します(計測値はディスプレイに表示されます)。
2つ目の方法は心電図検査で、心拍リズムを記録します。医師はそれを解読し、診断を下します。まれに、徐脈の原因を特定できる心エコー検査、心臓超音波検査、コンピューター画像検査、磁気共鳴画像検査などが用いられることもあります。
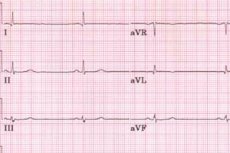
小児の心電図における徐脈
心電図では、上歯間R-R間隔の増加として徐脈が認められ、これはT-P間隔に起因する。また、1分間の心拍数は60回未満と低い。P-Q間隔は正常範囲内、または正常範囲をわずかに超える(最大0.21~0.22秒)。
差動診断
徐脈の徴候を、類似の徴候を示す他の疾患の徴候と鑑別することを目的としています。この目的のために、主に心電図検査、心エコー検査、電気生理学的検査、およびいくつかの機能検査が用いられます。病態の臨床像が考慮されます。
処理 小児の徐脈
小児の徐脈の治療方法については、この記事で詳しく解説しています。
防止
最適な身体活動を維持し、仕事と休息のバランスを取り、過労、神経質・精神的緊張、ストレスを避けることが重要です。お子様にとって好ましい心理的環境を整え、好ましくない社会的・精神的要因の影響を排除することが重要です。お子様は心臓専門医に登録し、適切な時期に予防検査を受け、必要な治療を受けるべきです。適切な体重を維持し、悪い習慣を避けることが重要です。塩辛いもの、燻製、辛いものは食事から除外し、塩分の摂取量は最小限に抑え、1日2~3グラム以下に抑えましょう。
トマト、ジャガイモ、オレンジなど、カリウムを多く含む食品の摂取量を増やすことも重要です。カリウムは心筋の正常な機能を維持します。ビタミンやミネラル複合体を定期的に摂取することが重要です。脂肪や脂質を多く含んだ食品は避け、炭水化物を多く含む食品を優先してください。
予測
医師の指示に従い、薬を服用し、適切な運動レベルを維持し、必要な予防措置をすべて講じれば、小児の徐脈は確実に治ります。指示に従わず、健康管理に無責任な行動をとった場合、予期せぬ結果が生じ、命に関わることもあります。
Использованная литература


