X線治療
最後に見直したもの: 29.06.2025
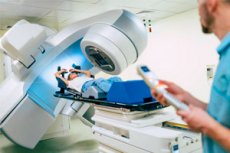
放射線療法は、がんやその他の特定の疾患を含む様々な疾患を治療するために、X線やその他の電離放射線を用いる治療法です。この方法は放射線療法または放射線療法とも呼ばれます。
放射線治療の基本原則は次のとおりです。
- 電離:X線やその他の電離放射線は、体組織内の原子や分子から電子を引き剥がすのに十分なエネルギーを持っています。これにより、細胞内のDNAに損傷が生じ、細胞死につながる可能性があります。
- 局所診断:X線検査は通常、病変が存在する特定の部位に可能な限り焦点を当てます。これにより、周囲の健康な組織へのダメージを最小限に抑えます。
- 分割照射:放射線治療は通常、一定期間内に複数回に分けて行われます。これにより、治療の合間に健康な組織が回復し、治療効果が向上します。
放射線療法は、以下を含むさまざまな癌の治療に使用できます。
- 乳癌
- 前立腺がん
- 肺癌
- 子宮頸がん
- 胃癌
- 頭頸部がん
- 皮膚がん
- その他のがん
また、皮膚疾患、関節炎、その他の症状など、腫瘍以外の特定の疾患の治療にも使用できます。
X線療法は専門医療施設で実施され、通常は腫瘍学および放射線学の専門医の監督下で、綿密な計画とモニタリングが必要です。X線療法には副作用が生じる可能性があることを念頭に置くことが重要であり、その実施は患者にとってのベネフィットとリスクを考慮し、常に個別に決定されます。[ 1 ]
手順の表示
放射線療法の適応症には以下のものがあります。
- がん: X 線療法は、乳がん、肺がん、胃がん、前立腺がん、子宮頸がんなど、さまざまな種類のがんの治療に使用されます。
- 悪性腫瘍: この技術は、皮膚(黒色腫など)、頭頸部、軟部組織、骨など、体のさまざまな部分の悪性腫瘍の治療に使用できます。
- 神経内分泌腫瘍:カルチノイド腫瘍などの神経内分泌腫瘍の治療には、X 線療法を使用できます。
- リンパ腫: 放射線療法は、さまざまな種類のリンパ腫の患者に対する包括的な治療の一環として行うことができます。
- 肉腫: 軟部組織または骨の悪性腫瘍である肉腫も放射線療法で治療されることがあります。
- 転移: がんが他の臓器や組織に転移している場合は、転移を抑制および治療するために放射線療法が使用されることがあります。
X線治療の適応は、個々の臨床症例、病気の進行度、そして医師が立てた治療計画によって異なります。ご自身の症例に最適な治療法を決定するために、医療専門家に相談することが重要です。[ 2 ]
X線療法は、関節、踵骨棘、基底核腫など、様々な症状や疾患の治療に用いられます。これらの症例に対するX線療法について、以下に簡単に説明します。
- 関節X線療法:X線療法は、関節炎や変形性関節症などの炎症性および変性性関節疾患の治療に用いられます。X線ビームを患部の関節に照射することで、炎症と痛みを軽減します。この治療法は病気の進行を遅らせ、症状を緩和するのに役立ちますが、周囲の組織を損傷するリスクがあるため、その使用には制限があります。
- 膝X線療法:X線療法は、関節炎やその他の疾患によって引き起こされる膝関節の痛みの治療に使用できます。X線ビームを膝関節に照射することで、炎症や痛みを軽減できます。
- 肩のX線療法:X線療法は、関節炎などの肩関節の炎症性疾患に使用できます。肩周辺の痛みや炎症を軽減するのに役立ちます。
- 踵骨棘の放射線療法:踵骨棘は、踵骨に骨組織が増殖したもので、踵の痛みを引き起こすことがあります。X線療法は、踵骨棘部の痛みや炎症を軽減する治療法の一つです。
- 基底細胞腫のX線療法:基底細胞腫は、顔面を含む体の様々な部位に発生する悪性皮膚腫瘍の一種です。X線療法は、基底細胞腫の治療において、がん細胞を破壊し、増殖を阻止するために用いられます。
- 下唇のX線療法:X線療法は、口唇がんなどの悪性腫瘍の治療に用いられます。この場合の放射線療法の目的は、腫瘍を破壊または縮小し、その増殖を防ぐことです。腫瘍の特性や患者の状態に応じて、様々な種類の放射線療法が用いられる場合があります。
- 血管腫に対するX線療法:血管腫は、皮膚や臓器内に発生する血管腫です。X線療法は、特に出血や周囲組織への圧迫などの問題を引き起こす可能性のある血管腫の治療法の一つとなります。
- 脊椎X線療法:脊椎X線療法は、脊椎がんやがんの転移など、脊椎の特定の腫瘍や疾患の治療に用いられることがあります。この場合の放射線療法の目的は、腫瘍を縮小または破壊し、症状を緩和することです。
- 骨髄炎に対するX線療法:骨髄炎は、骨と脳の感染性炎症性疾患です。X線療法は、抗生物質や手術などの他の治療法と組み合わせて骨髄炎と闘うことができます。放射線療法は、細菌を殺し、炎症を和らげるのに役立ちます。
X線療法には副作用やリスクが伴う可能性があるため、経験豊富な医療専門家の監督下で実施する必要があることにご注意ください。治療計画と投与量は、個々の疾患や臨床的特徴によって異なります。したがって、ご自身の症例におけるX線療法の適応について、詳しくは医師にご相談ください。
準備
X線治療の準備は、治療対象となるがんの種類や部位、そして個々の患者によって異なります。しかし、通常は以下の手順で行われます。
- 腫瘍専門医との相談:X線治療を開始する前に、腫瘍専門医との相談が必要です。医師はあなたの医療データを分析し、がんの進行度を判定し、X線治療があなたの症例に適しているかどうかを判断します。
- 治療計画の準備: 担当医と専門家チームが、腫瘍の大きさ、形状、位置、および患者の健康状態を考慮した個別の X 線治療計画を作成します。
- X線検査とCTスキャン:腫瘍の位置を正確に特定し、治療計画を立てるために、X線検査、CTスキャン、またはMRI検査が必要になる場合があります。これらの検査は、医師ががんや周囲の組織をより正確に視覚化するのに役立ちます。
- 食事:腫瘍の位置によっては、治療開始前に特定の食事に関するアドバイスが必要となる場合があります。例えば、放射線療法が腹部に行われる場合、特定の食品を一時的に食事から除外するよう指示されることがあります。
- 特定の薬剤やサプリメントの摂取を避ける: 医師は、抗凝固剤などの放射線療法の結果に影響を及ぼす可能性のある特定の薬剤やサプリメントの使用を一時的に中止するように指示することがあります。
- 正確な位置決めのためのマーキング: 場合によっては、各治療セッション中に正確な位置決めを確保するために皮膚にマーキングが付けられることがあります。
- 心の準備:放射線治療は精神的にも肉体的にも負担が大きい場合があります。心理的なサポートとカウンセリングは、ストレスや不安に対処するのに役立ちます。
- 医師の指示の遵守:医師の指示を厳守し、治療計画に従うことが重要です。これには、予定通りにX線治療セッションを受けること、食事療法と服薬中止に関する指示をすべて守ることが含まれます。
担当医と医療チームは、X線治療の準備と実施に必要なすべての手順を詳しく説明します。治療に備え、治療を可能な限り効果的かつ安全に受けるために、ご質問やご不安な点はすべて医師と医療チームにご相談ください。
技術 放射線治療
X 線治療の技術には、次の基本的な手順が含まれます。
治療計画:
- 診断:患者はまず、腫瘍または罹患組織の大きさと広がりを判断するための診断検査を受けます。これには、コンピュータ断層撮影(CT)、磁気共鳴画像(MRI)、その他の教育的診断技術が含まれる場合があります。
- 標的領域の決定: 放射線科医と腫瘍専門医は、照射する腫瘍と組織の正確な位置を決定します。
治療計画の作成:
- 線量の開発: 専門家は、周囲の健康な組織への影響を最小限に抑えながら腫瘍を破壊または縮小するために必要な放射線量を決定します。
- 軌道計算: 腫瘍のサイズと位置を考慮して、治療中に使用されるビームの最適な軌道を決定します。
X線治療の実施:
- 患者は、通常はリニアガスペダル式の治療機械のテーブルの上に横たわる。
- 専門家は、マスク、枕、特殊なスカートなどの特殊な固定器具を使用して、患者が正確に位置付けられていることを確認します。
- リニアアクセルペダルは、治療計画で指定された標的部位にX線を照射します。X線は皮膚を通過し、標的部位に照射されます。
- 治療はわずか数分間続き、治療計画に応じて数週間または数か月間毎日行われます。
監視と制御:
- 治療中、患者は常に医師の監視下に置かれます。リアルタイム画像診断(例:X線透視)などの制御手段を用いて、放射線が正確に標的に照射されていることを確認します。
- 治療は、腫瘍の反応とサイズの変化に応じて必要に応じて調整されます。
成果評価:
- 治療が完了した後、腫瘍のサイズが縮小したか、がん細胞が破壊されたかを判断するために、診断テストを繰り返すなどして治療の有効性が評価されます。
X線治療は厳格な医療監督下で行われ、被ばく線量を最小限に抑え、周囲組織への曝露を最小限に抑えます。これにより、副作用を最小限に抑えながら治療効果を最大限に高めることができます。[ 3 ]
放射線のパラメータと特性、および放射線源から患者までの距離に応じて、X 線療法にはいくつかの種類があります。
- 表層X線治療(表層X線治療):この技術では、X線ビームを用いて、基底細胞腫や皮膚がんなどの表層腫瘍や皮膚疾患を治療します。X線源は体表面に近い位置にあります。
- 近距離X線治療(オルソボルテージX線治療):この技術では、中程度のエネルギーを持つX線を用いて、皮膚のやや深部にある腫瘍を治療します。X線源は患者から少し離れた場所に設置されます。
- 遠隔X線治療(テレセラピー):遠隔X線治療では、放射線源を患者からかなり離れた場所に設置し、X線ビームを患者の外側から腫瘍に照射します。これは最も一般的な放射線治療であり、様々な種類の腫瘍の治療に用いられます。
- 長焦点X線治療(メガボルトX線治療):この方法では高エネルギー(メガボルト)X線ビームを使用し、組織の深部まで到達できるため、深部腫瘍の治療に効果的です。[ 4 ]
- 深部 X 線治療 (深部 X 線治療): この技術は、軟部組織層の深部など、臓器の深部に位置する特定の種類の癌を治療するために開発されました。
- オルトボルテージ X 線治療 (キロボルテージ X 線治療): これは、より低エネルギー (キロボルテージ) の X 線を使用する短距離 X 線治療の一種です。
X線治療の種類
X 線療法の主な種類は次のとおりです。
- 体外照射療法:最も一般的な放射線治療法です。体外から放射線を照射する装置(放射線治療装置)を患者の体の特定の部位に照射し、腫瘍に放射線を照射します。この治療法は様々ながんに用いられ、根治的治療と緩和治療の両方の目的に使用できます。
- 内部放射線療法(密封小線源治療):この方法では、放射線源を腫瘍の内部または腫瘍の近傍に直接配置します。これにより、周囲の組織への影響を最小限に抑えながら、標的部位に高線量の放射線療法を照射することができます。密封小線源治療は、例えば前立腺がんや子宮頸がんの治療に用いられます。
- トモセラピー:X線とコンピュータ断層撮影(CT)を組み合わせた最新の外部放射線治療です。トモセラピーは、腫瘍へのより正確な照射を可能にしながら、健常組織への影響を最小限に抑えます。
- 強度変調放射線治療 (IMRT): IMRT は、放射線ビームの強度と方向を変えられるように調整される外部放射線治療の高度な形式であり、隣接する臓器や組織への影響を最小限に抑えながら、より正確な放射線治療線量の形状と腫瘍の照射を可能にします。
- 定位放射線手術(SRS)と定位放射線治療(SRT):これらの技術は、脳や他の臓器の内部または近傍にある小さな腫瘍や転移を治療するために設計されています。これらの技術により、1回または複数回の照射で、非常に狭い領域に高線量の放射線を正確に照射することができます。
X 線治療法の選択は、腫瘍の種類、位置、病気の進行度、患者の全身状態などの要因によって異なります。
手順の禁忌
他の医療処置と同様に、放射線療法にも禁忌があります。禁忌は患者の状態や放射線療法の目的によって異なります。以下に、放射線療法の一般的な禁忌をいくつか挙げます。
- 妊娠:放射線治療は胎児の発育に悪影響を与える可能性があるため、通常は妊婦には施行されません。緊急に治療が必要な場合は、患者様と専門医がリスクとベネフィットについて詳細に話し合う必要があります。
- 心血管疾患: 重度の心臓および血管疾患を患っている患者の場合、X 線治療によって心臓への負担が増加する可能性があるため、治療に制限がある場合があります。
- 免疫不全状態: HIV 感染者や免疫抑制剤を服用している患者など、免疫力が低下している患者は、放射線療法の副作用の影響を受けやすい可能性があります。
- 重度の全身衰弱または疲労: 体力が極端に弱い患者は、X 線療法に耐えられず、症状を悪化させる可能性があります。
- 以前の放射線療法: 過去に放射線療法を受けたことのある患者の場合、同じ部位への繰り返しの放射線療法に制限がある場合があります。
- 特別な病状: 治療する部位に活動性感染症や重度の炎症があるなど、特定の病状を持つ患者にも禁忌となる場合があります。
これらは禁忌の一般的な例にすぎず、患者を評価し、放射線治療の適切性と安全性について判断する腫瘍専門医または放射線科医が各症例を個別に検討する必要があります。
処置後の結果
X線治療後の症状は、放射線量、照射範囲、腫瘍の種類、患者の状態など、さまざまな要因によって異なります。ほとんどの場合、一時的な影響と長期的な影響の両方が現れると考えられます。そのいくつかを以下に示します。
一時的な副作用:
- 疲労と衰弱。
- 照射された部位の皮膚の赤みや炎症。
- 局所的な痛みや不快感。
- 味覚や食欲の変化。
- 照射された部位の毛髪の喪失(脱毛症)。
- 感染リスクの増加:放射線療法は骨髄機能を抑制し、免疫システムを弱めるため、感染リスクが高まります。
- 血管や組織の損傷: 場合によっては、X 線療法によって周囲の血管や組織が損傷し、出血や痛みを伴う症状が生じることがあります。
- 長期的な影響:
- 照射部位における二次腫瘍の発生。
- 将来的に慢性疾患を発症するリスク。
- 皮膚の変化(傷跡や色素沈着など)。
X線治療の副作用のほとんどは一時的なもので、治療終了後に軽減されることに留意することが重要です。二次腫瘍の発生リスクなどの長期的な影響は、数年後に現れる可能性があり、医師による長期的な経過観察が必要になります。
患者様一人ひとりに違いがあり、X線治療の効果も異なります。医師は治療計画を立て、治療後のケアをアドバイスする際に、起こりうるリスクや副作用を注意深くモニタリングし、注意喚起を行います。患者様は、治療に備え、必要に応じて必要なサポートと治療を受けられるよう、あらゆる可能性のある結果と問題について医療専門家と詳細に話し合う必要があります。
処置後の合併症
放射線療法(放射線治療)は様々な合併症を引き起こす可能性があり、その性質は腫瘍の種類、位置、放射線治療の線量、そして個々の患者様の状況など、多くの要因によって異なります。合併症は一時的なものもあれば、長期にわたるものもあります。以下に、起こりうる合併症をいくつか挙げます。
- 皮膚の発赤と炎症:X線治療が皮膚の表面に近い部位に照射された場合、患者は皮膚の発赤、乾燥、かゆみ、さらには灼熱感を感じることがあります。これらの症状は通常一時的なもので、治療が終了すると消失します。
- 疲労と脱力:放射線療法は、特に治療中に疲労と脱力を引き起こす可能性があります。これは、健康な組織や免疫系への影響によるものと考えられます。
- 脱毛: 頭皮領域に X 線療法を行うと、照射された領域で一時的または永久的な脱毛が起こる可能性があります。
- 消化器系の変化: 胃の領域への X 線療法は、消化器系の問題、吐き気、嘔吐、下痢、または食欲の変化を引き起こす可能性があります。
- 泌尿器合併症: 骨盤領域への放射線療法は、泌尿生殖器系の機能に影響を与え、泌尿器症状を引き起こす可能性があります。
- 呼吸障害: 胸骨領域への X 線療法は、特に肺を対象とする場合、呼吸障害を引き起こす可能性があります。
- 皮膚感染症: まれに、放射線療法により放射線照射部位の皮膚感染症のリスクが増加する場合があります。
- 長期合併症: 放射線誘発腫瘍 (放射線治療によって生じる二次腫瘍) や組織および臓器の長期的変化など、X 線治療の完了後数年経ってから合併症が発生する場合があります。
治療医は、起こりうる合併症について詳細な情報を提供し、個々の症例について X 線療法のリスクと利点を評価する必要があることに注意することが重要です。
処置後のケア
X線治療後は、安全な回復と副作用の最小化のために、医療専門家の指示に従うことが重要です。X線治療後のケアに関する一般的なガイドラインを以下に示します。
- 観察下に置かれてください: X 線治療セッションのたびに、状態を監視し、治療に対する反応を評価するために、一定期間医師の監視下に置かれる場合があります。
- 照射部位への不必要な圧力を避ける:照射部位への不必要な圧力、摩擦、こすりつけを避けることが重要です。これにより、皮膚への刺激や損傷を防ぐことができます。
- スキンケア:肌に放射線を照射した場合は、低刺激でべたつかないスキンケア製品を使用してください。医師に相談せずに、照射部位に石鹸や化粧品を使用しないでください。
- 日光を避ける:紫外線を浴びた肌は日光に対してより敏感になることがあります。そのため、直射日光を避け、外出しなければならない場合はSPF値の高い日焼け止めを使用してください。
- 栄養について考慮する:健康的な食事を維持し、十分な水分を摂取してください。これは組織の修復を助け、治療の副作用を軽減するのに役立ちます。
- 処方薬を服用する: 痛みを和らげたり副作用を管理したりするために薬を処方されている場合は、医師の指示に従って予定通りに服用してください。
- 心の健康を保ちましょう:X線治療は肉体的にも精神的にも負担の大きい処置となる場合があります。心の健康を保ち、大切な人とコミュニケーションを取り、必要に応じて心理学者や心理療法士に相談しましょう。
- 医師の推奨に従ってください: 定期的に医療専門家とコミュニケーションを取り、X 線治療後のケアとモニタリングに関するすべての推奨事項に従うことが重要です。
- 副作用に注意してください:X線治療後に新たな症状や副作用が現れた場合は、医師にご相談ください。副作用によっては特別な治療が必要となる場合があります。
X線治療後のケアは個人差があり、症状や治療計画によって異なります。医療専門家の指示に従い、早期回復と治療効果の最大化を目指しましょう。
放射線治療の研究に関連する権威ある書籍と研究のリスト
- 「放射線療法の原理と実践」 - チャールズ・M・ワシントン著(2020年)
- 「放射線治療計画」 - グニラ・C・ベンテル著(2015年)
- 「臨床放射線腫瘍学」 - レナード・L・ガンダーソン、ジョエル・E・テッパー著(2015年)
- 「がんに対する放射線療法」 - ブライアン・L・アン博士著(年:2021年)
- 「放射線治療物理学」 - ウィリアム・R・ヘンディー著(2004年)
- 「放射線腫瘍学:質問に基づくレビュー」 - ボリスラフ・フリストフ著(2013年)
- 「放射線療法学習ガイド:放射線療法士によるレビュー」 - エイミー・ヒース著(2020年)
- 「放射線療法の治療効果:毒性管理のためのエビデンスに基づくガイド」 - ブリジット・F・クーンツ、ロバート・E・フィッチ、アンジェイ・ニエミエルコ著(2016年)
- 「放射線治療の物理学」 - ファイズ・M・カーン、ジョン・P・ギボンズ著(2014年)
- 「放射線科学と患者ケア入門」 - アーリーン・M・アドラー、リチャード・R・カールトン著(2021年)
- 「画像を通して学ぶ臨床MRの物理学」 - Val M. Runge、Wolfgang Nitz著(2017年)
- 「放射線科医のための放射線生物学」 - エリック・J・ホール、アマト・J・ジャッチャ著(2018年)
文学
- Maria Makarova、「変形性関節症の治療におけるオルソボルテージ放射線療法」、LAP Lambert Academic Publishing、2014 年。
- 放射線診断と治療の基礎。放射線診断と治療に関する国家マニュアル。SK・テルノボイ編、GEOTAR-Media、2013年。


