微小胞子虫
最後に見直したもの: 06.07.2025

微胞子虫は、刺胞子虫綱に属する原生微生物群です。これらは細胞内寄生虫であり、宿主の体外で生存することはできません。約200属に代表される約1,300種が存在します。これは、科学界で既に報告されている微胞子虫の真の多様性のほんの一部に過ぎません。感染の可能性のある多くの宿主において、体内にこれらの寄生虫が存在するかどうかは調査されていません。宿主は、原生動物からヒトまで、ほぼあらゆる動物です。微胞子虫の数と多様性が最も多いのは、甲殻類と昆虫です。
ヒトは、エンセファリトゾーン属、プレイストフォラ属、ノゼマ属、ビタフォルマ属、エンテロシトゾーン属、ミクロスポリジウム属の6属の微胞子虫に感染する可能性があります。このグループの寄生虫の中には、無症候性または一過性の腸管感染症を引き起こす可能性のあるものもありますが、微胞子虫症の感染メカニズムは十分に研究されていません。
微胞子虫は、細胞内寄生への並外れた適応性を示すいくつかの独特な特徴を持っています。その胞子には、微胞子虫特有の細胞小器官である「排出装置」が含まれています。この装置によって、健康な細胞は膜を突き破り、胞子を細胞質に直接放出することで感染します。他の原生生物種には、同様の胞子拡散機構を持つものはありません。
微胞子虫の構造
微胞子虫のゲノムは、核を持つ細胞の中で最も小さい。細胞内にはイントロンはほとんど存在せず、有糸分裂は閉鎖型核内核分裂(proeuromosis)の形で進行する。微胞子虫のリボソームは、無核構造を持つ細胞のリボソームと構造が類似している。細胞にはキネトソーム、リソソーム、あるいは貯蔵栄養素粒子は存在しない。かつては微胞子虫にはミトコンドリアが存在しないと考えられていたが、近年、微胞子虫に小さなミトソームが発見され、ミトコンドリアの性質を示す証拠となった。
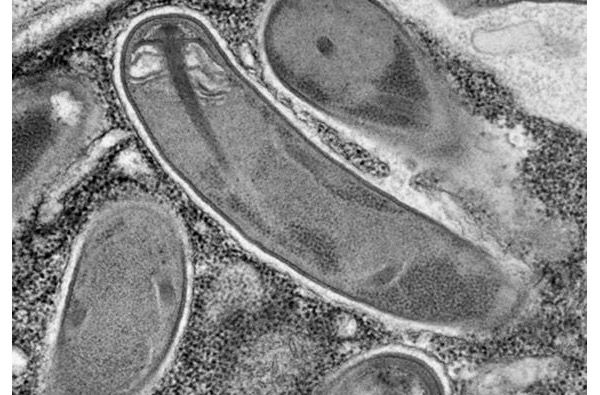
胞子は通常、糖タンパク質の外胞子、キチン質の内胞子、そして細胞質膜という3層の膜で構成されている。排出装置は、後部液胞、アンカーディスク、ポーラロプラスト、そして極性管から構成される。後部液胞は単室または多室構造をとる。液胞には後部小胞が含まれる場合もある。胚が健全な細胞に放出されると、後部小胞は即座に増殖し、胞子を極性管へと押し出す。
ポーラロプラストは通常、一種の「パッケージ」にコンパクトに配置された膜で構成される。
極性体には小胞や管状構造が含まれることがあります。極性体には、極性管を反転させるために必要な圧力を発生させる役割があり、極性管に膜状の構造と、その内部を進む胞子体質を供給します。極性管は、アンカーディスクから螺旋状に伸びる、細長い2枚の膜からなる構造です。微胞子虫では、その外観と発達は大きく異なります。
微胞子虫のライフサイクル
胞子質は、リボソームを含む少量の細胞質に囲まれた単一の核です。核は胞子内にあります。胞子が宿主細胞の内部環境に侵入すると、胞子質は独自の保護膜である細胞質膜を形成しますが、この膜については未だほとんど解明されていません。
その後、胞子質は急速に成長します。この時点で、細胞は最小限の細胞小器官、すなわち後胞子体、リボソーム、滑面小胞体、粗面小胞体を有します。
胞子形成期(スポロント)が始まると、細胞は新たな膜を獲得します。この段階では、核が活発に分裂し、原形質体を形成します。
微胞子虫は、さらにもう一つの殻、すなわち胞子体小胞を形成することができますが、その外観と大きさは種によって大きく異なります。
スポロブラストは、胞子原虫から胞子へと発達する中間段階です。この段階では、すべての膜が活発に発達し、細胞小器官が形成されます。その後、感染細胞は破壊され、生じた胞子は周囲の健康な細胞を攻撃するか、新たな宿主を求めて体外に排出されます。
微胞子虫は多様な生活環を特徴とします。この生活環は、1種類の胞子を形成する1つの宿主(単生)のみを対象としており、既知の種の80%に典型的に見られます。しかし、種によって大きく異なる場合もあり、胞子形成の特徴、各段階における分裂の数と種類が異なります。残りの20%では、生活環が2つ以上の宿主で行われ、構造や機能がそれぞれ異なる胞子が形成されます。
微胞子虫症の臨床像と症状
微胞子虫は非常に一般的です。微胞子虫によって引き起こされる疾患や感染経路はまだ十分に研究されていません。ヒトの細胞内で生存できる微胞子虫は、野生動物や家畜にも影響を与えますが、動物からヒトに感染するかどうかはまだ明らかではありません。免疫力が低下している人は保菌者になる可能性があります。微胞子虫の胞子は水域に存在しますが、汚染された水が原因であると証明された急速な感染拡大の事例は1件もありません。微胞子虫は、宿主の体から糞便、尿、痰とともに体外に排出されます。ヒトからヒトへの感染も考えられますが、正確なデータはありません。腸管微胞子虫症は、口腔から寄生虫が侵入することで発症する可能性が高いと考えられています。ここでは主に、消化管に影響を与えるエンテロシトゾーン・ビエヌシによる感染症についてお話します。
呼吸器系の微胞子虫症は、糞便中にはほとんど存在しない寄生虫によって引き起こされるため、感染経路として最も可能性が高いのは空気中の塵埃です。寄生虫が結膜に直接侵入することで眼に感染します。研究によると、微胞子虫は自身の粘膜のマクロファージや線維芽細胞を攻撃することが示されています。
腸の微胞子虫症は一般的ですが、この病気には多くのバリエーションがあります。胆管、眼、副鼻腔、呼吸器、筋繊維の微胞子虫症、腎臓、肝臓、心臓、神経系を侵す播種性微胞子虫症などがあります。
微胞子虫は感染すると、急性または慢性の下痢を引き起こすことが多い。臓器移植を受け、その結果免疫不全になった人は、微胞子虫症に感染する可能性がより高い。微胞子虫による攻撃が原因でてんかんを発症した症例もある。ノゼマ・オキュララム、ビタフォルマ・コルネア、その他分類されていない微胞子虫による損傷が原因で角膜炎や角膜潰瘍が発生した症例も報告されている。微胞子虫は筋線維の炎症で検出されている。ノゼマ・コノリは播種性微胞子虫症の原因である。免疫不全患者の病因不明の長期下痢症例の4分の1から半分は、微胞子虫と関連している。
通常、寄生虫はリンパ球数が100μl未満の若者を襲いますが、微胞子虫症は重度の免疫不全の小児にも見られます。微胞子虫症によって臓器が侵された小児は、発育が遅れたり、定期的に腹痛や下痢を訴えたりすることがあります。
エンテロシトゾーン・ビエヌシは腸の細胞を攻撃し、炎症を引き起こし、絨毛を損傷しますが、自身の粘膜層を貫通することはほとんどありません。感染は消化管に限られます。一方、エンセファリトゾーン・インテスティナリスは、消化管の外で発生することがよくあります。胆管に入り込み、胆管の炎症と胆嚢の非結石性炎症を引き起こします。HIV感染者では、寄生虫が目、副鼻腔、肺を攻撃し、播種性形態に発展することもあります。角結膜炎は、結膜の発赤、光への曝露による不快感、視力障害、目に異物があるという感覚が特徴です。さらに、微胞子虫は、鼻から粘液と膿の放出を伴う副鼻腔炎の発症を引き起こす可能性があります。寄生虫が下気道に侵入する場合もあります。その後、病気の兆候がない場合でも、肺炎や気管支炎を発症することがあります。免疫不全を伴う場合、播種性微胞子虫症を発症することもあります。感染する臓器は、寄生虫の種類によって異なります。エンセファリトゾーン・ヘレムは、眼、尿路、副鼻腔、呼吸器官を攻撃します。エンセファリトゾーン・インテスティナリスは、消化管や胆管内で増殖し、腎臓、眼、副鼻腔、肺、気管支を攻撃する場合もあります。特に危険なのはエンセファリトゾーン・クニクリで、播種性があり、ほぼあらゆる臓器を攻撃する可能性があります。
微胞子虫によって引き起こされる疾患
微胞子虫によって引き起こされるさまざまな形態の感染症は、特定の特徴によって特徴付けられます。
- エンテロシトゾーン症(エンテロシトゾーン・ビエヌシ属微胞子虫)。この病原体は小腸の細胞に感染します。腸粘膜の変化を肉眼的に観察することはできませんが、顕微鏡下では腸管上皮細胞の形態異常、微絨毛の損傷、陰窩の増殖、リンパ球数の増加などが観察されます。
病原細胞は徐々に絨毛を失い死滅し、胞子が放出されて新しい健康な細胞に住み着きます。感染により食物の消化に支障が生じ、炭水化物と脂肪の吸収が悪くなります。下痢が進行し、数週間続き、脱水症状を引き起こす可能性があります。食欲不振により体重減少が起こります。
腸管サイトゾーン症は、ほとんどの場合、エイズを背景に発症し、全身性に発症し、呼吸器系を侵して発熱を引き起こします。
糞口感染によって感染することもあります。この疾患の予防は、腸管感染症の予防と変わりません。
- エンセファリトゾーン症(エンセファリトゾーン・クニクリおよびエンセファリトゾーン・ヘレムの微胞子虫)。E. cunculiは、脳、肝臓、腎臓、その他の臓器の細胞のマクロファージ、血管、リンパ管を攻撃します。感染により細胞が死滅すると、胞子が血液とリンパ液中に放出されます。エンセファリトゾーン症は急性に発症し、発熱や感染した内臓の機能不全を伴います。感染が脳に及んだ場合、患者は激しい頭痛、髄膜の炎症、さらには髄膜症候群を呈します。肝臓が感染した場合は肝炎の兆候が、腎臓が感染した場合は腎炎の兆候が見られます。
最も感染リスクが高いのはエイズ患者です。エンセファリトゾーン症の感染源は動物です。感染を防ぐには、適切な時期にネズミ駆除を行い、個人衛生のルールを遵守する必要があります。
免疫不全患者におけるエンセファリトゾーン・ヘレムは、角結膜炎、腎炎、そして腎不全の発症の原因となります。この寄生虫は呼吸器にも感染し、発熱、咳、呼吸困難、間質性肺炎の症状を伴います。多くの場合、複数の内臓系が同時に侵されます。感染は、呼吸器、口腔、または結膜を介して患者から体内に侵入します。
- 侵襲性(Trachipleistophora hominis 属微胞子虫)。筋線維を侵し、筋力低下、発熱、角結膜炎を伴う。ヒトやサルは、接触感染により侵襲性疾患を発症する可能性がある。
- セプタトーシス(Septata intestinalis 属の微胞子虫)。微胞子虫はまず腸粘膜細胞とマクロファージを攻撃します。感染巣に潰瘍と壊死が生じます。その後、病原体は他の臓器に広がる可能性があります。感染の主な兆候は慢性的な下痢です。胆嚢や胆管の炎症を引き起こす可能性があります。感染者から食物や水を介して感染することもあります。
- ノゼマ(ノゼマ・コノリ属微胞子虫)。これは播種性感染です。主な症状は、吐き気、嘔吐、重度の下痢、呼吸不全です。研究では、心臓、横隔膜、胃、小腸の筋組織、そして腎臓、肝臓、肺など多くの臓器の血管壁にノゼマ・コノリが存在することが示されます。感染は食物を介して起こります。
- ノゼマ(ノゼマ・オキュララム属微胞子虫)はまれな疾患です。この寄生虫は角膜に寄生し、角膜と眼球血管膜の複合炎症、さらには角膜潰瘍を引き起こします。
- 寄生虫(Vittaforma corneum 種の微胞子虫)は目にも影響を及ぼします。
- 侵入菌(Bruchiola vesicularum 種の微胞子虫)は筋肉を攻撃し、免疫不全の人の体内で発生します。
微胞子虫症をどのように検出しますか?
微胞子虫はいくつかの試薬で染色され、PAS反応で陽性を示しますが、多くの場合、その大きさが極めて小さく(1~2µm)、隣接組織に炎症過程の兆候が見られないため、診断が困難です。微胞子虫症の診断には電子顕微鏡が最適です。改良三色染色法とPCR法は、高品質な診断を可能にします。
患者が慢性の下痢、結膜炎、呼吸器系、腎臓、肝臓の障害を訴え、これらの症状の原因が以前に特定されておらず、検査でウイルス、細菌、その他の原生動物の存在が示されていない場合は、微胞子虫症が疑われることがあります。
診断を確定するために、便塗抹標本を採取し、分析を行います。播種性微胞子虫症が疑われる場合は、角膜スワブ、尿沈渣、膀胱粘膜および十二指腸粘膜の生検を採取し、分析を行います。塗抹標本を染色することで、病原体の胞子を検出できます。胞子は試薬の作用で赤みを帯び、細菌の大部分は背景色である緑色に変化します。
電子顕微鏡で組織内の寄生虫の存在を検出します。特徴的な極管を持つ胞子が細胞内に見つかります。
処理
微胞子虫症には、確立された治療法はありません。アルベンダゾールはE. intestinalisを中和します。フマギリンも有効であることが示されています。アトバコンとニタゾキサニドは症状の重症度を軽減しますが、その有効性は研究されていません。HIV感染者においては、抗レトロウイルス療法によって微胞子虫症の症状が軽減されます。
微胞子虫症は危険なのでしょうか?微胞子虫は、症状が現れたり、問題を引き起こしたりすることなく、しばしば体組織内に存在します。多くの場合、HIV感染者や臓器移植を受けた人では、免疫不全が進行した場合にのみ、感染症が危険になります。しかし、正常な免疫力を持つ人であれば、ほとんどの場合、心配する必要はありません。



 [
[