食道ヘルニアの徴候
最後に見直したもの: 04.07.2025
消化器系の病気は現代社会において非常に広く蔓延しており、風邪やアレルギーと同じくらい頻繁に話題に上ります。この場合、主に胃腸の病気が考慮され、口腔から胃へと食物が通過する筋肉質の管である食道のような重要な臓器が忘れられがちです。辛すぎる食べ物や酸っぱすぎる食べ物を除けば、食道に脅威を与えるものは何もないように思えるかもしれません。しかし、何らかの理由で、この臓器の領域でさえヘルニアが発生する可能性があり、放置すると癌に進行したり、胃に炎症を起こしたりする可能性があります。この病態を予防することは困難であるため、食道ヘルニアの症状を知っておくことは、病気の進行と合併症を食い止めるために、早期に医師の診察を受けるために役立ちます。
食道裂孔ヘルニアとは何ですか?
病気の症状について考察する前に、食道裂孔ヘルニアとは何か、そしてその原因について簡単に説明しておきましょう。私たちの体は厳密に構造化されたシステムであり、各臓器はそれぞれ独自の位置を持ち、位置の変化は病理(先天性または後天性)とみなされます。腹腔と胸腔は共通の境界を持ち、その境界に沿って横隔膜と呼ばれる筋肉の板が走っています。
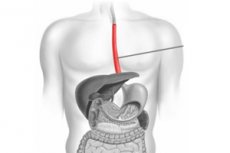
胃と、食道の上部を除くほぼすべての消化器官は、横隔膜の下に位置します。食物が食道管を通って胃の内腔に入るために、筋板に小径の開口部が設けられています。
食道の下部は、胃や腸と同様に筋板の下にあり、通常は胸部に突出することはありません。食道の下部、胃の一部、あるいは腸が横隔膜より上の胸部に見られる場合、ヘルニアと呼ばれます。診断名は「食道ヘルニア」または「横隔膜食道口ヘルニア」となる場合があります。
この病態の原因は、子宮内期の胎児の発育不全(食道の短縮、いわゆる「胸」胃)と、本来であれば臓器の変位を許さないはずの靭帯装置の緊張度の加齢変化(この疾患は50~60歳以上の人に最も多く発症します)の両方に起因している可能性があります。しかし、靭帯装置が健全であっても、臓器の変位は腹腔内圧の上昇を引き起こす可能性があります。腹腔内圧の上昇は、妊娠、慢性的な鼓腸、腸内での激しいガス放出による重度の膨満感、外傷、広範囲にわたる腫瘍形成などによって引き起こされる可能性があります。
横隔膜に対する消化管臓器の変位は、制御不能な嘔吐や激しい痛みを伴う咳を伴う病態(例えば、食中毒や閉塞性気管支炎)によっても引き起こされる可能性があります。消化管の慢性炎症性疾患および潰瘍性疾患は、消化器系の個々の構造における蠕動運動の低下を特徴とすることが多く、ジスキネジアはヘルニア、すなわち臓器が正常な位置から変位するリスク因子と考えられています。
臓器の配置が不適切であると、食物の消化プロセスが阻害され、胃の内容物が食道に入り込む可能性があり、この病態に特徴的な食道ヘルニアの症状を引き起こします。ヘルニアの大きさが小さい場合は、それほど不快感を感じないかもしれません。この場合、無症状の経過をたどります。しかし、ヘルニアが大きくなるにつれて、不快な感覚が現れます。これについては次のセクションで詳しく説明します。
食道裂孔ヘルニアはどのように現れるのでしょうか?
食道の遠位部、胃の噴門部、そして時には腸のループが、横隔膜の隙間から腹腔外に突出することがあります。このような場合、ヘルニアの外観や大きさだけでなく、症状も異なります。食道下部がわずかに突出している程度であれば、消化プロセスに何ら影響を与えないため、全く症状が現れないこともあります。
しかし、横隔膜の穴から胃や腸が胸腔内に突出し始めると、すぐに症状が現れます。なぜなら、この場合、胃液、胆汁、その他の消化酵素が逆流性食道炎のように食道に逆流してしまう可能性があるからです。しかし、食道は特別な保護手段を持たないため、そのような刺激物との接触に耐えられる構造になっていません。腐食性物質が定期的に食道に侵入すると、食道壁の状態が悪化し、痛みなどの不快な症状を引き起こします。
まず、胃括約筋が損傷し、その機能を果たせなくなり、胃の内容物が食道へ逆流します。次に、胃の酵素が食道壁を刺激し、炎症を引き起こします。炎症は徐々に消化器系の他の臓器に広がる可能性があります。
痛みとその性質。食道壁、そして後に胃壁が刺激されるため、痛みを感じ始めます。食道ヘルニアはどのような痛みを伴うのでしょうか?痛みの程度はヘルニアの種類と大きさによって異なります。ヘルニアが小さい場合(食道ヘルニアまたは噴門ヘルニア、つまり食道の下部または胃の上部噴門部の一部のみが胸骨に突出している場合)、痛みやその他の病状の症状が全く現れないことがあります。この場合、胃線維化内視鏡検査または超音波検査中に偶然この病気が検出され、その後、ヘルニアの経過観察が行われます。
ヘルニアが大きくても、胃括約筋が正常に機能し、食物が食道に逆流しない場合は、患者は激しい痛みに苦しみ、食後に症状が悪化することがあります。深呼吸をしたり、胃腸管から空気を排出したり(げっぷ)すると、痛みが和らぎます。
食道と胃の境界にある固定機構が損傷し、逆流が認められる場合(噴門不全症候群と診断)、痛みは鋭く、焼けつくような痛みとなります。痛みは食物の摂取量と患者の体位に直接左右されます。横臥位(水平)や前屈みになると痛みが強くなります。食後に胃の内容物が食道に流れ込むと、同様の症状が観察されます。
痛みの部位はやや曖昧です。心窩部や胸部に痛みが生じることがあります。胸骨の裏側の痛みは心臓の痛みに類似することがあり、同じニトログリセリンで緩和できます。肋間痛や腹腔内の疼痛症候群は、胃や肝臓の病変を示唆している可能性があります。痛みが肩甲骨間の背部に放散することもあり、診断をさらに困難にします。
胃の酵素によって部分的に消化された食物が食道に送り込まれると、喉のさらに高い位置まで上がってしまうことがあります。この場合、患者は胃液の刺激作用によって喉に灼熱感や痛みを訴え始めます。軽い咳が出る人もいます。また、食道ヘルニアを伴う上部消化管の炎症過程を背景に、体温が37~37.5度まで上昇することもあり、これは風邪の兆候です。
嚥下困難と喉のしこり。胃酸の刺激作用とヘルニアの圧迫による痛みは、食事の困難につながることがあります。食道ヘルニアの場合、患者は喉のしこり、あるいは食物の通り道に何かが邪魔されているような感覚といった症状に気づきます。実際には、食道のけいれんを引き起こす神経反応のことです。食道管に沿ってしこりがあるような感覚が、肩甲骨の間や心臓周辺に痛みを引き起こし、狭心症のように肩に放散します。
大きな軸ヘルニアを持つ患者のほぼ半数は、嚥下障害、つまり飲み込みにくさを経験します。重要な点は、患者にとって液体や半流動状の食物よりも固形食物の方が飲み込みやすいという事実です。嚥下障害は、緊張した状態、冷たすぎる食物や熱すぎる食物を摂取すること、あるいは食事中に急いでいることなどによって起こることがあります。食道ヘルニアの拡大や絞扼は、状況に応じてではなく恒久的に痙攣を引き起こし、食事中以外、あるいは固形食物を液体で「押し出す」必要がある場合であっても、喉に塊があるような不快な感覚につながります。
消化不良。食道ヘルニアの最も一般的な症状の一つは胸やけと考えられています。食道と胃の噴門部分が突出する軸ヘルニアは最も一般的と考えられており、この症状の頻度は痛みよりもさらに高くなります。この症状は、ほとんどの場合、食物摂取と関連していますが、身体活動や急激な体位の変化によって空腹時にも胸やけを思い出すことがあります。
食道ヘルニアを伴う胸やけは、夜間に日中や朝よりも頻繁に起こります。これは、この時間帯に脳から腹腔へと伸びる迷走神経の緊張が高まり、体全体が弛緩し、特に胃と食道の境界にある括約筋(下部食道括約筋)が弛緩することに起因しています。
症状の強さは様々です。ほとんどの場合、軽度で制酸剤で効果的に治療できます。しかし、胸やけがひどくなり、睡眠や休息が奪われたり、胸に強い痛みを伴う灼熱感が仕事に支障をきたしたり、健康状態、気分、食欲に悪影響を与えたりすることもあります。
胸やけの重症度は、ヘルニアの大きさよりも、胃液の特性(胃の酸性度が高い、正常、または低い)、十二指腸領域から食道への胆汁の流入、逆流時の食道の伸張力(下部食道括約筋の働きと関連して逆流する食物の量)によって決まります。
胸やけが起こると、胃や十二指腸の内容物に特徴的な酸味や苦味を口の中に感じることがあります。吐き気や膨満感を感じることもあります。後者の症状は胸やけとは直接関係ありませんが、しばしば胸やけと併発します。鼓腸は、激しい痛みはなく、軽度の不快感と上腹部の締め付け感のみを訴える患者によく見られます。
食道ヘルニアのもう一つの問題はげっぷです。これは空気を吐き出す場合もあれば、食物を逆流させる場合もあり、嘔吐にまで至ることがあります。膨満感は偶然に現れるものではありません。横隔膜の開口部で胃が圧迫されることで腹腔内圧が上昇することに起因しますが、食道の痙攣性収縮が起こり、げっぷ(つまり、空気や食物が不随意に排出される)を引き起こすこともあります。げっぷは食中だけでなく食後にも起こり、特有の音を伴います。これは患者にとって心理的な不快感のもう一つの原因となり、特にこの場合、鎮痙薬を使用しても効果が期待できないことが挙げられます。
げっぷ自体は、その症状が美的ではないにもかかわらず、ある意味では患者にとって有益であり、症状を緩和すると言えるでしょう。げっぷの後には、痛みや胸焼けは通常軽減します。そのため、患者が自らげっぷを誘発し、大量の空気を飲み込み、無理やり食道から押し出そうとすることがよくあるのも不思議ではありません。
げっぷは、食後すぐに、または横向きの姿勢を取ったときに最もよく見られ、時には急に体を曲げた際にも見られます。食道括約筋の機能によって、吐き戻される食物の量は異なります。筋緊張が著しく低下すると、一度だけ嘔吐することもあります。この場合、げっぷの強さに関わらず、吐き気などの症状は伴いません。
少数の患者は、数週間から数ヶ月にわたって苦しむしゃっくりを訴えます。通常、この症状は食物摂取と関連しており、横隔膜の痙攣性収縮によって引き起こされますが、ヘルニア嚢がこれを刺激します。この治療は、しゃっくりの重症度や頻度に影響を与えません。
病状の程度と性質に応じた食道ヘルニアの臨床像
横隔膜食道口ヘルニアは、病態が様々な進行段階や発達段階を示すことから、一般的な概念です。これらの段階によって病態の臨床像は変化します。そのため、食道ヘルニアは浮遊ヘルニアと固定ヘルニアに区別するのが一般的です。固定ヘルニアは稀ですが、より危険な病態と考えられています。固定ヘルニアは、ヘルニアの絞扼、食道管の穿孔、消化管からの出血、心臓障害、食道腫瘍のリスク増加といった合併症を頻繁に起こすのが特徴です。
浮遊性食道ヘルニア(滑脱性または軸性ヘルニアとも呼ばれます)は、食道の遠位部と胃の一部が胸腔内に突出する状態です。場合によっては、胃のほぼ全体が胸腔内に脱出することもあります。これは、胸部臓器(肺、心臓)を圧迫する大きなヘルニアであり、これらの臓器の機能に支障をきたし、咳や胸痛などの症状を引き起こします。
食道が入る横隔膜開口部の伸展は、食道横隔膜靭帯によって制御されています。この靭帯の緊張低下や変性(緻密な結合組織の菲薄化として現れる)により、横隔膜開口部が拡大することがあります。腹腔内圧の上昇、妊娠、肥満、加齢に伴う変化、横隔膜開口部の先天性欠損などにより、胃の噴門部が横隔膜開口部に対して上方に移動し、ヘルニアを形成することがあります。
食道の浮遊ヘルニアは、体位の変化や身体活動によって、横隔膜の開口部で胃と食道が一緒に移動できる場合に発生すると言われています。そのため、胃は胸部に突出することがあり、その後腹腔内の元の位置に戻ります。ヘルニアが小さく、括約筋の機能が正常であれば、病状の滑動型は無症状です。しかし、下部食道括約筋の緊張が破れると、胃の内容物が食道に逆流し(胃食道逆流症)、げっぷ、胸やけ、疼痛症候群、胸骨の後ろの灼熱感を伴います。食物摂取(特に大量)に現れる不快な症状と、食道と胃噴門の変位が左右する体位の変化との間には明確な関連性が見られます。この性質の食道ヘルニアの嵌頓は観察されない。
食道傍ヘルニアと呼ばれる固定ヘルニアでは、食道の位置は固定されたまま、胃の中部と下部、さらには十二指腸が胸腔内に突出することがあります。つまり、ヘルニアは食道に沿ってではなく、食道に隣接して形成されるため、大きさや位置が変化することはほとんどありません。しかし、体位が変化するとヘルニアが圧迫(嵌頓)される可能性があり、脱出した胃の壁が過度に伸張して破裂する危険性があります。この場合、胸腔内に液体が溜まり、激しい急性疼痛と敗血症の兆候が現れます。
このタイプの病態の最も特徴的な症状は、胃の底に感じる圧迫感と、重い食事をした後に感じる重苦しさです。そのため、患者は食事量を制限せざるを得なくなり、げっぷ、食物の逆流、嘔吐を伴います。胃から腸への食物の移動が阻害されると、消化性潰瘍が発生し、胃組織の穿孔や活動性出血を伴う合併症を引き起こします。滑脱ヘルニアでは、食道に出血が生じますが、軽微で、外部には現れません。
固定ヘルニアでは逆流は見られず、胸焼けもまれです。しかし、混合ヘルニアの場合は、そのような症状が現れる可能性があります。
食道裂孔ヘルニアの症状は、病気の進行段階によって異なります。これは、この病態が進行性であると考えられるためです。特に、加齢に伴う変化によって横隔膜開口部の靭帯と下部食道括約筋の緊張が悪化した場合、その傾向が顕著になります。3つの段階それぞれに独自の症状がありますが、機器検査を行わずに症状のみに基づいて正確な診断を下すことは困難です。
1度食道ヘルニアは、病気の初期段階であり、食道管の下部が開口部を貫通し、胃が横隔膜板の反対側に留まり、横隔膜板に密着して一種のドーム状を形成します。通常、この段階では、患者が倦怠感を訴えることはほとんどありません。軽度の不快感や上腹部の軽い痛みが訴えられることがあります。
ヘルニアの初期段階は、他の疾患の機器診断中に偶然発見されます。触診では発見できません。しかし、この病状の治療は通常、特別な食事療法と消化器官の働きのモニタリングに集約されます。
グレード2の食道ヘルニアは、遠位食道だけでなく、下部食道括約筋と胃の一部まで胸郭領域に陥入することを特徴とします。病状の症状はより明確に現れ始めます。患者は、胸骨の裏側または心窩部の痛み、不快感(圧迫感または膨張感)、げっぷのような感覚、胸部の灼熱感を訴えます。少し経つと、食べ物のかたまりのような感覚、嚥下困難、胸やけ(ヘルニア滑脱を伴う)が現れます。
病気の第 2 段階の治療には、食事療法に加えて、鎮痙剤、酵素製剤、制酸剤、塩酸の生成を抑える薬剤の服用などの薬物療法が含まれます。
Ⅲ度食道ヘルニアは、不快なだけでなく、様々な合併症を伴う危険な病態です。この場合、胃の大部分、そして時には腸のループが胸骨内に移動しており、消化プロセスの障害につながります。上記の症状に加えて、患者は食後の胃の重苦しさ、喉のつかえ、胸の激しい痛み、頻繁なげっぷ、そして時には食物の逆流を訴えます。横隔膜食道開口部の混合ヘルニアの患者は、主に胸焼け発作を訴えます。
この場合の食事療法と保存的治療は、外科的介入(消化器官を腹腔内に戻し横隔膜開口部を縫合する腹腔鏡手術、逆流防止手術 - 噴門形成術)の後にのみ意味を持ちます。
 [ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ]
[ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ]
小児および妊婦の食道ヘルニア
横隔膜食道開口部ヘルニアは、50歳以上の人に多く診断されるため、加齢に伴う疾患であると考える人が多いようです。確かに、食道開口部の緊張低下は、長年にわたる疾患の蓄積による筋肉や結合組織の代謝障害、そして消化管の潰瘍性炎症性疾患の慢性経過によって引き起こされる可能性があります。しかし、統計によると、先天異常や一時的な状態によって、既に胸囲よりも高い腹腔内圧がさらに上昇するケースも一定の割合で存在します。
小児の食道ヘルニアは、成人と同様に、消化管の一部が腹腔から胸腔へ移動することを特徴とする病態です。しかし、成人とは異なり、これは後天的な疾患ではなく先天性の病態であるため、小児の食道ヘルニアの症状は生後数日から観察されることがあります。
この病理は通常、早期に診断されますが、10代の若者では典型的ではありません(先天性の病理ははるかに早期に症状が現れますが、後天性の病理の場合はまだ時期尚早です)。乳児の食道ヘルニアは、食道管の長さが不十分であること、または横隔膜開口部の先天的な弱さによって発生する可能性があり、その原因は胎児期の発達段階に隠れています。
高齢になると、腹腔内圧の上昇につながる外傷、頻繁に悲痛な泣き声が出ること、長期間続く痛みを伴う咳を伴う病気、食べ過ぎや肥満、便秘傾向、過度の身体活動(重いものを持ち上げるなど)などにより、食道ヘルニアが発生することがあります。
幼児の食道ヘルニアの臨床像には、食後に持続する嘔吐と逆流が含まれます。先天性疾患の場合、これらの症状は生後1ヶ月、あるいは1週間以内に現れることも少なくありません。薬物療法では症状を緩和できないため、食物の性質や量とは関係のない、器質的な消化器疾患が疑われます。
場合によっては、医師は出血症候群と診断します。その症状は、血性の嘔吐と便への血の混じった混血です。出血は組織のチアノーゼと貧血を引き起こし、腹部や胸部の痛みをまだ表現できない乳児にとって、これらは病理学的兆候の一つと考えられています。
医師は、年長児が訴える胸痛や組織のチアノーゼを、逆流性食道炎(胃からの酸性の内容物の逆流により食道粘膜が刺激され損傷する)の発症やヘルニアの部分的な絞扼と関連付けます。
小児の食後の不快感は、食欲減退や食事拒否を引き起こし、貧血の進行を悪化させる可能性があります。嘔吐は嚥下障害や誤嚥性肺炎(食物粒子が気道に入り込むことで起こる肺の炎症)を伴うことがあります。大きなヘルニアでは、異常な突出が現れるため、胸郭の左右対称が崩れることもあります。
誤嚥性肺炎による栄養障害と呼吸器障害は、子どもの発達が同年代の子どもと比べて遅れ始める原因となります。食後に息切れや脈拍の上昇が見られる場合があり、これは心血管系と呼吸器系の圧迫と機能不全を示しています。
小児の症状の重症度は様々であるため、必ずしも早期に診断されるとは限りません。生後数ヶ月間の逆流や吐き戻しは正常とみなされるため、嘔吐や頻繁なげっぷがない場合、特に食道ヘルニアが小児期に診断されることは非常に稀であるため、親や医師はこれらの症状を軽視する可能性があります。子ども自身が喉が焼けるように痛い、胸が痛いと訴えると、不安が生じます。最良の場合、偶然に病気が発見され、進行を遅らせることができるでしょう。
妊娠中の食道ヘルニアはそれほど珍しい現象ではありませんが、多くの場合、顕著な症状が現れないため、出産後に気づくことがあります。妊娠自体が、横隔膜板と下部食道括約筋の緊張低下(ホルモン変化が組織の代謝と特性に影響を与える)、胎児の発育と子宮の肥大に伴う腹腔内圧の上昇、嘔吐や反射性食道痙攣を伴う妊娠中毒症などにより、ヘルニア発症の危険因子となります。
確かに、妊娠中や産後の女性全員が食道ヘルニアを発症するわけではありません。リスクグループには、30歳以上で複数回の妊娠・出産を経験した女性が含まれます。
妊婦における食道ヘルニアの症状は、成人の他のグループと変わりません。胸やけやげっぷ、胸骨の後ろや上腹部の痛み、嚥下困難、食べ物の逆流といった症状も現れることがあります。また、胃酸が口腔内の食物受容体に届き、刺激を受けることで唾液の分泌が増加する人もいます。食道ヘルニアと、早期中毒による頻繁な嘔吐を伴う場合、声の嗄れや舌粘膜の痛みが現れることがあります。
妊娠初期の中毒症や嘔吐は珍しいものではなく、これらの症状は通常、食道ヘルニアとは無関係です。しかし、妊娠後期に頻繁に嘔吐する場合は、ヘルニアの明らかな症状の一つである可能性があります。4ヶ月以降に貧血が続く場合も、病状の進行を示唆している可能性があります。
食道軸ヘルニアは良性の経過をたどり、絞扼されにくいため、妊娠中は保存的治療で治療でき、自力出産の障害にはなりません。しかし、固定ヘルニアは母体と胎児の生命を危険にさらす可能性があり、病状の経過を注意深く観察する必要があり、帝王切開が必要となる場合もあります。出産時には腹膜内の圧力が高まり、絞扼が起こり、激しい痛みを伴い意識を失うこともあります。
食道裂孔ヘルニアの診断
すでにご理解いただけたように、食道ヘルニアの症状は特に特徴的なものではありません。胃炎、膵炎、胃潰瘍などの病気にかかっている人は、上記の症状はすべてよく知っていると言えるでしょう。さらに、ヘルニアを患っているにもかかわらず、消化器専門医の診察を受けていない患者の多くは、まず診断検査を実施し、その結果に基づいて最終的な診断を下すことなく、実際には存在しない病状を独自に治療し、胃炎や胃潰瘍、さらには心臓や肺の病気と診断してしまうことがあります。
食道裂孔ヘルニアの診断は、外見のみに基づいて行うのは容易ではありません。なぜなら、この病態の症状は、消化管のほとんどの疾患に共通する典型的な症状だからです。患者に問診を行い、標準的な血液検査と尿検査を指示するだけでは、医師は正しい診断に近づくことができるでしょう。
医師は以下に挙げる症状のいずれかに注意を払いますが、それらが複合的に現れる場合は、消化器系の病状が存在することを明確に示しています。
- 上腹部および胸部に鈍い痛み、うずくような痛み、または鋭い痛みが生じ、体位の変化や食物摂取に応じて痛みの強さが変わります。
- 痛みを伴う胸焼けが長期間にわたって現れ、胸骨の後ろの焼けるような感覚があります。
- 空気と食物を定期的に繰り返してげっぷをしたり、大量に食べたり、前にかがんだりした後にげっぷをしたりします。
- 数分間続くしゃっくりが頻繁に起こる。
- 喉と舌に痛みや灼熱感が現れ、声の音色が変化し、咳が出るが、風邪や心臓病とは関係ない。
上記の症状はいずれも健康状態の悪化を示唆するものですが、具体的にどのような病気なのかを特定することは不可能であり、たとえ症状群全体が揃っていても、食道ヘルニアであると確実に断言することはできません。患者の健康状態の変化の原因は体内に隠れているため、医師は目に見えない内部構造を検査できる機器診断に重点を置いています。
胃内視鏡検査は、食道ヘルニアをはじめとする多くの消化器疾患の標準的な診断検査とされています。線維性胃十二指腸鏡検査(FGDS)は、先端に小型カメラが付いた柔軟なチューブを患者の口から挿入し、食道、胃、十二指腸の一部を内側から観察する検査です。つまり、これは低侵襲性の内視鏡検査であり、切開することなく消化器官の内面の状態を観察し、炎症やびらん性潰瘍などの病変を特定することができます。
FGDSでは、粘膜の状態、胃と食道の形状変化、大きさ、収縮機能を視覚的に評価できます。FGDS中に見られる食道ヘルニアの疑いを示す徴候にはどのようなものがありますか?
- 成人では 23 ~ 30 cm である食道の長さが不十分で、食道の腹部のサイズが減少し、下の切歯から胃の噴門までの距離が短くなります。
- 食道および胃の狭窄病巣およびヘルニア空洞の存在。
- 下部食道括約筋の機能低下により、完全に閉じなかったり、不活発に収縮したりします。
- 胃の内容物が食道腔内に逆流し、それに伴い食道下部の粘膜表面に凹凸が生じる状態。
- 食道と胃壁の間の角度の大きさと程度の変化(ヒス角が増加し、滑らかになる)。
- 胃が食道と接合する部分のひだの軽い発現。
- 胃液の酸性度が上昇します。医師は FGDS 中にこれを測定することもできます。
- 腸粘膜に存在する、特徴のない円筒形上皮が食道上皮層に出現する状態(バレット食道またはバレット化生は、食道ヘルニアに伴って慢性的に起こる胃食道逆流によって引き起こされる前癌状態です)。
上記の症状はすべて、食道横隔膜開口部ヘルニアを間接的に示唆するだけかもしれませんが、より詳細な検査を指示する理由となります。横隔膜板に対する消化器官の位置の変化は、X線検査で観察・評価できます。
食道ヘルニアが疑われる患者にはX線検査が必須です。この検査により、この病状の高精度な診断が可能になり、狭窄、胃潰瘍、短い食道、逆流性疾患などとの区別ができるからです。
医師は通常、従来のレントゲン撮影を好みますが、消化器官を構成する軟部組織は硬部組織よりもX線では見えにくいため、造影剤(造影剤として通常は硫酸バリウムを使用)を使用して検査が行われます。
透視検査では、食道と胃の上方移動が画像に明確に示されるため、軸ヘルニアは高い精度で検出されます。画像には、食道の下部、胃の噴門、そして時には胃全体が横隔膜より上にあることが示されます。一般的な胸部X線検査でも、後縦隔領域の心臓の影の中に光点が見られます。食道ヘルニアの場合は、造影剤を導入し、腹腔内圧を高めた仰臥位で透視検査を行うと、胃腔から食道へのバリウム化合物の逆流、胃穹窿部の肥厚、ヒス角の変化、そして吸入時に食道が3センチメートル以上移動することが示されます。
あまり一般的ではない固定性食道ヘルニアの場合、従来のX線検査ではほとんど情報が得られません。このような場合、診断を明確にするために断層撮影(コンピュータ断層撮影または磁気共鳴断層撮影)が処方されることがあります。食道ヘルニアのCT検査では、同じX線と造影剤を用いて消化管の3次元画像を再構成できるため、診断に疑問がある場合や、従来のX線検査では解決できない疑問がある場合に処方されます。
ヘルニアは、胸部または腹部のCTスキャン中に偶然診断されることがほとんどです。この検査では、消化管の胸部への突出、横隔膜の拡大、ヘルニア嚢周辺の大網の存在とヘルニアの固定、胸部への突出した「逆胃」(3次元画像で確認可能)などが明らかになります。
食道ヘルニアのMRI検査も、あまり普及していない診断検査です。食道X線検査などの安価な検査で問題が発見された場合、高額な診断を行う意味がない場合もあります。しかしながら、磁気共鳴画像法(MRI)はX線やCTよりも軟部組織の描出に優れており、検査自体もより安全であると考えられています。
横隔膜食道口ヘルニアの場合、食道と胃の超音波検査は、患者にこの疾患が疑われる可能性はあるものの、十分な検査とは言えません。最終的な診断は、胃と食道のX線検査、CT検査、またはMRI検査によってのみ下されます。
固定性食道ヘルニアの場合は、pH測定などの検査も必要です。これにより、胃内容物の食道への逆流の頻度と特徴を評価し、胃液の酸性度とその上昇の原因を特定することができます。検査は、鼻から挿入したプローブと、腰にベルトで装着した携帯型記録計を用いて、日中に実施します。検査中は、患者は自由に動いたり、胃酸に影響を与えない食物を摂取したり、休息したりすることができます。
このような検査を適時に行うことで、胃と下部食道括約筋の働きを評価することができ、X線写真のように静的な大きさや位置を記録するだけでなく、胃炎や胃潰瘍による胃液の酸性度上昇が検出された場合は、これらの併発病変も治療します。
食道裂孔ヘルニアの症状には嚥下困難が含まれるため、患者には食道内圧測定と呼ばれる検査が処方されることがあります。この検査は、嚥下時の食道筋の収縮力を評価するものです。この検査は、食道と胃の様々な部位の組織の収縮力と状態を評価できるため、上部消化管の疾患を示唆するものです。内圧測定は、食物が逆流する原因となる下部食道括約筋の機能不全の診断に役立ちます。
食道ヘルニアの治療
最初の症状が現れた時点で病理に注意を払い、必要な検査を受ければ、治療ははるかに容易になり、手術をしなくても良好な結果が得られます。治療において非常に重要な役割を果たすのは食事療法です。食事療法は胃液の酸性度を正常に保ち、逆流時の食道壁への刺激を軽減するだけでなく、摂取する食物の量を調整することでげっぷの頻度を減らすことができます。
不快な症状(胸痛、心窩部痛、胸やけ、食道および喉の灼熱感、微熱レベルへの発熱)の多くは逆流性食道炎(胃内容物の食道への逆流とそれに伴う炎症性および破壊性プロセス)に伴って起こるため、食道ヘルニアの治療は概ねこの病態の治療と同様です。この治療の目的は、胃内容物の攻撃的な成分を中和し、食道における食塊の移動を促進し、胃と下部食道括約筋の緊張を高めることで、胃内容物による食道への刺激を軽減することです。
治療は以下を通じて包括的に行われます。
- 胃腸の運動性を高め(消化管運動促進薬)、逆流、しゃっくり、食物の逆流、嘔吐などの症状を抑える薬。
- 胃酸を抑える薬(制酸剤)
- 塩酸の生成を抑える薬剤(プロトンポンプ阻害剤)
- 消化器科で使用されるヒスタミン受容体遮断薬(前述の薬と同様の作用があり、服用が不可能な場合に処方されます)。
場合によっては、胃の詰まりを防ぎ、胃の重さを軽減するために、メジム、フェスタル、クレオン、パンクレアチン、さらにはホレンザイムなどの酵素製剤を服用することが推奨されます。これらは胆汁の生成と十二指腸への輸送を刺激し、それによって消化プロセスをスピードアップします。
しかし、他の酵素製剤は粘膜への攻撃的な作用がないため、様々な胃の病変にその働きを促進するために処方されることが多いのに対し、「コレンザイム」は主に肝臓、胆嚢、膵臓の病変に使用され、胆汁の放出を促すため、食道ヘルニアへの効果は疑わしいものとなります。特に逆流性食道炎の場合、胃や腸の初期段階から半消化された食物が食道に流れ込み、胆汁の強い刺激を受ける可能性があります。
胃や食道の病変に対してより安全な、胃腸を助ける定期的な酵素製剤を選ぶ方が良いでしょう。便秘は様々な消化器疾患に伴うことが多いため、水分摂取量に注意し、必要に応じて下剤を服用することが大切です。横隔膜ヘルニアによる食道開口部のいきみは腹圧の上昇につながるため、避けるべきです。
読者の皆様は、逆流性食道炎や食道ヘルニアに処方される薬の中に鎮痛剤の記載がないことに気づいているかもしれません。しかし、胸部と心窩部の痛みは、この病態の主な症状の一つです。これらの痛みが心臓の痛みに似ているため、患者はニトログリセリンで痛みを和らげようとします。この方法は有効ですが、副作用として、このような治療は患者に心血管疾患の既往を強く信じ込ませ、健康状態の悪化の真の原因から目を逸らさせてしまうことがあります。
食道裂孔ヘルニアの痛みを和らげるには? 逆流や食道裂孔ヘルニアの痛みは、胃腸管における食物の停滞と食道への逆流に関連しています。消化酵素の刺激作用により、臓器壁が刺激され炎症を起こし、痛みを伴います。胃液の酸性度を下げ、胃と食道の壁に保護膜を形成する薬で痛みを和らげることができることが分かっています。ここで言う薬とは、食道を通過する際に作用し始める懸濁液(アルマゲル、ホスファルゲル、マーロックス)のことです。錠剤は胃で溶解する必要があります。胃液の酸性度上昇を抑えるために処方される薬は、鎮痛剤としても作用します。
多くの民間療法も、食道ヘルニアの不快な症状の緩和に役立ちます。例えば、胃腸疾患を含む多くの疾患の治療に用いられる天然の花の蜂蜜は、食道ヘルニアにも非常に効果的です。
ハチミツは逆流性食道炎の治療薬ではありません。病気の悪化時にそのまま摂取すると、食道の炎症を悪化させる可能性があります。しかし、ヘルニアを伴う食道の慢性炎症過程においては、この天然薬は抗菌作用と抗炎症作用を発揮します。ただし、複数の成分を含むレシピの一部として、または水で薄めて(1日50mlまで)、消化しやすい菩提樹ハチミツを優先して摂取することをお勧めします。
例えば、胸焼けを抑えるには、蜂蜜とクルミを同量ずつ混ぜて、シンプルで美味しい薬を作ることができます。クルミは事前に皮をむいて砕いておく必要があります。この薬は食後に大さじ1杯ずつ服用してください。
胸焼けを治療するには、蜂蜜を他の成分と混ぜることができます。
- アロエジュース(1:1の割合、食前と食後に小さじ1杯ずつ摂取)
- 温かい牛乳(牛乳1杯につき蜂蜜大さじ1杯を、主食の1時間前、また痛みの発作があるときにも飲んでください)
- ジャガイモジュース(ジュース1/2カップにつき蜂蜜小さじ1杯を食事の1時間前に摂取してください)。
アップルサイダービネガーの解毒作用と強壮作用、そしてハチミツの抗菌作用、回復作用、抗炎症作用を組み合わせたレシピです。大さじ1杯の天然アップルサイダービネガーと同量のハチミツを混ぜ、コップ1杯の水で薄めます。この珍しい薬を食前に定期的に服用すると、胸やけ、痛み、その他の食道ヘルニアの症状を予防できます。
げっぷを抑えるには、蜂蜜、クランベリー、アロエジュースを同量ずつ混ぜた組み合わせが適しています。クランベリーと皮をむいたアロエの葉を細かく刻むか、ミキサーで刻み、蜂蜜と混ぜて熱湯を注ぎます。この薬は少なくとも6時間浸出させ、その後、一日を通して少しずつ飲みます。
亜麻は食道ヘルニアにも効果があると考えられています。亜麻の煎じ薬(大さじ1杯を水0.5リットルに溶かし、3~5分間煮沸し、少なくとも2時間置いてください)は、胃と食道の壁に保護膜を形成し、消化酵素による粘膜の炎症を軽減します。この同じ治療法は、胃液の酸性度を下げる効果があるため、制酸剤としても有効と考えられています。
食道ヘルニアに効く、フラックスシードを使ったもう一つのレシピです。大さじ1杯のフラックスシードに対し、大さじ3杯の冷水を混ぜ、一晩浸しておきます。翌朝、沸騰させますが、沸騰させないでください。混ぜ合わせたものを全部使い切り、粒をよく噛んでください。
食道ヘルニアにお茶は効果があるか疑問視されています。しかし、お茶の種類によって効果は異なります。濃い熱い紅茶のような滋養強壮飲料は避けた方が良いでしょう。なぜなら、特に既に食道ヘルニアを患っている人は、消化酵素の分泌を刺激し、胃酸を増やすだけだからです。しかし、栄養士は温かい緑茶を食道ヘルニアのメニューに含めています。
しかし、ハーブティーはこの病状に特に効果的です。胃腸疾患に効果的な飲み物の第一位は、抗炎症作用のあるカモミールティーです(熱湯1杯につき大さじ1杯)。食前・食後どちらでも、特別な制限なくお飲みいただけます。
カレンデュラの花から作ったお茶にも同様の効果が期待できます。同じ原理で淹れますが、食後1時間後に1日4回まで飲みます。カレンデュラとカモミールの2種類の植物を1つの飲み物に組み合わせることもできます。
風邪や頭痛の時によく飲まれる菩提樹茶は、食道ヘルニアにも効果的です。胃酸を増やしにくい健康飲料として、制限なくお飲みいただけます。特に蜂蜜入りの菩提樹茶は美味しく、健康にも効果的です(1杯につき小さじ1杯)。
食道ヘルニアの患者は、ブラックベリーの葉と新芽からビタミンティー(沸騰したお湯1カップあたり粉砕した植物材料50g)を作ることができ、これも制限なく飲むことができます。
ミントとレモンバーム、ノコギリソウとセントジョーンズワート、そして甘草の根から作ったお茶は、胸やけやしゃっくりを抑えるのに役立ちます。ラズベリーの葉と果実から作ったお茶は、美味しいビタミンドリンクです。上記のハーブを使った飲み物を作る際は、飲む前に少量の蜂蜜を加えると効果的です。
食道裂孔ヘルニアとともに生きる
食道ヘルニアは患者さんに多少の不快感をもたらすかもしれませんが、この診断で人生が終わるわけではありません。食事療法と薬物療法は、病状の重症度を軽減するのに役立ちます。呼吸法や腹部と胸部の筋肉を鍛える特別な運動は、胃のずれによるヘルニアを正常な位置に戻したり、消化不良の症状を解消したり、逆流の可能性を減らしたりするのに役立ちます。これらの対策が効果がなく、食道ヘルニアの症状が改善しない場合は、手術が検討されます。
どんな病気も私たちの生活に影響を与えます。ですから、食道ヘルニアも私たちに一定の制限を課すことになります。これは栄養面だけでなく、身体活動や夜間の睡眠時間にも影響します。
横隔膜食道口ヘルニアは、食道と胃の位置が異常な病態であるため、体位を変えると症状が悪化するのは当然のことです。そのため、横向きになると痛みが強くなります。しかし、これは座った姿勢で寝るべきなのでしょうか?もしそうでないとしたら、食道ヘルニアの患者はどちら側を向いて寝ればよいのでしょうか?
この病気では、立ったり座ったりして寝る必要はありません。体の体力とエネルギーを維持するためには、適切な休息が必要です。しかし、医師は右側を下にして寝ることを推奨しています。これは、消化管の解剖学的位置と圧迫の可能性を考慮し、消化管への負担を軽減するからです。さらに、この体位では通常、逆流は起こらないため、痛みもありません。
しかし、どんな姿勢で寝るにせよ、食後2時間以上は就寝すべきではありません。これは健康な人にも当てはまりますが、特に食後裂孔ヘルニアの患者にとっては重要です。
アルコール飲料の愛飲者には残念なお知らせがあります。食道ヘルニアとアルコールは相容れないものです。コーヒーや紅茶などのアルコール飲料は胃液の分泌を刺激し、塩酸の分泌増加が胸焼けを引き起こすからです。逆流性食道炎の場合、これがさらに悪化し、食道壁に激しい炎症を起こし、穿孔を引き起こすこともあります。また、アルコール自体も刺激物であるため、摂取後に食道全体に灼熱感を感じるのも無理はありません。
定期的なアルコール摂取をやめなければならないもう一つの理由は、肝臓や膵臓の炎症性病変を発症するリスクが高まることです。これは腹腔内圧の上昇の危険因子となり、消化器官が横隔膜の開口部を通って胸腔に押し出されます。
読者からは「食道ヘルニアと軍隊」というテーマに関する質問も数多く寄せられています。徴兵された兵士の多くは、横隔膜食道口ヘルニアがあれば兵役免除の十分な根拠となると考えており、実際に免除されない場合、兵士たちは非常に驚きます。実際には、病状の最も重度が高い3度目のヘルニア患者のみが兵役免除の対象となり(健康状態に基づいて軍人身分証明書が発行されます)、1度目のヘルニアと診断された兵士には制限はなく、通常の兵役となります。
しかし、食道ヘルニアの2度の場合、問題が生じる可能性があります。法律によれば、このような病状の徴兵は兵役免除の対象となるため、予備役に入隊し、健康上の理由により軍人IDが発行されます(疾病表第60条「b」)。しかし実際には、そのような結論を得るには、食道ヘルニアの診断における「ゴールドスタンダード」とされる造影X線検査など、2度ヘルニアの存在を証明する必要があります。X線検査の結果が出ない場合、兵役免除は認められません。
さて、身体活動とスポーツについてですが、食道ヘルニアは身体活動を控える必要のない病態です。むしろ、消化器系を正常に機能させるには、体を動かすことが不可欠です。そうしないと、胃の停滞や便秘を避けられなくなり、食道ヘルニアにとって非常に危険な状態になります。いきむと腹圧が上昇し、状況が悪化し、病気の進行を促します。
食道ヘルニア(横隔膜ヘルニア)の場合、新鮮な空気の中での散歩、適度な運動、特別な運動療法、ヨガ、ピラティス、呼吸法などが効果的です。しかし、食道ヘルニアのある方は、スポーツを自由に行うことはできません。例えば、チェストプレス、ランニング、水泳などの筋肉トレーニングは、ウェイトリフティングなどの腹筋に負担がかかるスポーツとは異なり、ヘルニアの突出による悪影響はありません。
上記を踏まえると、食道ヘルニアの患者に腹圧をポンピングできるかどうかという疑問は、自然に解消されることは明らかです。このような負荷は腹腔内圧を高め、逆流を誘発し、さらに胸部への臓器の突出を大きくします。腹筋の緊張を高めるために、DFCコンプレックスには、この疾患の合併症を引き起こさない特別なエクササイズが含まれています。
同じ理由から、包帯、ズボンのきついゴムバンド、またはきつく締めたベルトやストラップを着用することも患者には推奨されません。
食道ヘルニアでもスクワットはできるのでしょうか?これは議論の余地のある問題です。一般的に、消化器専門医によると、スクワット、サイクリング、エアロバイクでのトレーニングは、適度な量であれば禁止されていません。しかし、手に荷物を持った状態でのスクワットは全く別の問題です。このような運動は、ウェイトリフティングと同様に腹腔内圧を高めますが、ヘルニアのある方は避けるべきです。いかなる運動も腹腔内圧の上昇を招いてはなりません。これは、すべてのアスリートや健康的なライフスタイルを愛する人々にとって重要な要件です。
診断後もスポーツを続けたい場合は、まず医師に相談し、安全なトレーニング プログラムの作成や、この病状に許可されているスポーツの種類の確認を受ける必要があります。
そしてもう一つ重要な疑問は、食道ヘルニアは身体障害を引き起こす可能性があるのかということです。一方で、ヘルニアは治療せずに放置すると、時間の経過とともに進行し、摂食に深刻な支障をきたす可能性があります。食道の長期的な刺激と炎症は食道狭窄を引き起こし、食塊の通過を困難にします。しかし他方では、これが仕事の遂行能力に影響を与えない限り、身体障害となることはありません。
障害認定は、生活機能と労働能力の完全な制限を伴う食道狭窄がある場合に限ります。例えば、食道ヘルニアに臓器狭窄が合併し、食事の回数が制限されている場合は、就労可能とみなされる第3群障害とみなされます。第2群食道狭窄と診断された方、または臓器再建手術(適応期間)を受けた方は、第2群障害とみなされます。
1つ目の障害群では、生活活動だけでなく、セルフケアも制限する必要がありますが、食道ヘルニアではそのようなことは極めて稀です。原因としては、食道の著しい狭窄や、栄養障害による極度の身体疲労、そして臓器間の連絡と食物の通過に必要な2つの穴(ストーマ)を首と胃に造設する手術などが挙げられます。
通常、適切な治療と食事療法を行えば、体幹ヘルニアの予後は良好です。食道ヘルニアの症状は治療期間を経て治まり、患者さんの生活の質に影響を与えることはありません。しかし、傍食道ヘルニアの合併症のリスクは、積極的な保存的治療を行っても依然として残るため、このような患者さんには外科的介入が推奨されます。
食道裂孔ヘルニアの合併症
横隔膜食道口ヘルニアは進行性の病態であり、病状が悪化すると症状が顕著になります。腹膜臓器が胸腔内へ移動すること自体は激しい痛みの原因とはならないため、多くの患者は心窩部の不快感と胸骨の裏側の鈍くうずくような痛みを訴えます。しかし、鋭く切れるような痛みが現れた場合は、食道ヘルニアの炎症と、びらん性および潰瘍性のプロセスの発生を示唆しています。
食道壁の炎症は逆流性食道炎と関連しています。胃や十二指腸の酸性の内容物が食道管腔に定期的に流入することで、食道壁の炎症と組織の炎症が引き起こされます。長期にわたる炎症過程は、線維組織の形成と体積増加のリスク要因となり、食道管腔が狭くなります。そして、これは固形食の摂取を阻害する要因となります。
胃液中の塩酸とペプシンは、保護されていない食道壁を腐食させ、びらんや潰瘍(消化性食道潰瘍)を引き起こします。これらの物質の刺激作用は、食道の狭窄(消化性狭窄)につながります。
食道壁のびらん性および潰瘍性の損傷は穿孔につながり、血性嘔吐やチョコレート色の便といった食道ヘルニアの症状が現れます。慢性の経過を背景に頻繁な出血が続くと、鉄欠乏性貧血を発症します。
食道における慢性の炎症性びらん性変化は、臓器壁細胞の変性リスクを高め、食道がんを引き起こす可能性があります。同様に危険なのがヘルニアの絞扼です。絞扼性ヘルニアでは、臓器への栄養と酸素の流れが阻害され、神経線維が損傷することで、患者は激しい痛みを感じます。
絞扼されると、食道に沿った食物の移動が制限され、狭くなった食道内腔を通過するのが困難になったり、横隔膜に圧迫されて胃に入らなくなったりします。これにより痛みが増し、吐き気や嘔吐が起こり、通常の食事ができなくなります。食道または胃が横隔膜開口部で完全に絞扼されると、患者は水分補給さえできなくなりますが、これは極めて稀なケースであり、緊急治療が必要となります。
診断手順中に、ヘルニアの色の変化が観察されます。組織の飢餓と細胞崩壊産物による体内の中毒により、ヘルニア内部で壊死過程が起こり、色が濃くなったり灰色になったりします。食道と胃の組織における壊死性変化は、それらの機能障害につながり、敗血症によって引き起こされる重篤な状態を引き起こす可能性があります。
外科的治療は良好な結果をもたらしますが、食道ヘルニアの再発を完全に排除することはできません。様々なデータによると、術後後期に食道ヘルニアの再発が12~30%の症例で発生します。横隔膜開口部の形成手術は、このような合併症の予防に役立ちます。
多くの患者は、以前に観察された症状がなくなったことに気づき、病気が治ったと考えがちです。そのため、インターネット上では「食道ヘルニアは自然に治るの?」という質問を目にすることがあります。しかし、それに頼るべきではありません。ヘルニア症状の周期的な消失と出現は、胃と食道が横隔膜の開口部で移動する軸型病変の特徴です。このため、症状が現れたり消えたりすることがありますが、それは病気が完全に治ったことを意味するわけではありません。
横隔膜の開口部を元の大きさと緊張に戻す薬はありません。薬は食道の逆流や痙攣による合併症を予防することしかできません。治療と食事療法を怠ると、ヘルニアは消えないどころか、進行し続けます。


