慢性髄膜炎は、急性髄膜炎とは異なり、数週間(時には1ヶ月以上)かけて徐々に進行する炎症性疾患です。症状は急性髄膜炎に似ており、頭痛、高熱、そして時には神経障害がみられます。また、脳脊髄液に特徴的な病理学的変化がみられます。
疫学
髄膜炎の最も顕著なアウトブレイクの一つは、2009年に西アフリカの流行危険地域、すなわちサハラ砂漠南部、セネガルとエチオピアの間に位置する「髄膜炎ベルト」と呼ばれる地域で発生しました。このアウトブレイクはナイジェリア、マリ、ニジェールなどの国々に影響を与え、約1万5千人の症例が報告されました。これらの地域では、約6年ごとに定期的にこのようなアウトブレイクが発生しており、その病原体のほとんどは髄膜炎菌感染症です。
髄膜炎(慢性髄膜炎を含む)は、死亡リスクがかなり高いのが特徴です。合併症は、即時型および遠隔型を問わず、しばしば発生します。
ヨーロッパ諸国では、この病気の報告頻度ははるかに低く、人口10万人あたり約1人です。一般的にはあらゆる年齢の人が罹患する可能性がありますが、小児の罹患率はより高く(症例の約85%)、髄膜炎は特に乳児に多く見られます。
この病理はヒポクラテスによって初めて記述されました。髄膜炎の公式記録に残る最初の流行は19世紀にスイス、北米で発生し、その後アフリカとロシアで続きました。当時、この疾患の死亡率は90%を超えていました。この数値が大幅に低下したのは、特定のワクチンが発明され、実用化されてからです。抗生物質の発見も死亡率の低下に貢献しました。20世紀になると、流行の記録は次第に減少しました。しかし、現在でも急性および慢性髄膜炎は、迅速な診断と治療を必要とする致命的な疾患と考えられています。
原因 慢性髄膜炎
慢性髄膜炎は通常、感染性病原体によって引き起こされます。様々な微生物の中で、最も一般的な「犯人」は以下のとおりです。
- 結核性抗酸菌; [ 1 ]
- ライム病の原因菌(ボレリア・ブルグドルフェリ)
- 真菌感染症(クリプトコッカス・ネオフォルマンス、クリプトコッカス・ガッティ、コクシディオイデス・イミティス、ヒストプラズマ・カプスラツム、ブラストミセスを含む)。
結核性抗酸菌は、急速に進行する慢性髄膜炎を引き起こすことがあります。この疾患は患者の初感染時に発症しますが、一部の人では病原体が体内に「休眠」状態で留まり、好条件で活性化して髄膜炎を発症します。活性化は、免疫系を抑制する薬剤(免疫抑制剤、化学療法薬など)の服用、あるいはその他の免疫防御の急激な低下を背景に発生することがあります。
ライム病に起因する髄膜炎は、急性または慢性の場合があります。ほとんどの患者は、病気の進行が緩やかです。
真菌感染症は、主に免疫力が低下した人や様々な免疫不全疾患を患っている人に、髄膜の慢性炎症を引き起こします。真菌感染症は、症状が徐々に悪化し、その後消失し、再び現れるという波のような経過をたどることがあります。
慢性髄膜炎を引き起こすあまり一般的ではない病原体には以下のものがあります。
- 淡蒼球性トレポネーマ; [ 2 ]
- 原生動物(例:トキソプラズマ)
- ウイルス(特にエンテロウイルス)。
慢性髄膜炎は、HIV感染患者において、特に細菌感染や真菌感染を背景として診断されることが多い。[ 3 ] また、非感染性病因による場合もある。例えば、慢性髄膜炎は、サルコイドーシス[ 4 ]、全身性エリテマトーデス[ 5 ]、関節リウマチ、シェーグレン症候群、ベーチェット病、リンパ腫、白血病の患者にも認められることがある。[ 6 ]
真菌性慢性髄膜炎は、無菌操作を怠って硬膜外腔にコルチコステロイドを注入した後に発症することがあります。このような注射は、神経根炎の患者の疼痛緩和に用いられます。この場合、注射後数ヶ月以内に症状が現れることがあります。[ 7 ]、[ 8 ]
脳アスペルギルス症は侵襲性疾患患者の約10~20%に発生し、病原体の血行性拡散または副鼻腔炎からの直接的な拡大によって発生します。[ 9 ]
慢性髄膜炎と診断されても、検査で感染が見つからない場合もあります。このような場合、特発性慢性髄膜炎と呼ばれます。注目すべきは、このタイプの病気は治療にあまり反応せず、自然に治癒することが多いということです。
危険因子
炎症を引き起こすほぼすべての感染性病変は、慢性髄膜炎の発症の誘因となり得ます。免疫力の低下は、そのリスクをさらに高めます。
感染症は、病人や細菌キャリア(ウイルスキャリア)(一見健康に見えるが他人に感染させる人)から感染することがあります。感染は、空気中の飛沫感染や、日常的な状況での接触(例えば、共通の食器の使用、キス、あるいは共同生活(キャンプ、兵舎、寮など))によって伝播します。
免疫防御力が未熟な乳児、流行の危険地域への旅行者、免疫不全疾患の患者では、慢性髄膜炎を発症するリスクが著しく高まります。喫煙やアルコールの乱用も悪影響を及ぼします。
病因
感染性毒性プロセスは、慢性髄膜炎発症の病態メカニズムにおいて主導的な役割を果たします。これらは、顕著な細菌の腐敗と血中への毒性産物の放出を伴う大規模な菌血症によって引き起こされます。エンドトキシン曝露は、病原体の細胞壁から毒素が放出されることによって引き起こされ、血行動態と微小循環の障害を伴い、重度の代謝障害を引き起こします。酸素欠乏とアシドーシスが徐々に増加し、低カリウム血症が悪化します。血液の凝固系と抗凝固系が障害されます。病理学的プロセスの第一段階では、フィブリノーゲンやその他の凝固因子のレベルの上昇を伴う過凝固が観察され、第二段階では、小血管でフィブリンが脱落し、血栓が形成されます。血中のフィブリノーゲンレベルがさらに低下すると、出血の可能性が高まり、体の様々な臓器や組織への出血が起こります。
病原体が脳膜に侵入すると、慢性髄膜炎の症状と病理学的所見が現れます。炎症はまず軟膜とクモ膜に広がり、その後脳実質に広がることがあります。炎症は主に漿液性で、治療せずに放置すると化膿性となります。慢性髄膜炎の特徴的な徴候は、脊髄神経根と頭蓋神経への損傷が徐々に進行していくことです。
症状 慢性髄膜炎
慢性髄膜炎の主な症状は、持続性頭痛(後頭筋の緊張や水頭症を伴う場合もある)、脳神経障害を伴う神経根障害、人格障害、記憶力や精神機能の低下、その他の認知機能障害です。これらの症状は同時に現れる場合もあれば、それぞれが独立して現れる場合もあります。
髄膜神経終末の興奮により、激しい頭痛に加え、首や背中にも痛みが生じます。水頭症や頭蓋内圧亢進を呈する可能性があり、頭痛、嘔吐、無気力、眠気、易刺激性などの症状が悪化します。視神経浮腫、視覚機能の低下、上方視麻痺が認められます。顔面神経の損傷の可能性もあります。
血管障害が加わると、認知障害、行動障害、発作が現れます。急性脳血管障害や脊髄症を発症することもあります。
基礎髄膜炎が進行するにつれ、視力の低下、顔面筋の衰弱、聴覚と嗅覚の低下、感覚障害、咀嚼筋の衰弱などの症状が現れます。
炎症プロセスが悪化すると、脳の浮腫や腫れ、DIC症候群の発症を伴う感染性毒性ショックなどの合併症が発生する可能性があります。
最初の兆候
慢性髄膜炎はゆっくりと進行するため、病状の初期兆候はすぐには現れません。感染過程は、徐々に上昇する体温、頭痛、全身倦怠感、食欲不振、そして中枢神経系以外の炎症反応の症状として現れます。免疫不全疾患を患っている人では、体温の指標は正常範囲内にある場合があります。
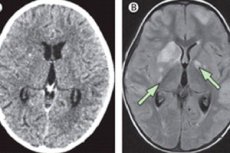
患者に持続性で止まらない頭痛、水頭症、進行性認知障害、神経根症候群、脳神経障害がみられる場合は、まず慢性髄膜炎を除外する必要があります。これらの徴候が認められる場合は、脊髄穿刺、または少なくともMRIまたはCTスキャンを実施する必要があります。
慢性髄膜炎の最も可能性の高い初期症状は次のとおりです。
- 体温の上昇(38~39℃以内で安定)
- 頭痛;
- 精神運動障害;
- 歩行能力の悪化;
- 複視;
- けいれん性の筋肉のけいれん;
- 視覚、聴覚、嗅覚の問題;
- さまざまな強度の髄膜刺激症状。
- 顔面筋、腱および骨膜反射の障害、痙性麻痺および対麻痺の出現、まれに知覚過敏または知覚低下を伴う麻痺、協調運動障害。
- 精神障害、部分的または完全な健忘、聴覚または視覚の幻覚、多幸感または抑うつ状態などの形で現れる皮質障害。
慢性髄膜炎の症状は数ヶ月から数年続くことがあります。場合によっては、患者が目に見えて症状が改善したと感じても、その後再発することもあります。
合併症とその結果
慢性髄膜炎の病態を予測することはほぼ不可能です。ほとんどの場合、病状は後期に現れ、以下の症状として現れることがあります。
- 神経学的合併症:てんかん、認知症、局所神経学的欠陥
- 全身合併症:心内膜炎、血栓症および血栓塞栓症、関節炎;
- 神経痛、脳神経麻痺、対側片麻痺、視覚障害。
- 難聴、片頭痛。
多くの場合、合併症の可能性は慢性髄膜炎の根本的な原因と患者の免疫状態に依存します。寄生虫感染や真菌感染によって引き起こされる髄膜炎は治癒が困難で、再発しやすい傾向があります(特にHIV感染者の場合)。白血病、リンパ腫、または癌性腫瘍を背景に発症する慢性髄膜炎は、特に予後が不良です。
診断 慢性髄膜炎
慢性髄膜炎が疑われる場合は、一般的な血液検査と、禁忌がない場合は髄液検査のための脊髄穿刺が必要です。脊髄穿刺後、血糖値を評価するために血液検査を行います。
追加テスト:
- 生化学的血液検査;
- 白血球式の決定;
- PCRによる血液培養検査。
禁忌がない場合は、できるだけ早く脊髄穿刺を実施します。髄液サンプルを検査室に送ります。この検査は慢性髄膜炎の診断に不可欠です。以下の項目が標準検査として決定されます。
- 細胞数、タンパク質、グルコース;
- グラム染色、培養、PCR。
以下の兆候は髄膜炎の存在を示している可能性があります。
- 高血圧;
- 酒の濁り。
- 白血球(主に多形核好中球)数の増加
- タンパク質レベルの上昇;
- 脳脊髄液と血液中のブドウ糖濃度の比率が低い。
尿や痰のサンプルなど、その他の生物学的材料も細菌培養のために採取されることがあります。
機器による診断には、磁気共鳴画像法やコンピューター断層撮影、変化した皮膚の生検(クリプトコッカス症、全身性エリテマトーデス、ライム病、トリパノソーマ症の場合)、またはリンパ節の腫大(リンパ腫、結核、サルコイドーシス、二次梅毒、HIV感染の場合)などが含まれます。
眼科医による精密検査を実施します。ぶどう膜炎、乾燥性角結膜炎、虹彩毛様体炎、水頭症による視機能低下などが発見される可能性があります。
一般的な検査では、アフタ性口内炎、前房蓄膿、または潰瘍性病変、特にベーチェット病の特徴が明らかになることがあります。
肝臓および脾臓の腫大は、リンパ腫、サルコイドーシス、結核、ブルセラ症の存在を示唆する可能性があります。さらに、化膿性中耳炎、副鼻腔炎、慢性肺疾患、あるいは肺内血流シャントといった誘発因子といった追加の感染源がある場合は、慢性髄膜炎が疑われることがあります。
疫学情報を正確に、かつ完全に収集することは非常に重要です。最も重要な既往歴データは以下のとおりです。
- 結核の存在または結核患者との接触。
- 疫学的に不利な地域への旅行。
- 免疫不全状態の存在または免疫システムの急激な弱体化。[ 10 ]
差動診断
鑑別診断は、さまざまな種類の髄膜炎(ウイルス性、結核性、ボレリア症、真菌性、原生動物によるもの)に加え、以下の項目について行われます。
- 全身病理、腫瘍形成過程、化学療法に関連する無菌性髄膜炎を伴う;
- ウイルス性脳炎を伴う;
- 脳膿瘍、くも膜下出血を伴う;
- 中枢神経系の新生芽腫を伴う。
慢性髄膜炎の診断は、脳脊髄液の検査結果と病因診断(培養、ポリメラーゼ連鎖反応)で得られた情報に基づいて行われます。[ 11 ]
処理 慢性髄膜炎
慢性髄膜炎の原因に応じて、医師は適切な治療を処方します。
- 結核、梅毒、ライム病、またはその他の細菌性疾患と診断された場合、特定の微生物の感受性に応じて抗生物質療法が処方されます。
- 真菌感染がある場合は、主にアムホテリシンB、フルシトシン、フルコナゾール、ボリコナゾール(経口または注射)などの抗真菌剤が処方されます。
- 非感染性の慢性髄膜炎と診断された場合、特にサルコイドーシス、ベーチェット症候群の場合、コルチコステロイドまたは免疫抑制剤が長期にわたって処方されます。
- 脳の膜に癌の転移が検出された場合は、頭部への放射線療法と化学療法が組み合わせられます。
クリプトコッカス症による慢性髄膜炎の場合、アムホテリシン B はフルシトシンまたはフルコナゾールと併用して処方されます。
さらに対症療法も行われ、鎮痛剤、非ステロイド性抗炎症薬、利尿剤、解毒薬などが適応症に応じて使用されます。[ 12 ]
防止
慢性髄膜炎の発症を防ぐための予防策としては、次のような推奨事項があります。
- 個人衛生規則の遵守;
- 病気の人との密接な接触を避ける;
- ビタミンや微量元素が豊富な食品を食事に取り入れる。
- 季節性の病気が流行する時期には、人が密集する場所(特に屋内)を避ける。
- 沸騰させた水またはボトル入りの水のみを飲むこと。
- 熱処理された肉、乳製品、魚介類の摂取
- 淀んだ水域での水泳を避ける;
- 少なくとも週2~3回、住宅敷地内の湿式清掃を行う。
- 身体全体の硬化;
- ストレスと低体温を避ける;
- 活動的なライフスタイルを維持し、身体活動を維持すること。
- さまざまな病気、特に感染性疾患の適切な治療。
- 喫煙、飲酒、薬物摂取をやめること。
- 自己治療の拒否。
多くの場合、慢性髄膜炎は、全身疾患を適時に診断し治療することで予防できます。


