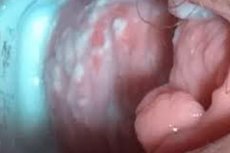
カンジダ症(外陰膣炎)は、生殖年齢の女性に最も多くみられる病態の一つです。この疾患は、カンジダ属の様々な真菌によって引き起こされる炎症過程を特徴とします。治療は病的症状が消失するまで行われます。
カンジダ外陰膣炎はカンジダ症ですか?
カンジダ症(外陰膣炎、カンジダ症とも呼ばれる)は、日和見真菌であるカンジダ菌の活動亢進によって発症する病態です。この菌は人体の粘膜組織に常在していますが、膣内微生物叢のバランスが崩れると、炎症プロセスとそれに伴う病理学的症状が現れます。[ 1 ] 免疫力の低下、様々な感染症、その他の炎症プロセスが、この病態を悪化させます。この症状には、不快感、病的な分泌物の発生、不快な臭いなどが伴います。カンジダ外陰膣炎は、外陰膣炎の約3分の1の原因です。[ 2 ]
違いは、カンジダ症は外陰膣炎としてだけでなく、口腔や泌尿器系にも影響を及ぼすことです。男性にも発症します。
適切な診断措置を講じた上で病気の種類を判定し、正しい診断を下すことができるのは専門医だけです。
疫学
カンジダ性外陰膣炎は長年にわたり、女性の婦人科炎症性疾患の中で最も多くみられる疾患です。病態の頻度は非常に高く、以下の症状が見られます。
- 女性の少なくとも 75% は生涯に少なくとも 1 回はカンジダ外陰膣炎を経験しています。
- 女性の少なくとも50%は病気の再発を経験しました。
- 約8%の患者に、頻繁かつ持続的な外陰膣カンジダ症がみられます。[ 3 ]
一般的な診療では、カンジダ性外陰膣炎は、下部生殖器の炎症過程における症状の15~30%を引き起こすと考えられています。したがって、この疾患は婦人科疾患の中で最も多くみられる疾患の一つと言えるでしょう。
現在までに、酵母様真菌フローラの生物多様性を代表する170種以上の菌が報告されています。その中で圧倒的多数を占め、85%以上がカンジダ・アルビカンスです。
妊娠していない出産可能年齢の患者の約 18% に、無症候性のカンジダ菌叢の保菌が見られます。
原因 カンジダ性外陰炎
真菌フローラは、口腔、膣、大腸の正常な微生物叢に通常存在することが知られています。150種類以上分離されているカンジダ属真菌のうち、人体に病原性があると考えられているのはわずか9種類です。カンジダ性外陰膣炎患者の膣で見つかる酵母菌感染症の約90%は、カンジダ・アルビカンスです。カンジダ・グラブラタ、トロピカリス、パラプシロシスも、それほど一般的ではありませんが、依然として存在します。これらの病変の症状は通常変わりませんが、カンジダ性外陰膣炎の最も頻繁な原因菌であることが証明されているカンジダ・アルビカンスは、この疾患の持続型とはあまり関連がありません。しかし、カンジダは多くの女性の正常なフローラの一部であり、無症状の女性の10%で検出されます。[ 4 ]
カンジダ性外陰膣炎は、ほとんどの場合、免疫力の低下を背景に発症します。病原体が活発に増殖し始めると、不快感や分泌物などの初期症状が現れます。[ 5 ]
真菌感染の増加は、主に以下の原因と関連しています。
- ストレスとともに;
- 一般的な腸内細菌叢の乱れ、糖尿病の不均衡。
- 感染性炎症;
- 妊娠すると、他のホルモンも変化します。
- 免疫抑制薬や抗生物質の使用により;
- 食生活が不規則で、甘いものをたくさん食べる。
- 身体の免疫防御力を弱める慢性疾患がある場合;
- 不十分な性器の衛生、合成ナプキンの頻繁な使用、質の悪い下着の使用。
危険因子
外陰膣炎の発症には多くの要因が関与しますが、病態の直接的な原因となるわけではありません。具体的には以下のような要因が挙げられます。
- 性器の衛生規則の遵守が不十分で、下着や吸収パッドを適切なタイミングで交換しない。
- 乱交的な性関係。
- 外性器のひだにおむつかぶれが発生する(例:肥満)。
- 皮膚疾患(湿疹、乾癬)
- 子宮脱、膣脱;
- 肛門裂傷、直腸膣病変、痔核;
- 性器のすぐ近くにある膿瘍、癰、および膿瘍。
- 妊娠を含む激しいホルモン増加の期間。
- 化学療法、抗生物質療法、ホルモン療法;
- 放射線治療;
- 生殖器のさまざまな慢性疾患。
- 免疫力の急激な低下、感染症の長期化、腫瘍の進行、外科手術。
培養検査で確定診断されたカンジダ性外陰膣炎が4回以上発症した症例を再発性カンジダ性外陰膣炎と定義し、再発性真菌感染症にかかりやすい遺伝的素因を有しています。これらの因子は、カンジダ過敏症反応の素因となることもあります。[ 6 ]
病因
カンジダ症外陰膣炎は、外陰部と膣に影響を及ぼす感染症です。カンジダ属に属する酵母様真菌によって引き起こされます。妊娠可能年齢の女性だけでなく、少女や更年期の女性にも発症します。
カンジダ性外陰膣炎の発症機序は非常に複雑で、完全には解明されていません。この疾患の患者および真菌感染症の保菌者から検出されるカンジダ菌株は、共通の生化学的パラメータを有しています。したがって、感染過程の進行において、身体の全身状態が決して軽視できないほど重要であると結論付けることができます。
開発は段階的に進行します。
- 粘膜組織への真菌の付着。
- 粘膜組織を通して病原体が拡散すること。
- 真菌は粘膜上皮の膜を乗り越えて上皮層に浸透し、さらに結合組織構造に浸透します。
- 感染が血管網に入り込み、他の臓器や器官系に広がります。
病気の軽度の経過は、これらのいずれかの段階で止まる可能性があります。
ほとんどの場合、膣上皮の表層のみが影響を受けますが、このプロセスは何年も続くことがあります。マイクロバイオームのバランスの変化は、病気の悪化を引き起こしたり、寛解や回復につながる可能性があります。[ 7 ]
症状 カンジダ性外陰炎
誘発要因に関係なく、カンジダ性外陰膣炎の症状はほぼ常に同じであり、真菌プロセスの段階のみによって異なります。
急性期は、激しい炎症反応の鮮明な症状を特徴とします。最初の兆候は通常、かゆみや痛みとして現れ、排尿時や性行為、運動時に症状が悪化します。
予備検査では、外陰部の腫れ、外陰部や内腿、会陰部の発赤が認められる場合があります。外性器周辺にびらんが形成される場合もあります。神経症的症状や不眠症が現れる場合もあります。
カンジダ性外陰膣炎の分泌物は、多量の場合も中程度の場合もありますが、多くの場合は「凝乳塊」のような形で、まれに水っぽく、濁った緑色で、不快な臭いを伴う場合もあります。
カンジダ病変の放置された段階には、上行性感染が伴う場合があります。患者には卵巣炎、子宮内膜炎、卵管炎が見られ、わずかな低体温や食事の誤り(甘いもの、辛いスパイスの摂取など)の影響でも再発が発生します。
小児のカンジダ性外陰膣炎
18歳未満の女児におけるカンジダ性外陰膣炎も、カンジダ属の酵母様真菌によって引き起こされます。新生児における感染の主な原因は、分娩時に感染した母親から感染することです。赤ちゃんが産道を通過する際に、真菌叢の代表が皮膚や粘膜に付着し、その後活発に増殖・発達し始めます。さらに、カンジダ症に罹患した家族が以前入浴した浴槽で赤ちゃんを入浴させた場合も、感染の可能性があります。
思春期には、激しいホルモンの変化を背景に、カンジダ性外陰膣炎が発生する可能性があります。
多くの場合、真菌叢の増殖の増加が観察されます。
- 長期にわたる無計画な抗生物質療法により;
- 免疫力が急激に低下し、風邪をひきやすくなります。
- 糖尿病、代謝障害、アレルギー、気管支喘息の場合;
- 頻繁な消化不良に。
- 未熟児の場合;
- 乾燥した暑い条件では;
- 衛生状態が劣悪な環境で生活すること。
子供の診断は、検査と臨床検査および機器による診断の結果に基づいて小児科医によって行われます。
妊娠中のカンジダ外陰膣炎
妊娠中の真菌感染症の急激な増加は、かなり一般的な現象です。多くの場合、この問題は第2トリメスター(妊娠後期)の終わりか第3トリメスター(妊娠後期)の初めに発見されます。分娩開始前に病気を早期に発見し、除去することが重要です。そうすることで、合併症の発生や胎児への感染を防ぐことができます。
妊娠前に少なくとも一度カンジダ症にかかったことがある妊婦の場合、カンジダ性外陰膣炎を発症するリスクは大幅に高くなります。
受胎のほぼ瞬間から、女性の体は大きな変化を遂げ、あらゆる器官や組織の働きに劇的な影響を与えます。ホルモンバランスの変化、女性ホルモンの産生増加、免疫システムの抑制が起こり、特に日和見細菌の活動と割合が抑制されます。さらに、急激なホルモン分泌の急増は膣内の微生物叢のバランスを変化させ、あらゆる感染症に対する女性の感受性を著しく高めます。
カンジダ性外陰膣炎に罹患した妊婦が、適切なタイミングで適切な治療を受ければ、本人だけでなく生まれてくる子供にもリスクはありません。病気が進行し、胎児への悪影響を恐れて治療を拒否した場合、非常に望ましくない結果を招く可能性があります。現代の医薬品には、妊娠中に安全に使用できる薬剤が多数あることを認識することが重要です。これらの薬剤はカンジダ感染症に効果的に対処し、生まれてくる子供に悪影響を与えることはありません。
フォーム
経過のバリエーションに応じて、慢性カンジダ外陰膣炎(3か月以上続く)、急性(1か月未満)、亜急性外陰膣炎(1〜3か月続く)があります。
経過の性質により、持続性(安定した経過)と再発性カンジダ性外陰膣炎(頻繁な悪化と寛解を繰り返す)を区別します。
外陰膣炎は、原因によってカンジダ性だけでなく、細菌性、刺激性、アレルギー性、特異的な原因もあります。特異的な原因としては、結核性、淋菌性、梅毒性、トリコモナス性、そして頻度は低いもののウイルス性が最も多く見られます。
また、症状が見られず、微生物学的診断中に少量の酵母様真菌が検出されるという特徴を持つカンジダ症も別々に区別します。
合併症とその結果
カンジダ性外陰膣炎は、最初は漠然とした、軽微な症状を呈することがあります。特に月経出血の時期には、膣内環境の変化を背景に症状が顕著になります。治療を怠ると、病気は進行し、以下のような様々な合併症を発症するリスクが高まります。
- 生殖器領域の粘液組織の充血;
- 微小骨折、潰瘍の形成;
- カンジダ外陰膣炎の頻繁な再発性悪化。
- 近くの組織や臓器への感染の広がり。
- 生殖器および泌尿器の頻繁な炎症プロセス。
- 免疫力の低下;
- 不妊。
妊娠中にこの病気の治療を怠ると、好ましくない結果が生じます。真菌感染が胎盤膜を貫通し、胎児の子宮内感染につながるケースも稀にあります。しかし、ほとんどの場合、赤ちゃんは分娩中、つまり感染した産道を通過する際にカンジダ症に感染します。
カンジダ性外陰膣炎の重篤な症状は、胎児だけでなく、女性自身にとっても危険です。大量の真菌叢は膣組織の状態に悪影響を及ぼし、強度と弾力性の指標を低下させます。そのため、カンジダ性外陰膣炎を患っている患者は、分娩時に組織損傷や失血などのリスクが著しく高まります。
さらに、この疾患は膣および子宮のびらん性病変の発症と進行に寄与します。びらんはその後、腫瘍を含む他の病変の発症を引き起こす可能性があります。
抗真菌治療で起こりうる副作用には、腹痛、吐き気や嘔吐、下痢、鼓腸、頭痛、中枢神経系障害、筋骨格系障害、発疹、アレルギー反応、月経不順、脱毛症などがあります。[ 8 ]
診断 カンジダ性外陰炎
カンジダ性外陰膣炎の診断は、酵母様真菌フローラが通常体内に生息し、症状がない状態でカンジダが検出されても治療措置を適用する根拠とならないため、かなり複雑な問題です。
いくつかの考慮事項を念頭に置いて包括的な診断スキームを構築することが重要です。
- 皮膚および粘膜のカンジダ病変の症状の存在。
- グラム染色による顕微鏡検査、大量の偽菌糸および真菌の出芽の検出。
- 分泌物を栄養培地に播種し、コロニー形成単位を計数します(カンジダ性外陰膣炎では、CFUは10³/ml以上です)。
- 真菌の成長におけるコロニーパターンと変動の評価。
- 通常は存在しないはずの組織(例えば、肺、尿、体液)上のカンジダ病原体の検出。
- 陽性の体液性および細胞性免疫反応、陽性の皮膚テストの検出。
- 特定の組織反応に基づく生検による真菌感染の検出。
一般的に、カンジダ性外陰膣炎の診断は、臨床情報と検査結果を組み合わせて行われます。検査診断には通常、以下の検査が含まれます。
- カンジダの直接検出法(生検または染色塗抹標本の顕微鏡検査、適切な培地での培養、病原体のDNA検出によるポリメラーゼ連鎖反応)[ 9 ]
- カンジダを検出する間接的な方法(IgG、IgM 血清学的手法)。
診断における「ゴールドスタンダード」は培養法と考えられています。培養法は真菌感染を検出するだけでなく、その数と抗真菌薬への感受性を判定することができます。ただし、この場合、陽性結果を得るためには、すべての分析前推奨事項を遵守する必要があることに留意することが重要です。[ 10 ]
機器による診断が最も一般的に行われます。
- 従来の椅子サイド検査、膣鏡検査(小児科の場合)、子宮頸管鏡検査。
- 膣鏡検査
- 骨盤超音波検査。
差動診断
鑑別診断の過程で、医師は病気の性質(真菌性、微生物性、ウイルス性、アレルギー性、特異的外陰膣炎など)を特定します。
子宮や付属器に影響を及ぼすさまざまな炎症過程を除外するために、骨盤内臓器の超音波診断が行われます。
慢性の再発性外陰膣炎の場合、アレルギー専門医、内分泌専門医、皮膚性感染症専門医、泌尿器科医、外科医、結核専門医などの専門医の診察が必要になることがあります。
近年、迅速診断法の利用がますます増加しており、これにより真菌株を最短時間で正確に特定することが可能になります。この目的のために、真菌フローラの生育に適した環境を備えた既製の検査系が用いられます。迅速診断法の利用は、長い時間を要さない、非常に有望な方法と考えられています。しかしながら、このような診断結果からは、関連する微生物の種類を特定することはできません。
重度の免疫不全を背景に発症する、再発性カンジダ性外陰膣炎の場合、血清中のカンジダ病原体に対する抗体価を評価することが時々行われます。この方法は十分な精度を欠き、結果(陽性、陰性ともに)が誤っている場合が多くあります。
問題は、80% 以上の症例で再発性病変の原因物質が、最も一般的な抗真菌薬に耐性のある混合真菌(カンジダ)フローラであるという事実によって複雑になっています。
連絡先
処理 カンジダ性外陰炎
急性カンジダ性外陰膣炎は抗真菌薬で治療されます。カンジダ性外陰膣炎のほとんどはC. albicans属真菌による二次性であり、C. albicansはアゾール系抗真菌薬に耐性を示さないため、これらの薬剤が第一選択薬となります。[ 11 ]
複合曝露 - これは医師の主な任務です。標準的な抗真菌剤は、坐剤、錠剤、膣軟膏の形で処方されます。
カンジダ性外陰膣炎に最もよく使われる薬:
- ピマフシンは、妊娠中および授乳中の使用が承認された最新の薬剤です。
- リバロール - 膣坐剤。妊娠初期には禁忌です。
- マイコソンは、膣坐剤、膣クリームの形態の抗真菌剤です。
- ジノペバリルはエコナゾールを主成分とする薬剤で、組織の深部に浸透し、真菌感染症の発症を抑制します。膣坐剤の副作用としては、粘膜の炎症や灼熱感などが挙げられます。
- ザレイン - キャンドルは1回使用し、就寝前に膣の奥深くに挿入します。1週間後には再塗布できます。
- クロトリマゾールは、顕著な抗菌作用、抗真菌作用、抗炎症作用を持つ一般的な薬剤です。妊娠初期には処方されません。
- ジフルカン、フルコナゾール、フシス、フルコスタットを1日1回150mg服用してください。再発時には、1ヶ月ごとに150mgを定期的に服用することも可能です。治療期間は4~12ヶ月です。めまい、吐き気、頭痛などの副作用が起こる可能性があります。
抗真菌薬の投与方法はいくつかあり、フルコナゾール150 mgまたはテルコナゾールを単回経口投与、あるいは3~7日間の反復投与レジメン(市販薬として入手可能)などがあります。これらの選択肢は、合併症のない疾患(免疫能正常または非再発性カンジダ性外陰膣炎など)の患者には同等の効果を示します。したがって、治療の決定は、費用、患者の希望、薬物相互作用に基づいて行われます。治療に反応しない患者では、標準治療に耐性を示すことが多い他のカンジダ属を調べるために培養検査が必要になる場合があります。[ 12 ]
免疫抑制または再発性感染の患者を含む複雑性カンジダ外陰膣炎では、少なくとも1週間の膣内アゾール療法、または3日に1回150 mg(腎臓補正CrCl <50 mL/分)の用量で3回投与する経口フルコナゾール療法などの長期治療レジメンが実施される。再発性カンジダ外陰膣炎の患者には、経口フルコナゾールを毎週6か月間投与する抑制療法が有効な場合がある。しかし、経口抗真菌剤は妊婦には投与すべきではない。このような患者には7日間の膣内治療が推奨される。フルコナゾールは授乳中の女性にも安全であると考えられている。[ 13 ] 非薬理学的治療(膣内または経口ヨーグルト療法、膣内のニンニク投与、スプレー塗布など)は効果的ではなかった。
一方、カンジダ性外陰膣炎の治療において選択される薬剤は、フルコナゾールに感受性を示さない菌株にも作用する、非常に活性の高い抗真菌薬であるイトラコナゾールです。イトラコナゾールの作用下で真菌細胞は死滅し、回復が起こります。この薬剤は活性代謝物であるヒドロキシイトラコナゾールを代表としており、投与終了後も治療効果を持続させます。有効成分は、血中濃度の4倍、生殖器組織に濃縮されます。
イトラコナゾールは急性カンジダ性外陰膣炎に処方されます。
- 1日2回200 mg(コース - 1日)
- 1日1回200mg(3日間)。
イトラコナゾールは慢性カンジダ性外陰膣炎の再発に使用されます。
- 現地の治療法を背景に、1週間毎日200 mgを服用し、また数か月間(最長6か月間)月例サイクルの初日に200 mgを服用します。
- 性交渉の相手も同時に治療します。
理学療法治療
持続性カンジダ外陰膣炎の治療には、以下の理学療法が用いられることがあります。
- レーザー療法 - 抗炎症作用と鎮痛作用があり、局所免疫を強化し、組織と骨盤内臓器の血液循環を改善します。
- 磁気療法 - 疼痛症候群を解消し、生殖器系の感染および炎症プロセスを取り除き、病気や損傷した組織の回復を促進します。
- 超音波導入 - 組織の浸透性を高め、炎症の焦点への薬剤の浸透を改善します。
- 超音波療法 - 痛みを取り除き、炎症反応の進行を阻止し、局所的な血液循環を改善します。
理学療法の処置は安全で、副作用を伴わず、主な治療をうまく補完します。
ハーブ療法
カンジダ症やその他の外陰膣炎には、民間療法がよく用いられます。主に様々な薬用植物の煎じ薬や煎じ液が使用されます。最も人気のあるレシピは以下の通りです。
- 経口摂取用の煎じ薬(オーク樹皮、イラクサの葉、麦角、薬用カレンデュラなど)。これらの煎じ薬を全身に使用すると、体の防御力を強化し、粘膜組織の保護特性を向上させるのに役立ちます。
- カモミール、カレンデュラ、セージの煎じ液は、おむつ替えやスプレーに使えます。これらの植物には抗炎症作用と抗真菌作用があります。
放置された外陰膣炎や粘膜組織の萎縮性変化については、ハーブ療法は推奨されません。そのような治療では不十分な場合があります。速やかに医師に相談し、本格的な抗カンジダ療法と強壮療法を受けることが重要です。
防止
予防策としては、特に肥満や室内温度が高い場合など、性器の衛生に関する推奨事項を厳守すること、下着や生理用ナプキンを適時に交換すること、天然素材の下着を着用することなどが挙げられます。合成繊維は皮膚の正常な「呼吸」を妨げ、汗の濃度を高め、病原菌の増殖に好都合な条件を作り出すことに留意することが重要です。
乱交的な性関係を排除し、無防備な性行為(特にカジュアルなパートナーとの性行為)を行わないことが望ましいです。
健康的で質の高い食事を摂り、体重を管理することが重要です。食事には、野菜製品(葉野菜、ベリー類、果物)、発酵乳製品、シリアルなどを積極的に摂りましょう。焼き菓子、菓子、動物性脂肪、辛いスパイスは大量に摂取しないでください。
ホルモン避妊薬を含むあらゆる薬は、必ず医師に相談してから服用してください。真菌感染症を起こしやすい方は、医師にお知らせください。
決してスプレーを乱用してはいけません。「処方箋」として使うのはやめましょう。頻繁かつ乱暴にスプレーすると、膣粘膜から有益な微生物が洗い流され、健全な細菌バランスが崩れてしまいます。
予防のために定期的に婦人科を受診することをお勧めします。
予測
適切な診断と治療を行えば、この疾患の予後は良好であると考えられます。適切な治療にもかかわらず、再発は比較的多く、健康な人では14%から28%と推定されています。[ 14 ] 再発の原因としては、ほとんどの場合、膣内の微生物の持続感染、または同一株のカンジダによる内因性再感染が挙げられます。頻度は低いものの、新しい株のカンジダが原因となる場合もあります。再発は、抗生物質の使用、性行為、または食事要因によって引き起こされることがあります。遺伝的素因も再発リスクに影響を与える可能性があります。
十分な活性スペクトルを持つ既知の抗真菌剤を使用した新しい治療法の開発に取り組み、再発を防ぐために感染性病原体とすべての感染巣への同時影響の可能性を評価することは、医学の重要な課題です。
適切な治療は通常効果的です。臨床検査と機器検査の後、医師は適切な薬を処方し、衛生管理と生活習慣に関するアドバイスを提供します。カンジダ症による外陰膣炎は、発症初期に治療する方が効果的であるため、最初の症状が現れた時点で医師の診察を受けることをお勧めします。そうすることで、深刻な合併症を回避し、慢性化を防ぐことができます。


