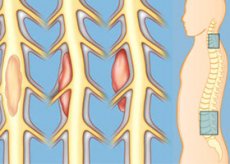
脊髄腫瘍は、脊髄実質内(髄内)に発生して組織を直接損傷するケースと、脊髄外(髄外)に発生して脊髄と神経根を圧迫するケースがあります。症状には、進行性の背部痛と、脊髄または神経根の病変部位に対応する神経学的欠損などがあります。診断はMRIによって行われます。治療には、コルチコステロイド、外科的切除、放射線療法などがあります。
脊髄腫瘍は、髄内(脊髄実質内)または髄外(実質外)に発生することがあります。最も一般的な髄内腫瘍は神経膠腫(例:上衣腫、低分化星細胞腫)です。髄外腫瘍は、硬膜内または硬膜外に発生することがあります。硬膜内腫瘍のほとんどは良性で、典型的には髄膜腫と神経線維腫が挙げられ、これらは原発性であることが最も多いです。硬膜外腫瘍のほとんどは転移性で、通常は肺癌、乳癌、前立腺癌、腎臓癌、甲状腺癌、またはリンパ腫(例:ホジキンリンパ腫、リンパ肉腫、網状細胞肉腫)から発生します。
髄内腫瘍は脊髄実質に浸潤し、破壊します。複数の脊髄節に広がることもあり、脊髄空洞症を引き起こすこともあります。硬膜内腫瘍および硬膜外腫瘍は、脊髄または神経根を圧迫することで神経損傷を引き起こします。多くの硬膜外腫瘍は、脊髄を圧迫する前に骨破壊を引き起こします。
脊髄腫瘍の症状
症状と診断
- 体位を変えても改善しない持続的な腰痛
- 夜間痛、体重減少
- 血液タンパク質電気泳動(骨髄腫)
- PSA>10ng/ml
- MPT、CT、X線検査は65%の有益性がある
- 同位元素シンチグラフィーは骨芽細胞腫瘍の診断に有用である
初期症状は疼痛です。疼痛は徐々に増強し、活動とは無関係に起こり、横になると悪化します。疼痛は背部に限局する場合もあれば、皮膚分節に沿って放散する場合(根性疼痛)、あるいはこれらの両方を伴う場合もあります。神経学的欠損は後期に現れます。最も典型的な症状は、痙性麻痺、尿失禁および便失禁、そして特に障害された脊髄節以下の感覚神経路の一部または全部の機能不全です。この欠損は通常両側性です。
髄外腫瘍の患者の多くは疼痛を訴えますが、中には下肢遠位部の感覚障害や分節性神経障害、脊髄圧迫を最初の臨床症状として呈する患者もいます。脊髄圧迫の症状は、硬膜外腫瘍のほとんどが転移性であるため、急速に悪化する傾向があります。神経根圧迫の症状もよく見られ、疼痛と知覚異常に続いて感覚低下、筋力低下が起こり、圧迫が長期にわたると、疼痛症候群の持続期間に相当する疲労感が見られます。
好意的
- 類骨骨腫
- 骨芽腫
悪性
- 骨髄腫
- 骨肉腫
- 軟骨肉腫
- 骨への転移
悪性
- 全症例の75%は50歳以上の患者である。
- 30%の症例では腫瘍病理の病歴がある
- 腰痛症例の1%未満
理由
- 2/3の転移
- 最も一般的な原発腫瘍は骨髄腫である
- 椎外腫瘍:膵臓、腎臓、後腹膜リンパ腫症
- 転移性腫瘍
最も一般的な原因は、降順で次のとおりです。
- 肺
- 胸
- 前立腺
- 腎臓
- 起源不明
- 肉腫
- リンパ腫
- 結腸
- 甲状腺
- メラノーマ
転移の局在
- 頸椎 6 - 19%
- 胸部 - 49%
- 腰部 - 46%
脊髄腫瘍の診断と治療
進行性、難治性、夜間痛、または神経根性痛、分節性神経障害、あるいは脊髄または神経根の障害を示唆する原因不明の神経障害がある場合、脊髄腫瘍が疑われます。肺腫瘍、乳房腫瘍、前立腺腫瘍、腎臓腫瘍、甲状腺腫瘍、またはリンパ腫の患者に原因不明の背部痛がある場合にも、脊髄腫瘍が疑われます。診断には脊髄患部のMRI検査が行われます。CT検査も代替検査法として用いられますが、得られる情報量は少なくなります。分節性神経障害または脊髄圧迫の疑いのある患者は、緊急の診断と治療が必要です。
MRIで脊椎腫瘍が認められない場合は、他の占拠性病変(例:膿瘍、動静脈奇形)や傍脊椎腫瘍を考慮する必要があります。他の適応症で施行された脊椎X線検査では、転移性腫瘍による骨破壊や傍脊椎組織の浸潤が認められる場合があります。
神経脱落症状のある患者には、脊髄腫脹を軽減し機能を維持するために、コルチコステロイド(例:デキサメタゾン50mgを静脈内投与し、その後10mgを1日4回経口投与)を速やかに投与すべきである。脊髄を圧迫する腫瘍は、可能な限り迅速に治療すべきである。良好な位置にある腫瘍の中には、外科的に切除できるものもある。
これらの患者の約半数では、この障害は消失します。外科的に切除できない腫瘍は、外科的減圧術の有無にかかわらず、放射線療法で治療されます。脊髄を圧迫する硬膜外転移性腫瘍は通常、外科的に切除した後、放射線療法を行います。脊髄を圧迫しない硬膜外転移は、放射線療法のみで治療できますが、放射線療法が無効の場合は切除が必要になることもあります。



 [
[