副甲状腺
最後に見直したもの: 04.07.2025
1879年、スウェーデンの科学者S.サンドストロームはヒトの副甲状腺を記述し、命名しました。副甲状腺は重要な臓器であり、その機能はカルシウムとリンの代謝を調節する主要な因子の一つである副甲状腺ホルモン(PTH)を産生・分泌することです。
上副甲状腺(glandula parathyroidea superior)と下副甲状腺(glandula parathyroidea inferior)は、甲状腺の各葉の背面に位置する円形または卵形の腺体で、それぞれ上部と下部にあります。それぞれの腺の長さは4~8 mm、幅は3~4 mm、厚さは2~3 mmです。これらの腺の数は一定ではなく、2個から7~8個まで変動しますが、平均4個です。これらの腺の総重量は平均1.18 gです。
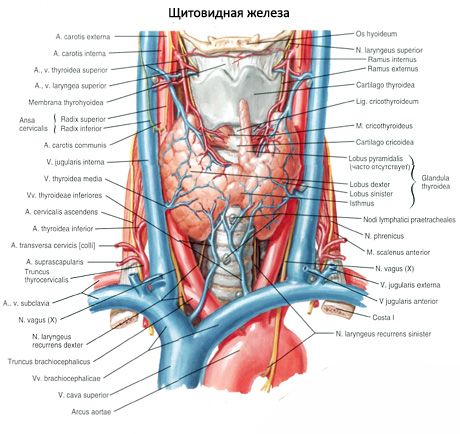
副甲状腺は甲状腺よりも色が薄く(小児では淡いピンク色、成人では黄褐色)、副甲状腺は甲状腺組織への下甲状腺動脈またはその枝の貫通部に位置することが多い。副甲状腺は自身の線維性被膜によって周囲の組織から隔てられており、そこから結合組織層が腺内に伸びている。線維性被膜には多数の血管が含まれ、副甲状腺を上皮細胞のグループに分けている。
腺の実質は、主副甲状腺細胞と好酸性副甲状腺細胞によって形成され、これらは束状またはクラスター状に形成され、薄い結合組織線維の束に囲まれています。両細胞は、副甲状腺細胞の発達における異なる段階と考えられています。主副甲状腺細胞は多面体の形をしており、多数のリボソームを含む好塩基性の細胞質を有しています。これらの細胞は、暗色(活発に分泌)と淡色(あまり分泌活動がない)に区別されます。好酸性副甲状腺細胞は大きく、輪郭が明瞭で、グリコーゲン粒子を含む多数の小さなミトコンドリアを含んでいます。
副甲状腺ホルモンであるパラチロキシン(副甲状腺ホルモン)は、タンパク質から構成され、リン・カルシウム代謝の調節に関与しています。副甲状腺ホルモンは、ビタミンDの存在下で尿中へのカルシウム排泄を減少させ、腸管におけるカルシウム吸収を促進します。チロカルシトニンは副甲状腺ホルモンの拮抗薬です。
副甲状腺の胚発生
副甲状腺は、対になった第III鰓嚢と第IV鰓嚢の上皮から発達します。発生第7週目には、体部の上皮原基が鰓嚢の壁から離れ、成長の過程で尾側へ移動します。その後、形成中の副甲状腺は、甲状腺の左右葉の後面に恒久的な位置を占めます。
 [ 7 ], [ 8 ], [ 9 ], [ 10 ], [ 11 ], [ 12 ]
[ 7 ], [ 8 ], [ 9 ], [ 10 ], [ 11 ], [ 12 ]
副甲状腺の血管と神経
副甲状腺への血液供給は、上甲状腺動脈と下甲状腺動脈の枝、そして食道枝と気管枝によって行われます。静脈血は、同じ名前の静脈から流れ出ます。副甲状腺の神経支配は、甲状腺の神経支配と似ています。
副甲状腺の加齢に伴う特徴
新生児の副甲状腺の総重量は6~9mgの間で変動します。生後1年間で総重量は3~4倍に増加し、5歳までに再び2倍、10歳までに3倍になります。20歳を過ぎると、4つの副甲状腺の総重量は120~140mgに達し、老齢期まで一定に保たれます。どの年齢においても、女性の副甲状腺の重量は男性よりもわずかに大きくなります。
通常、人には2対の副甲状腺(上部と下部)があり、甲状腺の背面、被膜の外側、上極と下極の近くにあります。ただし、副甲状腺の数と位置はさまざまであり、最大12個の副甲状腺が見つかることもあります。それらは、甲状腺と胸腺の組織、前縦隔と後縦隔、心膜、食道の後ろ、頸動脈の分岐部領域に位置できます。上部副甲状腺は扁平な卵形をしており、下部副甲状腺は球形です。寸法は約6x3〜4x1.5〜3 mm、総重量は0.05〜0.5 g、色は赤みがかったまたは黄褐色です。副甲状腺への血液供給は主に下甲状腺動脈の枝によって行われ、静脈流出は甲状腺、食道、気管の静脈を通して行われます。副甲状腺は、反回神経と上喉頭神経の交感神経線維によって神経支配され、副交感神経支配は迷走神経によって行われます。副甲状腺は薄い結合組織の被膜で覆われており、そこから伸びる隔壁が腺内に浸透しています。隔壁は血管と神経線維を含んでいます。副甲状腺の実質は、副甲状腺細胞、または主細胞で構成されており、染色の程度に応じて、ホルモン活性の明るい細胞または光沢のある細胞と、休止状態の暗い細胞が区別されます。主細胞は、クラスター、索状物、クラスターを形成し、高齢者では、空洞内にコロイドを含む濾胞を形成します。成人では、主に副甲状腺の辺縁部に、エオジン染色で好酸性細胞または好酸性細胞が出現します。これらは退化した主細胞です。副甲状腺には、主細胞と好酸性細胞の間の移行形態も見られます。
副甲状腺ホルモンの合成、構造解読、代謝研究における最初の成果は、1972年以降に達成されました。副甲状腺ホルモンは、システインを含まない84個のアミノ酸残基からなる単鎖ポリペプチドで、分子量は約9500ダルトンです。副甲状腺において、生体前駆体であるプロ副甲状腺ホルモン(proPTH)から生成されます。proPTHは、NH2末端に6個のアミノ酸が追加されています。proPTHは、副甲状腺の主要細胞(顆粒小胞体)で合成され、ゴルジ体におけるタンパク質分解によって副甲状腺ホルモンに変換されます。その生物学的活性は、PTHの活性よりも著しく低いです。明らかに、proPTHは健常者の血液中には存在しませんが、病的状態(副甲状腺腺腫)では、PTHとともに血液中に分泌されることがあります。最近、プロPTHの前駆体であるプレプロPTHが発見されました。プレプロPTHは、NH2末端に25個のアミノ酸残基が追加されています。したがって、プレプロPTHは115個のアミノ酸残基、プロPTHは90個、PTHは84個のアミノ酸残基で構成されています。
ウシおよびブタの副甲状腺ホルモンの構造は現在、完全に解明されています。ヒトの副甲状腺ホルモンは副甲状腺腺腫から単離されていますが、その構造は部分的にしか解読されていません。副甲状腺ホルモンの構造には違いがありますが、動物とヒトの副甲状腺ホルモンは交差免疫反応性を示します。最初の34アミノ酸残基からなるポリペプチドは、実質的に天然ホルモンの生物学的活性を保持しています。これにより、分子のカルボキシル末端の残りのほぼ%は、副甲状腺ホルモンの主な効果に直接関係していないと推測できます。副甲状腺ホルモンのフラグメント1-29も、特定の生物学的および免疫学的活性を示します。生物学的に不活性なフラグメント53-84も免疫学的効果を示します。つまり、副甲状腺ホルモンのこれらの特性は、その分子の少なくとも2つのセクションで示されます。
血液中に循環する副甲状腺ホルモンは不均一であり、副甲状腺から分泌される本来のホルモンとは異なります。血液中には少なくとも3種類の副甲状腺ホルモンが存在します。分子量9,500ダルトンの完全副甲状腺ホルモン、分子量7,000~7,500ダルトンの副甲状腺ホルモン分子のカルボキシル基から抽出された生物学的に不活性な物質、そして分子量約4,000ダルトンの生物学的に活性な物質です。
静脈血中にはさらに小さな断片が見つかり、末梢で形成されたことがわかった。副甲状腺ホルモン断片が形成される主な臓器は、肝臓と腎臓であった。これらの臓器における副甲状腺ホルモンの断片化は、肝疾患および慢性腎不全(CRF)で増加した。これらの状況下では、副甲状腺ホルモン断片は健常者よりも有意に長く血流中に残留した。肝臓は主に完全な副甲状腺ホルモンを吸収したが、カルボキシル末端またはアミノ末端副甲状腺ホルモン断片を血中から除去しなかった。腎臓は副甲状腺ホルモン代謝において主導的な役割を果たした。腎臓は、カルボキシル末端免疫反応性ホルモンの代謝クリアランスの約60%と、副甲状腺ホルモンのアミノ末端断片の45%を占めた。副甲状腺ホルモンの活性アミノ末端断片の代謝の主な部位は骨であった。
副甲状腺ホルモンの脈動的な分泌が検出され、夜間に最も強くなりました。夜間睡眠開始から3~4時間後には、血中濃度は日中の平均値の2.5~3倍に上昇しました。
副甲状腺ホルモンの主な機能は、カルシウムの恒常性を維持することです。同時に、血清カルシウム(総カルシウム、特にイオン化カルシウム)は副甲状腺ホルモン分泌の主な調節因子です(カルシウム濃度の低下は副甲状腺ホルモン分泌を刺激し、増加はそれを抑制します)。つまり、この調節はフィードバック原理に従って行われます。低カルシウム血症の状態では、プロPTHから副甲状腺ホルモンへの変換が増加します。血中のマグネシウム含有量も副甲状腺ホルモンの放出に重要な役割を果たします(マグネシウム濃度の上昇は副甲状腺ホルモン分泌を刺激し、減少は副甲状腺ホルモン分泌を抑制します)。副甲状腺ホルモンの主な標的は腎臓と骨格ですが、腸管におけるカルシウム吸収、炭水化物耐性、血清脂質レベル、インポテンスや皮膚のかゆみの発症における役割などに対する副甲状腺ホルモンの影響は知られています。
副甲状腺ホルモンの骨に対する効果を特徴付けるには、骨組織の構造、その生理的吸収と再構築の特徴に関する簡単な情報を提供する必要があります。
体内のカルシウムの大部分(最大99%)は骨組織に含まれていることが知られています。骨ではカルシウムはリン-カルシウム化合物の形で存在するため、総リン含有量の%は骨にも含まれています。骨組織は一見静的な性質に見えますが、常にリモデリングされ、活発に血管が発達し、高い機械的特性を有しています。骨は、ミネラル代謝の恒常性維持に必要なリン、マグネシウム、その他の化合物の動的な「貯蔵庫」です。骨の構造は、90~95%のコラーゲン、少量のムコ多糖類、および非コラーゲンタンパク質からなる有機マトリックスと密接に関連する高密度のミネラル成分で構成されています。骨のミネラル部分は、ヒドロキシアパタイト(実験式:Ca10(PO4)6(OH)2)と非晶質リン酸カルシウムで構成されています。
骨は、未分化の間葉細胞に由来する骨芽細胞によって形成されます。これらは単核細胞であり、有機骨基質の成分合成に関与しています。骨表面に単層で存在し、類骨と密接に接触しています。骨芽細胞は類骨の沈着とそれに続く石灰化を担っています。その生命活動の産物はアルカリホスファターゼであり、血中含有量はそれらの活動の間接的な指標となります。石灰化した類骨に囲まれた一部の骨芽細胞は、単核細胞である骨細胞に変化します。骨細胞の細胞質は、隣接する骨細胞の管と関連する管を形成します。骨芽細胞は骨のリモデリングには関与しませんが、血清中のカルシウム濃度を迅速に調節するために重要な、骨小窩周囲の破壊プロセスに関与しています。骨吸収は、単核マクロファージの融合によって形成されたと思われる巨大な多核細胞である破骨細胞によって行われます。また、破骨細胞の前駆細胞は骨髄の造血幹細胞である可能性も考えられています。これらは可動性があり、骨と接触する層を形成し、骨吸収が最も激しい領域に位置します。破骨細胞は、タンパク質分解酵素と酸性ホスファターゼの放出により、コラーゲンの分解、ハイドロキシアパタイトの破壊、およびマトリックスからのミネラルの除去を引き起こします。新しく形成された、ミネラル化が不十分な骨組織(類骨)は、破骨細胞の吸収に対して抵抗性があります。骨芽細胞と破骨細胞の機能は独立していますが、互いに調整されており、正常な骨格リモデリングにつながります。骨の長さの成長は軟骨内骨化に依存し、幅と厚さの成長は骨膜骨化に依存します。47 Caを用いた臨床研究では、骨格中のカルシウム含有量の最大18%が毎年更新されることが示されています。骨が損傷(骨折、感染症など)を受けると、変化した骨は吸収され、新しい骨が形成されます。
骨吸収と骨形成の局所的過程に関与する細胞複合体は、基本多細胞リモデリングユニット(BMU)と呼ばれます。BMUは、カルシウム、リン、その他のイオンの局所濃度、骨の有機成分、特にコラーゲンの合成、骨の組織化と石灰化を制御します。
副甲状腺ホルモンが骨格骨に及ぼす主な作用は、骨吸収プロセスを促進することであり、骨構造のミネラル成分と有機成分の両方に作用します。副甲状腺ホルモンは破骨細胞の成長と活性を促進し、骨溶解作用の増強と骨吸収の増加を伴います。この場合、ハイドロキシアパタイト結晶が溶解し、カルシウムとリンが血中に放出されます。このプロセスは、血中カルシウム濃度を上昇させる主なメカニズムです。このプロセスは、骨小窩周囲骨(深部骨細胞)からのカルシウムの動員、骨芽細胞から破骨細胞への増殖、そして骨(表層骨細胞)からのカルシウム放出を調節することで血中カルシウム濃度を一定に維持するという3つの要素から構成されます。
したがって、副甲状腺ホルモンはまず骨細胞と破骨細胞の活性を高め、骨溶解を促進し、血中カルシウム濃度の上昇と尿中カルシウムおよびオキシプロリンの排泄増加を引き起こします。これが副甲状腺ホルモンの最初の定性的かつ迅速な効果です。副甲状腺ホルモンの骨に対する2番目の効果は量的です。これは破骨細胞プールの増加に関連しています。活発な骨溶解により、骨芽細胞の増殖増加の刺激が起こり、再吸収と再吸収優位の骨形成の両方が活性化されます。副甲状腺ホルモンが過剰になると、骨のバランスが悪化します。これには、コラーゲンの分解産物とムコ多糖類の構造に含まれるシアリン酸であるオキシプロリンの過剰排泄が伴います。副甲状腺ホルモンは環状アデノシン一リン酸(cAMP)を活性化します。副甲状腺ホルモンの投与後に尿中の cAMP 排泄量が増加すると、副甲状腺ホルモンに対する組織の感受性の指標として役立ちます。
副甲状腺ホルモンが腎臓に及ぼす最も重要な影響は、リンの再吸収を減少させ、リン酸塩尿を増加させることです。減少のメカニズムはネフロンの部位によって異なります。近位部では、副甲状腺ホルモンのこの影響は透過性の増加によるもので、cAMPの関与で発生しますが、遠位部ではcAMPに依存しません。副甲状腺ホルモンのリン酸塩尿への影響は、ビタミンD欠乏、代謝性アシドーシス、およびリン含有量の減少によって変化します。副甲状腺ホルモンは、尿細管でのカルシウムの再吸収をわずかに増加させます。同時に、近位部ではカルシウムの再吸収を減少させ、遠位部では増加させます。後者は支配的で、副甲状腺ホルモンはカルシウムクリアランスを低下させます。副甲状腺ホルモンは、ナトリウムとその重炭酸塩の尿細管での再吸収を減少させます。これは、副甲状腺機能亢進症におけるアシドーシスの発症を説明できる可能性があります。腎臓におけるビタミンD 3の活性型である1,25-ジオキシコレカルシフェロール1,25(OH2 )D 3の生成を促進します。この化合物は、小腸壁に存在する特定のカルシウム結合タンパク質(CaBP)の活性を刺激することで、小腸におけるカルシウムの再吸収を促進します。
副甲状腺ホルモンの正常値は平均0.15~0.6 ng/mlです。これは年齢と性別によって異なります。20~29歳の血液中の副甲状腺ホルモンの平均値は(0.245±0.017)ng/ml、80~89歳では(0.545±0.048)ng/mlです。70歳の女性の副甲状腺ホルモン値は(0.728±0.051)ng/ml、同年齢の男性では(0.466±0.40)ng/mlです。このように、副甲状腺ホルモンの値は加齢とともに増加しますが、その増加の度合いは女性の方がより大きくなります。
原則として、高カルシウム血症の鑑別診断にはいくつかの異なる検査を使用する必要があります。
OV Nikolaev と VN Tarkaeva (1974) の分類に基づいて、私たちが開発した臨床的および病原的な分類を紹介します。
副甲状腺ホルモンの分泌障害および感受性に関連する疾患の臨床的および病因的分類
原発性副甲状腺機能亢進症
- 病因別:
- 過剰機能性腺腫;
- OGDの過形成;
- 機能亢進性副甲状腺癌;
- 多発性内分泌腫瘍症I型および副甲状腺機能亢進症(ウェルマー症候群)
- 多発性内分泌腫瘍症 II 型および副甲状腺機能亢進症(シップル症候群)
- 臨床的特徴によると:
- 骨の形:
- 骨粗鬆症、
- 線維嚢胞性骨炎、
- 「ページトイド」;
- 内臓疾患型:
- 腎臓、胃腸管、神経精神領域に主な損傷が起こります。
- 混合形式。
- 骨の形:
- 下流:
- 辛い;
- 慢性的な。
二次性副甲状腺機能亢進症(長期にわたる低カルシウム血症および高リン血症を伴う副甲状腺の二次的機能亢進および過形成)
- 腎臓病理学:
- 慢性腎不全;
- 尿細管症(アルブライト・ファンコニ型)
- 腎臓くる病。
- 腸の病理:
- 吸収不良症候群。
- 骨病理学:
- 老人性骨軟化症;
- 産褥;
- 特発性の;
- パジェット病。
- ビタミンD欠乏症:
- 腎臓病;
- 肝臓;
- 遺伝性の酵素欠乏症。
- 悪性疾患:骨髄腫。
第三次性副甲状腺機能亢進症
- 長期にわたる二次性副甲状腺機能亢進症を背景に発症する、副甲状腺の自律機能性腺腫。
偽性副甲状腺機能亢進症
- 副甲状腺以外の起源の腫瘍による副甲状腺ホルモンの産生。
副甲状腺のホルモン不活性嚢胞および腫瘍形成
- 嚢胞。
- ホルモン不活性腫瘍または癌。
副甲状腺機能低下症
- 先天性の副甲状腺の発育不全または欠如。
- 特発性、自己免疫起源。
- 術後、副甲状腺の除去に関連して発症します。
- 血液供給と神経支配の障害による術後。
- 外因性および内因性の放射線障害(外部放射線療法、放射性ヨウ素による甲状腺疾患の治療)。
- 出血または梗塞による副甲状腺の損傷。
- 感染性病変。
偽性副甲状腺機能低下症
- タイプ I - 標的臓器が副甲状腺ホルモンに対して不応性であり、アデニル酸シクラーゼに依存する。
- タイプ II - 標的臓器の副甲状腺ホルモンに対する無反応性。アデニル酸シクラーゼとは無関係。自己免疫起源の可能性がある。
偽性副甲状腺機能低下症
特徴的な生化学的障害およびテタニーを伴わない偽性副甲状腺機能低下症患者の家族の健康な親族に、偽性副甲状腺機能低下症の身体的徴候が認められる。
 [ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ], [ 18 ], [ 19 ], [ 20 ], [ 21 ]
[ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ], [ 18 ], [ 19 ], [ 20 ], [ 21 ]


