記事の医療専門家
新しい出版物
「関節炎」という複合的な用語は、文字通り、関節症を背景とした患者が、同じ関節に炎症という形で新たな病態、すなわち炎症過程を発症することを意味します。この疾患は複雑で、破壊的メカニズムと炎症的メカニズムが同時に作用します。このような病態の治療は、理学療法などを用いて可能な限り包括的に行う必要があります。
多くの場合、変形性関節症の診断は、変形性関節症の急性期(悪化期)にある患者に下されます。
疫学
変形性関節症は比較的一般的な疾患で、100人中5~10人程度が診断されており、これは決して無視できる数字ではありません。さらに、過去10年間でこの疾患の発症率は毎年増加しています。しかし、多くの専門家は、関節炎の患者全員が医療機関を受診するわけではないため、これらの数字は実際の統計を反映していないと考えています。
20~40歳では男性に病変が多く見られ、40~60歳では女性に多く見られます。60歳以降は、性別に関わらず発生率はほぼ同じです。
最も影響を受けやすいのは、膝関節、股関節、肩関節などの大きな関節です。職業上、上肢、手、指の単調な動作を強いられる人は、主に小さな関節に影響が出ます。このような状況では、中手指節関節が主に影響を受けます。
原因 関節炎
変形性関節症の発症の根本原因は、関節にかかる病的な負荷と、(何らかの理由で)関節がそれに抵抗できないことです。言い換えれば、加齢に伴う変化、強い負荷、栄養不足といった要因によって関節が損傷を受け、軟骨の損傷、菲薄化、骨成分のずれや破壊が起こります。さらに、既に形成された変形性関節症に炎症反応、すなわち関節炎が加わります。
炎症の出現は、多くの場合、軽度の低体温、気象条件の急激な変化、外傷、感染性病変、ストレスなどによって起こります。
感染症は、急性呼吸器感染症、急性呼吸器ウイルス感染症、肺炎、尿路感染症などによって発症することが多いです。免疫力が弱い場合、病原体は変性した組織に容易に定着します。
場合によっては、結核菌、淡蒼球菌トレポネーマ、ブルセラ菌など、特定の種類の病原体であることもあります。
外傷性関節炎 - 関節炎は、急性外傷(骨折、開放性関節損傷など)または慢性外傷(スポーツによる過負荷、職業上の「習慣的な」露出)、および再建介入(特に外科的、歯科的)によって引き起こされます。
危険因子
複合型変形性関節症と関節炎の発症の根本的な要因としては、次のようなものが考えられます。
- 高齢。年齢とともに関節疾患のリスクは著しく高まると考えられています。女性の場合、50~55歳以降に発症する可能性が高くなります。
- 有害な習慣。喫煙、アルコールの乱用、薬物の使用は問題の一因となります。
- 毒性作用(職業性、アルコール中毒)。
- 栄養に関する誤り(不完全で単調な食事、不健康な食品の摂取)。
- 肥満。
- 運動機能低下、身体活動不足。
- アレルギーや自己免疫プロセスによって引き起こされる病状の存在(強皮症、気管支喘息、全身性エリテマトーデス、花粉症、糸球体腎炎など)。
- 外傷性関節損傷。
- 関節への過度のストレス、スポーツや職業上の過負荷。
- 慢性感染症。
- 神経病理学、代謝障害、内分泌障害(糖尿病、甲状腺疾患)。
- 先天性の関節異常。
- 筋骨格系および心血管系の疾患(静脈瘤、血栓性静脈炎を含む)。
- 関節に対する外科的介入を受けた。
病因
上記の病因の影響により、軟骨、骨腱補完セグメント、関節包、腱、靭帯などの関節要素の摩耗が比較的早期に、または加速して起こります。
代謝プロセスが乱れ、コラーゲン、弾性繊維、軟骨細胞、滑液の特性と量が低下します。軟骨は弾力性を失い、最初は中心部が粗くなり、部分的に崩壊し、微細な損傷が生じ、次に下層の骨組織が露出します。そして、軟骨層は徐々に完全に消失していきます。
関節の衝撃吸収能力の著しい低下は、軟骨下骨硬化症の形成と密接に関連しています。虚血領域と硬化性変化の領域が形成されます。同時に、骨端線の関節面の縁では代償性軟骨の過剰増殖が起こり、縁に沿って骨化した領域である骨棘が形成されます。関節包は線維性変化を起こします。
患者の体内で自己免疫プロセスが発生すると、異化障害が活性化し、その結果、関節の軟骨組織が損傷します。
これらの病理学的変化は、罹患関節の脆弱性を高めます。感染症や外傷は、既に発症した変形性関節症の炎症性合併症である関節炎の発症を引き起こす可能性があります。
症状 関節炎
関節炎の初期症状は通常、周期的に痛みが強くなり、その後弱まる、朝方に一時的にこわばりを感じる、患部の関節の機能低下などです。痛みは徐々に強くなり、捻髪音とこわばりが生じます。病状が悪化すると、周囲の筋肉が萎縮し、関節自体がわずかに肥大し、変形します。これは特に支持関節で顕著です。
痛みは機械的な性質を持ち、身体活動によって増強し、落ち着いた状態では治まる傾向があります。炎症反応の発症は、予期せぬ疼痛症候群の増強、夜間痛、腫れ、発赤、局所的および全身的な体温上昇によって示されます。
関節容積の増加は、増殖性変化と関節周囲構造の炎症および浮腫の発生の両方により生じます。
患者は運動中に関節内の捻髪音(バリバリ、パチパチ、キーキーという音)を訴えることが多いです。
関節炎の経過はゆっくりと進行することが多く、定期的な再発と臨床像および放射線学的所見の悪化、機能障害の悪化を伴います。
- 膝関節の変形性関節症は、いわゆる「初期」の痛みとして現れることが多く、歩行中に(特に階段を降りる際に)痛みを感じ始めます。痛みは膝の前内側部に生じ、大腿関節や足首関節に放散することもあり、膝を曲げようとすると悪化します。多くの患者は大腿四頭筋の筋力低下と萎縮を示し、関節間隙や関節周囲部を触診すると痛みを感じます。ほぼ2人に1人の患者は、関節の不安定性を背景に、膝関節が外側に「曲がる」ような湾曲を呈しています。
- 足首関節の関節症・関節炎は、膝関節の病理に似た症状を示します。足首の体積が増加し、可動域が部分的に制限され、歩行時に足を引きずるようになります。また、長時間の立位も不快です。
- 肩関節の関節症は、靭帯、腱、筋肉、血管床といった軟部組織の初期炎症病変を特徴とします。栄養障害の進行に伴い、軟骨層の摩耗が加速し、病理学的過程が骨組織に広がり、関節変形が生じます。
- 股関節の変形性関節症の初期段階では、患部ではなく、膝、大腿外側部、臀部、腰部に痛みが生じることがあります。これは診断を非常に複雑にします。同時に、運動制限が検出され、内側に回そうとすると痛みが生じ、大腿動脈の脈動部位の外側の鼠径部を触診すると痛みが生じます。長期にわたる関節炎では、大腿筋と臀筋の萎縮、患肢の無理な姿勢が観察されることがあります。同時に、腰椎の代償性湾曲、骨盤の外側傾斜、側弯症が認められる可能性があり、これらが相まって脊椎痛を引き起こします。患者の歩行は変化し、跛行が形成されます。
- 足指の変形性関節症は、特に更年期を迎えた女性に多く見られます。多くの場合、この病気は明らかな原因がなく、特発性と考えられています。主な症状は、歩行時の痛みや灼熱感、以前は快適だった靴が「履き心地が悪い」ことです。
- 足の中足指節関節炎は、通常、複数の関節を同時に侵しますが、最もよく見られるのは第1趾と第3趾の領域です。結節状の癒着が形成され、触診すると痛みを伴います。患者は、立っているときや歩いているときに、不快なチクチク感、しびれ、灼熱感を感じます。寛解期には不快感はほぼ完全に消失しますが、最終的には再発します。
- TMJ関節炎は下顎の病変であり、顎を動かす際に激しい痛みを特徴とします。病理学的には、感染または歯槽骨機構への外傷の結果として発症することが多いです。患者は痛みに加えて、咀嚼困難や口を開けにくい、病状の悪化期には体温が上昇する、耳の周辺への放散痛などの症状を呈します。
- 手関節の変形性関節症は、通常、関節部位の軟骨層の菲薄化によって引き起こされます。患者の主な訴えは、定期的に悪化する痛みと、疼痛症候群に伴う可動域の制限です。組織の腫脹が生じることもあります。
- 肘関節の変形性関節症は、悪化期には痛み、運動麻痺、発熱を伴います。その他の症状としては、患部の関節の腫れ、全身の健康状態の悪化、筋力低下、局所的な皮膚の発赤などが挙げられます。
- 手関節の関節炎は、再発時には激しい痛み、腫れ、発赤、発熱を呈します。症状が治まる時期には、手の低体温を背景とした痛み、朝の指のこわばり、小さな関節のこわばりといった残存症状が現れます。病変部位に結節性要素が形成される場合もあります。病気が進行するにつれて、関節軟骨が破壊され、骨が癒合し変形します。
- 肩鎖関節炎は、初期には患肩に軽い不快感と時折の痛みとして現れます。病気が進行すると、この部位の可動性がほぼ完全に失われます。さらに、再発時には、炎症過程、つまり関節炎のあらゆる兆候が検出されます。
脊椎の変形性関節症は、活動的な負荷をかけているとき、または長時間の不動状態を背景に、背中の患部に重苦しい感覚として現れます。時間が経つにつれて、疼痛症候群に悩まされ始め、動きによって痛みが増強する傾向があります。また、カリカリとした痛みや運動時の硬直も見られます。
ステージ
放射線学的観点からは、病理の発達段階を次のように区別するのが一般的です。
- 疑わしい放射線学的所見があります。特に、関節の隙間は狭くなっていないか、狭くなってもわずかですが、関節面の端に小さな骨棘要素が検出されます。
- 症状は現れていますが、その程度は最小限です。関節の隙間がわずかに狭くなり、関節面の端に単一の骨棘要素が検出されます。
- 兆候は中程度です。隙間が狭まり、骨棘がより顕著になり、軟骨下骨硬化症の兆候が現れ、関節面がわずかに湾曲しています。
- 症状は明瞭に表れ、隙間は狭まり、骨棘は多数かつ大きくなり、骨端線は変形します。
学位
- 1度変形性関節症は、運動中に痛みが増強し、安静時に消失する特徴があります。下肢関節が侵されると、長時間の立位や歩行でも痛みが現れます。肩関節が侵されると、かみ砕くような感覚が生じ、腕を極限まで引き下げた際に痛みが現れます。運動制限は認められません。
- 2度変形性関節症は、中等度の痛み、跛行の可能性(下肢関節が侵されている場合)、筋萎縮を特徴とします。肩関節が侵されている場合は、腕を肩甲帯より上に挙げたとき、または長時間の運動後に痛みが生じます。運動能力は中等度に制限されます。
- Ⅲ度変形性関節症は、骨の構造異常により骨折リスクが高まります。痛みは鋭く、しばしば持続的(安静時でも)で、跛行や関節の不安定性、筋萎縮、他動運動の制限が見られます。
フォーム
関節炎は、いくつかの症状に基づいて分類されます。病状の程度もそれぞれ異なります。さらに、この疾患は加齢性(加齢に伴う変化によって引き起こされる)と外傷性および病理学的(外傷や関節疾患に起因する)に分類されます。
変形性関節症は慢性的にゆっくりと進行することもあれば、進行性で、罹患した関節がわずか 2 ~ 3 年で破壊されることもあります。
また、病理は、部位に応じてさらに細分化されます。
- 変形性膝関節症は膝関節の病変です。
- 変形性股関節症は股関節の病変です。
- 頸椎椎間板ヘルニアは頸椎の病変です。
- 脊椎関節炎は脊椎の病変です。
- 膝蓋大腿関節炎 - 膝蓋骨と大腿骨の一部に影響を及ぼします。
合併症とその結果
変形性関節症はゆっくりと進行するのが特徴です。治療により進行を遅らせ、患者の運動能力を永続的に維持することができます。医師の指示を無視すると、合併症や好ましくない結果が生じる可能性があります。
- 患部の関節の重度の湾曲。
- 運動機能が完全に失われるほどに低下する。
- 患肢の短縮(特に股関節や膝関節の関節炎でよく起こります)
- 骨の湾曲、脊椎、指、手足の変形。
最終的には、患者は労働能力を失い、重篤な場合には自立した移動やセルフケアさえも不可能になります。重度の病状が放置されると、第一群または第二群の障害の診断基準となる場合があります。
診断 関節炎
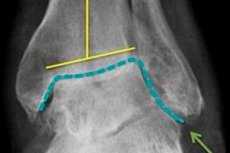
変形性関節症の診断は、臨床像と利用可能な放射線学的所見に基づいて整形外科医によって行われます。レントゲン写真では、軟骨および隣接する骨構造のジストロフィー性変化が観察されます。
関節間隙の狭小化、骨パッドの湾曲(しばしば平坦化)、嚢胞性要素の存在、軟骨下骨硬化症の兆候、骨隆起(骨棘)が認められます。関節不安定症の可能性があります。X線検査で病理学的変化が認められない場合、または病理学的変化を特定できない場合は、CT検査やMRI検査といった機器を用いた追加診断が処方されます。関節炎の根本原因を突き止めるため、内分泌専門医、外科医、リウマチ専門医、感染症専門医などの専門医の診察が推奨されます。
検査は静脈血の検査から構成されます。
- 白血球式および COE の評価を含む一般的な血液検査。
- 血清中のフィブリノーゲン、抗ストレプトリジンO、尿酸の測定。
- C反応性タンパク質の測定;
- リウマトイド因子、HEp-2 細胞上の抗核因子。
- 抽出可能な核抗原に対する抗体(ENA スクリーン)。
使用される研究方法は、フローサイト蛍光測定法、キャピラリー光度測定法、凝固法、免疫比濁法、酵素比色法、間接免疫蛍光反応、および酵素免疫測定法です。
差動診断
ほとんどの場合、変形性関節症の診断は困難ではありません。病状の悪化が非典型的であったり、特徴的な放射線学的所見(病気の初期段階)が見られない場合、診断は困難になります。
鑑別診断は主に以下のような疾患や病変に対して行われます。
- 痛風;
- リウマチ、反応性関節炎;
- 連鎖球菌性(リウマチ性)多発性関節炎;
- 変形性関節症;
- 代謝性関節症;
- 軟骨石灰化症、急性石灰化性関節周囲炎;
- 乾癬性関節症。
関節炎の初発症状は、痛風や偽足部痛、関節症、化膿性関節炎、腫脹などと鑑別する必要があります。
急性関節リウマチは、小児期および青年期に多く見られます。咽頭痛の約14日後に病理が進行し、関節炎の症状に心臓障害が伴います。血液検査では、抗連鎖球菌抗体価の上昇が認められます。サリチル酸塩療法は良好な治療効果をもたらします。
痛風患者は心炎を起こしませんが、尿酸結晶があらゆるところに見つかります。
関節リウマチでは、病状の進行は緩徐で、手の近位指節間関節および中手指節関節が侵されます。関節障害は対称性で、筋萎縮が進行します。リウマチ因子が検出されます。
乾癬性関節炎では、病変の対称性も認められ、乾癬性皮膚発疹も特徴的です。
反応性関節炎は、感染症を背景に、あるいは感染症の直後に発症します。血液検査では、感染因子に対する抗体価の上昇が明らかになります。
とりわけ、淋菌性関節炎と外傷後関節炎、間欠性水腫症との区別が行われます。
処理 関節炎
治療計画の選択は常に主治医に委ねられ、病気の原因、進行度、臨床像に基づいて決定されます。薬物療法(外用、経口、注射)、理学療法、そして必要に応じて手術が行われます。さらに、関節構造の病理学的変化を最小限に抑えるため、栄養と運動を調整することが推奨されます。
薬物療法は、疼痛症候群を軽減するだけでなく、影響を受けた組織を修復し、関節内のさらなる病理学的プロセスを抑制するために処方されます。
次のような薬剤を使用することが可能です。
- 非ステロイド性抗炎症薬(ジクロフェナク、インドメタシン、ケトロール、内服、注射、外用)
- ホルモン剤(コルチコステロイド) - 多くの場合、関節内注射の形で投与されます。
- 鎮痙薬および鎮痛薬(特にミドカーム)。
軟骨保護作用を持つ特殊な薬剤は、関節の修復効果をもたらします。軟骨組織に栄養を飽和させ、破壊プロセスを抑制し、細胞レベルでの再生を活性化します。軟骨保護剤として最もよく知られているのはコンドロイチンとグルコサミンです。これらの薬剤による治療は長期間にわたり、効果は服用期間と適切なタイミングで投与されるかどうかに左右されます。
薬剤の選択、投与量、治療期間などは主治医が決定します。
その他の保存的治療法としては、
- コルチコステロイド剤の関節内注射(主に関節炎の増悪期)。
- ヒアルロン酸の関節内注射(患部の関節の滑りと動きの自由度を改善するため)
- PRP およびサイトカイン療法(血小板を豊富に含む患者の血液製剤を使用して、関節内の血液循環と滑液の生成を刺激し、栄養プロセスを改善します)。
関節に重度の損傷があり、薬物治療が効果を発揮しなくなった場合は、外科的介入が処方されます。
薬物治療
ジクロフェナク |
変形性関節症では、通常、1日75mg(1アンプル)を筋肉内投与します。症状が重篤な場合は、1日2アンプルまで増量するか(数時間間隔をあけて)、ジクロフェナクの他の剤形(軟膏、錠剤)と併用することができます。本剤の長期投与は推奨されません。 |
インドメタシン |
1回25~50mgを1日4回まで服用してください(重篤な場合は1日6錠まで)。長期治療の場合は、1日75mgを超えないようにしてください。 |
ケトロール(ケトロラク) |
痛みがある場合は、1 日あたり最大 90 mg を、3 ~ 5 日間連続して服用してください (できれば食中または食後すぐに)。 |
ミドカーム |
塩酸トルペリゾンとリドカインの配合剤は、筋弛緩作用と鎮痛作用を有し、関節炎における筋痙攣の除去に有効です。急性期には、1回100mgを1日2回筋肉内注射します。 |
グルコサミン配合コンドロイチン |
推奨用量は1回1錠を1日3回まで(コンドロイチン硫酸約1000mgとグルコサミン約1500mgを1日あたり摂取)です。平均的な摂取期間は6ヶ月です。 |
非ステロイド性抗炎症薬(NSAID)は、腎機能に有害な副作用を引き起こす可能性があります。特に、急性腎不全、ネフローゼ症候群、低ナトリウム血症などの発症が挙げられます。しかし、最も多くみられる副作用は、消化管のびらん性病変および潰瘍性病変であり、これらは主に胃の幽門前部および幽門洞に発生します。多くの患者は、機能性消化器疾患、食道炎、食道狭窄、胃炎、潰瘍および穿孔、消化管出血、NSAID誘発性腸疾患を呈します。
理学療法治療
理学療法は追加の非薬物治療の一部であり、次のような手法が含まれる場合があります。
- 衝撃波療法 - 超音波の影響により、骨の過成長を除去し、血液循環を促進します。
- 電気筋刺激法 - 筋肉の収縮を刺激する電子パルス作用を伴います。
- 超音波導入法は、超音波の作用と薬剤の適用を組み合わせたものです。
- オゾン療法 - 抗炎症、防腐、鎮痛、免疫調節効果のあるオゾンガスを使用します。
適応があれば、医師はレーザー療法、音響泳動法、電気泳動法、超高温療法、磁気療法などの処置を処方することがあります。局所代謝の改善と血行促進、関節周囲筋コルセットの強化を目的とした一連の運動療法が開発されています。
さらに、治療的運動、機械療法(運動器具を使用した理学療法)、マッサージ、必要に応じて関節牽引を行って、負荷を最小限に抑えます。
ハーブ療法
薬用植物の使用は、関節炎の治療においてもその効果が実証されています。ハーブの力を借りれば、痛みを和らげ、こわばりを解消し、患部の関節の歪みを防ぐことができる場合が多くあります。特に人気のあるのは、カレンデュラやカモミールの花、セントジョーンズワート、ゴボウの根茎、コンフリー、イラクサ、ホップ球果などです。これらは煎じ薬として外用・内服に用いられます。
強力な抗炎症作用を持つハーブであるキジムシロをはじめ、スギナ、モミ、ノコギリソウ、タンポポ、マザー・オブ・スローンズ、オオバコ、麦角をベースにしたハーブミックスも知られています。これらの植物は、煎じ薬やアルコールチンキ剤として使用されます。
一部のハーブ療法は事前の準備なしで使用できます。例えば、ゴボウやワサビの生葉を関節の痛みに塗布することができます。しかし、特別な準備が必要な療法もあります。
- 関節炎に効果的な治療薬として、イラクサ、白樺の葉、そしてトリコロールバイオレットの煎じ薬があります。煎じ薬を作るには、大さじ8杯の植物質に熱湯500mlを加え、蓋をして30分ほど蒸らします。出来上がった薬は、日中にお茶の代わりに飲むことができます。
- ゴボウの根茎、セントジョーンズワートの葉、ホップの球果からチンキ剤を作ります。植物を潰し、アルコール(混合物10gあたり100ml)を加え、密閉容器に入れて暗所で14日間保存します。その後、濾し(数層のガーゼを通す)、患部や体内に塗布します(1日3回、大さじ1杯)。
- イラクサ、白樺の葉、ヤナギの樹皮、カレンデュラなどの植物を同量ずつ混ぜ合わせます。大さじ1杯の植物塊を500mlの熱湯に注ぎ、12時間蒸らしてから濾します。1日3回まで100mlを飲み、入浴剤としても使用できます。
民間療法は薬とは異なり、即効性のある治療効果が得られないことを念頭に置いてください。そのため、医師の処方による薬物療法を受けながら、長期的な治療を計画する必要があります。
外科的治療
関節炎に対する保存的治療が効果がない場合、外科医の支援が必要になる場合があります。適応症には以下が含まれます。
- 鎮痛剤が効かない激しく持続する痛み。
- 膿疱の形成;
- 関節の硬直が増して動かなくなる。
- 重度の軟骨変形;
- 重度の関節内損傷。
- 標準では次のタイプの操作が使用されます。
- 障害のある関節を人工類似体で置換する人工関節置換術。
- 関節を完全に固定する関節固定術。
- 関節への負担を軽減するために、一定の角度で骨組織を部分的に除去する骨切り術。
- デブリードマン - 影響を受けた軟骨の除去。
股関節の関節症や関節炎、大腿骨頭の軟骨損傷の場合、鎮痛法や理学療法に加えて、損傷した関節を人工関節と置換する外科的処置など、さまざまな種類の外科的介入が行われることがあります。
膝関節の変形性関節症では、摩耗が進行すると人工関節の装着が必要になります。
足首関節の変形性関節症にはピンがよく推奨されます。
関節鏡視下手術は、患部に複数の小さな穿刺を行う関節内手術であり、外傷を最小限に抑えた最も一般的な介入法の一つです。この介入により、可動性を妨げる軟骨成分や骨棘を除去することができます。
変形した関節にかかる負荷を再分配するために、関節軸の外科的アライメントが行われます。この方法は一時的に患者の状態を改善することはできますが、問題を完全に解消するものではありません。多くの場合、インプラントは依然として最も効果的な治療選択肢です。
防止
予防に関する推奨事項は次のとおりです。
- 活動的なライフスタイルを守り、関節への過度の負荷と筋力低下を避けてください。
- 毎朝運動し、可能であれば定期的に水泳に行きます。
- 適切な食事を摂り、体重を管理し、カルシウムやコラーゲンを含んだ食品を十分に摂取しましょう。
- 快適な服と靴を着用してください。
- 単調な動作を避け、仕事中はより頻繁に身体的な休憩を取り、アイドル時間よりもアクティブな休息を優先します。
可能であれば、長時間立ったり、重すぎる物を持ち上げたり、あらゆる方法で筋骨格系に過負荷をかけたりしないでください。
食事では、お菓子や砂糖、アルコール飲料、脂っこいもの、辛いもの、揚げ物、大量の塩分を控えることが望ましいです。
魚介類、乳製品、穀物、植物油、ナッツ類、野菜、ベリー類、果物、そして豊富な緑黄色野菜を中心とした食事を摂るのが理想的です。水分補給も忘れてはいけません。毎日1.5~2リットルの水を摂取することで、筋骨格系の状態と適応能力が大幅に向上します。
予測
関節炎患者の予後は、条件付きで不良とされています。この病態において完全な障害に至る症例は稀であり、ほとんどの患者では病状の悪化は周期的にしか起こりません。関節内に既に生じた変化は、回復することはありません。適切なタイミングで医師の診察を受け、推奨される運動療法とリハビリテーション基準を遵守することで、病状のさらなる進行を防ぐことができます。さらに、関節炎では、反応性関節内炎症による再発期と、症状が実質的に軽減するか、最小限に抑えられる静止期が交互に繰り返されることを忘れてはなりません。
関節炎と診断された場合、生活習慣、食生活、身体活動を見直す必要があります。急激な動き、重い荷物の持ち運びなど、関節に過度の負担がかかる活動は控えることが重要です。また、低運動も禁忌です。関節軟骨への負担を最小限に抑え、関節周囲筋群の働きを優先する運動は必須です。特別な運動は、まずリハビリテーション専門医の指導の下で行い、その後は自宅で行うようにしてください。病変の部位に応じて、以下の運動が推奨されます。
- 平地での中程度のウォーキング(アプローチ、30 分のウォーキング)
- 水泳、アクア体操;
- バイクトレーナー;
- 平坦な道でのサイクリング(毎日15〜30分)
- 冬はスキー。
その他の推奨されるリハビリテーション方法としては、マッサージ、理学療法、スパトリートメントなどがあります。さらに、必要に応じて、外反母趾矯正器具、弾性包帯、コルセットなどの整形外科的矯正器具も使用されます。
一般的に、関節炎は患者の生命を脅かすものではありません。しかし、治療を行わない場合、病状により運動機能が著しく制限され、生活の質が低下する可能性があります。早期かつ完全な治療を行うことで、病気の進行を止めることができます。


