リンパ節生検
最後に見直したもの: 07.06.2024
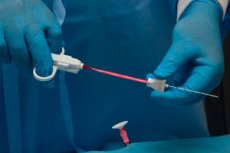
リンパ節の拡大の原因を理解するには、多くの診断テストを実施する必要があります。最も有益で広範囲にわたる診断方法は、現在、リンパ節生検と見なされています。これは、さらなる研究のために生体材料の一部が取り出される手順です。
人体では、リンパ節が病原体を誘致し、中和する一種のろ過ステーションの役割を果たします。病原体がノードに入ると、その増加が起こります。これは、炎症反応や悪性プロセスの特徴でもあります。リンパ系リンクでどのような病理が発生するかを正確に理解し、生検などの手順を実行する。 [1]
LPとリンパ節生検の違いは何ですか?
組織学的分析は、多くの病理学の診断に規定されています。これは、疾患プロセスの種類を決定し、その相を特定し、腫瘍を区別するのに役立つためです。多くの場合、診断を正確に確立し、正しい治療を処方できるのはこの研究です。
リンパ節は、身体の免疫系の主なリンクを表しています。それらは、TおよびBリンパ球の成熟を保証し、抗体を産生する血漿細胞を形成し、リンパを浄化する特定の組織の「倉庫」です。リンパ節の流れを伴う細菌と外来粒子は、リンパ節でろ過されます。それらの過剰では、身体の防御メカニズムが活性化され、免疫グロブリンが生成され、細胞記憶が形成されます。これらすべての反応は、免疫の不可欠な部分であり、感染性および悪性剤の排除です。
そのような規範の防御は常に機能し、その人自身は彼の体にそのような反応があるとさえ疑わないかもしれません。大規模な攻撃や免疫の低下がある場合にのみ、ノードが増加し、痛みが現れる可能性があります。ただし、ほとんどの患者では、数日後にすべてが正常に戻ります。
リンパ節のいくつかのグループが一度に拡大すると、患者の幸福が急激に悪化し、発熱が上昇し、他の痛みを伴う兆候が現れ、そのような状況では、リンパ節の生検または穿刺を含む診断が必要です。多くの場合、これらの概念は同義語と見なされますが、これはそうではありません。
「パンク」という用語は、通常、さらなる細胞学的検査のために細胞との流体分泌の収集を含むパンクを参照するときに使用されます。生体材料の大部分がその後の組織学的分析のために除去された場合、生検は参照されます。
パンクは、事実上痛みのない低侵襲性の細かい手順です。リンパ節生検では、しばしばメスを使用して、よりトラウマ的な介入が必要です。ただし、「穿刺生検」の概念もあります。この概念では、ノードには、必要な量の組織をサンプリングできるようにする厚い針のようなデバイスで穴が開いています。
手順の表示
リンパ増殖性および悪性の病理を診断する場合、診断を形態学的に確認するだけでなく、細胞学と組織学によってそれを詳述することも重要です。このような情報は、リンパ節の穿刺と生検によって得ることができます。
穿刺は、指示的診断操作として使用されます。リンパ増殖性病理を決定するには、パンクは適していません。生検(切除または穿刺)をさらに細胞学的および生検標本の組織学的検査を伴う生検(切除または穿刺)が必要です。
穿刺の適応は次のとおりです。
- コングロマリットを形成し、リンパ増殖性病理の兆候なしに、拡大した単一リンパ節。
- 流体質量の超音波徴候;
- 生検が実施された後、補助検査のために生体材料を撤回する必要性。
リンパ節生検は、局所麻酔または全身麻酔を使用して行われる外科的処置です。手順の結果として、さらなる検査のためにリンパ節の粒子またはノード全体が得られます。顕微鏡分析は、正確で正しい診断の鍵です。
生検の基本的な適応症は次のとおりです。
- 臨床情報による腫瘍形成の高いリスク。
- 不明確な起源のリンパ節腫脹(関係するすべての診断方法は、診断を行うのに役立ちませんでした)。
- 実施された治療の有効性の欠如。
リンパ節生検のサイズが必須であることを正確に言うことは不可能です。しかし、ほとんどの専門家は、30 mmを超えており、感染プロセスに関連していないリンパ節には生検を必要とすると考えています。
単一の生検で十分ではない場合があります。患者は繰り返し処置を予定しています。これは、以前の生検で複数の組織学的変化が見つかった場合に可能です。
- リンパ節壊死;
- 副鼻腔組織球症;
- 硬化症;
- 多数のマクロファージと血漿細胞が存在する傍共筋反応。
準備
リンパ節生検の前の準備段階には、一般開業医、外科医、内分泌学者、麻酔科医、腫瘍医、血液学者との協議が含まれる場合があります。血液凝固系の研究である一般的で生化学的血液検査を実行することは義務付けられています。
病理学的焦点の位置を明確にするために、超音波検査が規定されています。
医師は事前に患者と話し合います。
- アレルギーの状態を明確にします。
- あなたが服用する薬に関する情報を取得します。
- 女性では、月経周期の段階を明確にし、妊娠の可能性を除外します。
患者が血液シンナーを服用している場合、生検の7〜10日前に中止されます。
手順が全身麻酔を使用して実行される場合、準備はより徹底的です。
- 介入の日には、食物と水の摂取が禁止されています。
- 前の晩の夕食は、主に植物ベースの簡単に消化可能な食事をして、できるだけ軽いものでなければなりません。
- 介入がアルコールを服用してはならない2〜3日前に、喫煙することは望ましくありません。
- 生検手術に行く前の朝、患者はローションやボディクリームを使用せずにシャワーを浴びる必要があります。
技術 リンパ節生検
浅いリンパ節の生検は通常、期間が短いです - 多くの患者の場合、手順は約20分で完了します。局所麻酔は通常使用されますが、パンクは一般に痛みがないと見なされます。超音波制御が使用される場合、超音波センサーの助けを借りて医師は痛みを伴う構造の位置を指定し、モニターに反映される特別なマークを付けます。穿刺ゾーンの皮膚は、防腐剤、次に麻酔薬で処理されるか、麻酔薬の注射を行います。患者は水平方向にソファに横たわっているか、座っている姿勢にあります。生検が首の領域で行われた場合、それは特別な方法で固定され、患者は一時的に嚥下運動をしない必要性について説明されます。患者は、生検の間、完全に動かないままでなければなりません。
必要な量の生物学的材料を摂取した後、穿刺領域は防腐剤で処理されます。冷たい乾燥した圧縮を30分間塗布することをお勧めします。
クリニックでの長期滞在や患者が入院する必要はありません。彼または彼女をそこに留める理由がない場合、彼または彼女は自分で家に帰ることができます。処置後に初めて身体活動を避けることが重要です。
深いノードから生検を採取する必要がある場合は、全身麻酔が必要になる場合があります。このような状況では、患者は診断後に家に帰るのではなく、数時間から1〜2日まで診療所にとどまります。
オープン生検には特別なツールセットが必要です。メスルペルに加えて、これらはクランプ、凝固装置、縫合材料です。このような介入は最大60分間続きます。医師は、生検に必要なリンパ節を選択し、指で修正し、4〜6 cmの皮膚切開を実行します。皮下脂肪層を分析し、筋肉繊維、神経と血管のネットワークを引き離します。生検の過程で1つ以上のノードを除去する必要がある場合、外科医は、出血、リンパの流れ、および腫瘍細胞の拡散を除外するために、血管を事前に連結します(悪性プロセスの場合)。リンパ節を除去した後、医師は検査のためにそれらを送り、再び傷の修正を行い、切開を縫合します。場合によっては、排水装置が残っており、24〜48時間後に削除されます。縫合は1週間以内に除去されます。
リンパ節生検はどのように行われますか?
一方または別のリンパ節で生検を服用すると、それは独自の特性を持っている可能性があり、これは、構造の局在、深さ、および損傷したリンクの近くに重要な臓器と大きな容器の存在に依存する可能性があります。
- 頸部リンパ節生検は、耳鼻咽喉科、歯の問題、つまりリンパ節腫脹の最も一般的な原因のために注文される場合があります。リンパ節腫瘍が不明な起源である場合、超音波が最初に順序付けられ、その場合にのみ、必要に応じて生検です。癌細胞が個々の領域を排出するリンパ容器に浸透するため、悪性腫瘍でリンパ節が拡大されます。その後、これらのセルは転移としてフィルタリングノードに沈降し、発達し始めます。多くの場合、腫瘍学では、リンパ節の病変が「鎖で」「」発生します。これは触診によって完全に決定されます。首の生検は、材料を除去すると針の穿刺として、および組織学的分析のためにリンクを完全に除去すると外科的アクセスを行うことができます。
- 黒色腫のセンチネルリンパ節生検は、乳がんの生検と同様に行われます。遠い臓器やリンパ節への転移に関する情報がある場合、生検は役に立たないと考えられています。転移がない場合、センチネルノード生検が正当化されます。通常、黒色腫自体を除去した後に行われます。さまざまな放射線方法を使用してリンパ節を視覚化することが可能です。
- X窩リンパ節生検は、患者が座っている位置に座って腕を上に上げ、少し後方に引き出して行われます。ほとんどの場合、このような手順は、乳房が影響を受けるときに実行されます。リンパは容器を通って同じ側のx窩にあるノードに流れます。これらのリンパ節は、一種のx窩ノード鎖を形成します。その病変は、乳房病理学の治療計画を計画する上で重要な役割を果たします。この研究は、上肢の黒色腫または扁平上昇細胞癌、リンパ節腫瘍にも適しています。
- Gu径リンパ節の生検は、脚(病変の側面によって右または左)が脇になって、ソファに横たわっている患者の位置から行われます。このような研究は、腫瘍プロセスが疑われる場合(精巣、外生殖器、頸部、前立腺、膀胱、直腸)、または他の方法(例えば、リンパ節腫瘍症やHIV感染など)でリンパ節腫症の原因を決定できない場合に最もよく処方されます。
- Ly骨上リンパ節の生検は、常に非常に深刻な病理の疑いによって引き起こされます。多くの場合、これらは腫瘍です - 胸部または腹腔にある癌またはリンパ腫の転移です。右側の鎖骨上リンパ節は、縦隔、食道、肺の腫瘍プロセスでそれ自体を知ることができます。左側のリンパ節には、胸腔内臓器と腹腔からリンパに近づきます。炎症性疾患は、lav骨上リンパ節腫脹を引き起こす可能性もありますが、それははるかに少ない頻度で発生します。
- 縦隔リンパ節生検は、鎖骨下頂点または肺頂点の上端から左腕静脈の上部境界の点まで、胸部頂点の上端から左腕静脈の交差点と中央の気管系統の点まで、胸内リンパ節生検が行われます。縦隔リンパ節生検の最も頻繁な適応症は、リンパ増殖性新生物、結核、サルコイドーシスです。
- 肺のリンパ節生検は、癌、結核、サルコイドーシスの一般的な手順です。多くの場合、多くの肺疾患は無症候性であるため、多くの場合、リンパ節腫瘍が病理の唯一の兆候になります。いずれにせよ、決定的な診断を確立する前に、医師は生検を実施し、組織学的情報を取得する必要があります。
- 腹部リンパ節の生検は、胃腸管、女性および雄の生殖器官、尿系の腫瘍プロセスが疑われる場合に処方されます。多くの場合、拡大された腹部リンパ節は、肝脾腫で認められています。生検は、基本診断と鑑別診断の両方で行われます。腹腔の多数のリンパ節が、腹膜、血管に沿って、腸間膜、腸、腸に沿って、腸の壁から壁への壁から壁まで配置されています。胃、肝臓、腸、膵臓、子宮、付属物、前立腺、膀胱が影響を受けると、それらの拡大が可能です。
- リンパ節腫瘍の原因を検出できない場合、癌プロセスまたはリンパ腫の転移の疑いでも、歯、歯茎、頬、喉頭領域、咽頭の病理学で、顎下顎リンパ節生検では、癌の原因を検出できない場合があります。
- リンパ節がんの生検は、遠隔臓器やリンパ節への転移がない場合に行われます。それ以外の場合、手順は患者にとって無意味と見なされます。遠隔転移がない場合、チェーン内の最初のリンパ節である「センチネル」リンパ節がまず検査されます。
- 雄および女性の性器の悪性プロセスでは、後腹膜リンパ節生検が適切です。癌の第1段階にいる患者の約30%は、CTまたはマーカーでは検出できないリンパ節に顕微鏡的転移を持っています。生検は通常、原発腫瘍部位がある側から採取されます。この手順は、通常、後腹膜リンパ節摘出術の一部として実行されます。
- 肺、食道、胸腺、乳房、リンパ腫、リンパヌロマ腫症癌が疑われる場合、胸腔内リンパ節の生検は必須検査です。腹部、骨盤、腹膜(腎臓、副腎)からの転移も、高度な段階で縦隔ノードに広がる可能性があります。
- 腹腔内リンパ節生検は、肺の癌病変患者でしばしば行われます。腹腔内リンパ節は、上縦隔と気管気管支節の間にあります。同じ側に原発腫瘍がない場合、それらは同側として定義され、原発腫瘍がない場合、対側として定義されます。
リンパ液は、対応する血管を流れます。癌細胞がそれに入ると、鎖の最初のリンパ節で最初に終わります。この最初のノードは、センチネルまたはシグナリングノードと呼ばれます。センチネルリンパ節に癌細胞が見つからない場合、その後のノードは理論的には健康でなければなりません。
生検の種類
生体材料抽出の技術に応じて、リンパ節生検にはいくつかのタイプがあります。いくつかのタイプの手順は段階的に実行されます。最初に、針の穿刺が実行され、その後、診断にはパンクが不十分な場合にオープンな介入が行われます。細胞学の結果が不確実、疑わしい、または近似である場合、開いた生検が必須です。
- オープンリンパ節生検は、このタイプの診断に最も複雑で侵襲的な選択肢です。手順中に、メスが使用され、ノード全体がその一部ではなく、検査のために使用されます。多くの場合、このような介入は、悪性プロセスが疑われる場合に唯一の正しいものです。
- 経皮的リンパ節生検は、患者に不快感を与えない比較的穏やかで痛みのない手順です。診断の過程で、スタイレットの役割を果たすマンドレルが使用されます。マンドレルの助けを借りて、必要な量の生体材料が遮断されて捕獲されます。穿刺生検には局所麻酔の使用が含まれ、患者の入院を必要としません。
- 切除リンパ節生検とは、全身麻酔を使用した開いた生検にしばしば適用される用語です。影響を受けたノードを切開して削除することが含まれます。
- Trepanリンパ節生検には、必要なサイズの組織を除去できるノッチ付きの特別な大きな針を使用することが含まれます。
- リンパ節の細かいニードル生検は、吸引生検と呼ばれます。これは、薄い中空の針装置の使用を伴います。ノードは通常触診され、穿刺されます:これが不可能な場合、超音波が使用されます。原則として、リンパ構造の転移が検出されたときに、顎下またはly骨下リンパ節を調べる必要がある場合、細かい必要性生検が処方されます。
超音波制御下のリンパ節の生検
リンパ節生検で最も受け入れられる手法は、現在、専門家によってターゲットを絞った穿刺手順、またはいわゆる「視覚的超音波制御下の生検」であると考えられています。
これは、超音波監督の下で実行される生体材料サンプル抽出のプロセスです。その結果、穿刺針の位置決めと挿入はより正確で安全です。これは医師にとって非常に重要です。多くの場合、疑わしいリンパ節は重要な臓器の近くの深い組織に配置されているか、サイズが小さいため、手順がはるかに困難です。
超音波モニタリングは、近くの組織や臓器を損傷するリスクがなく、適切な場所に機器を明確に挿入するのに役立ちます。その結果、合併症のリスクが最小限に抑えられます。
医師は、目的の領域を視覚化するために使用される方法を決定します。この手法の追加の利点は、安全性だけでなく、低コストでもあります。超近代的で高価な機器は必要ありません。
罹患した構造だけでなく、その近くの血液循環の特性を調べる必要がある場合、超音波の生検を特にお勧めします。このアプローチは、血管の外傷を回避し、血液の脱出を組織に排除します。
エンドセンサーを備えた特別な針が手順に使用されます。このシンプルなデバイスは、針の位置とその進行を明確に監視するのに役立ちます。
そのような介入後の回復期間は、患者にとってより速く、より快適です。 [2]
手順の禁忌
リンパ節の生検について患者を紹介する前に、医師は、この手順に対する禁忌を除外するために必要な多くの研究と検査を処方します。基本的な予備診断は、一般的な血液検査と凝固の質の評価です。介入中に血管が外傷される可能性があるため、出血する傾向がある場合、出血する傾向がある場合、生検は実施されません。
リンパ節の生検は、穿刺領域の純粋なプロセスの場合に禁忌です。妊娠中または授乳中の女性、および月経出血中に手順を実行することは望ましくありません。
一般に、専門家はそのような禁忌のリストを区別しています。
- 血液凝固系の障害(先天性障害、後天性、または一時的な、つまり適切な血液薄化薬の服用に関連する);
- 血小板数はμLあたり60,000未満です。
- ヘモグロビンレベルは90 g/リットル未満です。
- 1.5を超えるINR;
- プロトロンビン時間は、通常の5秒以上です。
- 生検の領域における感染プロセスおよび炎症プロセス。
- 処置当日の女性の月経出血。
- 慢性的な病理を代償不全。
- 先週の非ステロイド性抗炎症薬による治療。
正常なパフォーマンス
患者のリンパ節生検の顕微鏡検査は、腫瘍学的病理の診断的側面において最も重要であると考えられており、薬物療法の質を評価するのに役立ちます。
リンパ節組織は軽度の外科的介入であり、その間に組織の小さな粒子がさらなる研究のために取り除かれます。リンパ節生検の助けを借りて、専門家はその構造の特性を研究し、痛みを伴う異常を検出し、炎症反応の兆候に気付くことができます。
リンパ節は、体内の防御システムの基本的なリンクであり、リンパ容器間の接続要素です。リンパ節は、特定の血液細胞である白血球を産生することにより、感染性の浸潤を打ち負かすのに役立ちます。ノードは、微生物およびウイルス感染症および悪性細胞を捕まえます。
リンパ節生検は、非定型細胞の存在を検出し、感染性炎症プロセスの特異性、良性腫瘍、純粋な病理を決定するのに役立ちます。生検は、ほとんどの場合、in径部、x窩、下顎、および舞台裏の領域で行われます。
生検は、腫瘍プロセスの種類を見つける必要がある患者に処方されます - 特に悪性病理が疑われる場合。多くの場合、感染症を判断するために診断が処方されます。
リンパ節生検の結果
生検(リンパ節の生検によって得られた材料)を調べ、病理学の粒子を検出した後、専門家は細胞構造のカウントを開始し、リンパ節を導き出します。この目的のために、顕微鏡観察の浸漬方法が使用されます。これにより、少なくとも50,000個の細胞を区別し、その割合の存在を計算できます。
リンパ節データは、リンパ節炎の非特異的な形態の診断に不可欠で価値があります。
リンパ節グラムの標準結果:
|
関連する細胞タイプの含有量 |
パーセンテージ |
|
リンパ芽球 |
0.1〜0.9 |
|
プロリンパ球 |
5.3〜16.4 |
|
リンパ球 |
67.8〜90 |
|
網状細胞 |
0〜2.6 |
|
プラズモサイト |
0〜5.3 |
|
単球 |
0.2〜5.8 |
|
マスト細胞 |
0〜0.5 |
|
好中球顆粒球 |
0〜0.5 |
|
好酸球性顆粒球。 |
0〜0.3 |
|
好塩基性顆粒球 |
0〜0.2 |
リンパ節生検で採取された生物学的材料には、主に成熟したリンパ球を含む成熟したリンパ球が含まれています。それらの総数は、すべての細胞構造の95〜98%です。
反応性リンパ節炎は、網状細胞の数の増加、マクロファージの検出、および免疫芽細胞によって現れます。
急性リンパ節炎では、マクロファージと好中球の数が増加しています。
処置後の合併症
診断リンパ節生検は通常、困難なくなります。場合によっては、合併症が発生する場合があります。
- 生検を行うときに容器に偶発的な外傷を背景に出血します。
- 傷からのリンパ排水;
- 患者、介入領域の感覚障害。
- 感染剤の侵入による感染 - 特に処置中に。
- 神経構造に対する機械的外傷に関連する栄養障害。
一部の患者は、意識の障害、めまい、衰弱を経験する場合があります。条件は1〜2日以内に正規化する必要があります。
緊急の医学的介入を必要とする危険な症状:
- 温度の上昇、発熱;
- 重度の、ズキズキする、リンパ節生検の領域の痛みの増加の出現。
- 傷からの血液または膿の排出。
- 発赤、生検サイトの腫れ。
手順後の結果
患者に禁忌がある場合、リンパ節生検は実施されません。そうでなければ、悪影響を発症する可能性があります。たとえば、人が血液凝固系の障害に苦しんでいる場合、従来の穿刺生検でさえ出血になる可能性があります。
術後の問題を避けるために、必要なすべての条件、無菌性および抗セプシの規則に準拠して、専門家がリンパ節生検を実施する必要があります。
場合によっては、これらの迷惑が発生する可能性があります。
- 感染;
- 出血している傷。
- 神経損傷。
それにもかかわらず、悪影響の割合は比較的低いです。ただし、生検で得られた情報は医師にとって大きな価値があり、正しい診断を行い、適切かつ効果的な治療を処方することができます。
処置後のケア
通常、リンパ節生検の手順は複雑ではなく、患者によって非常によく許容されます。吸引または穿刺により生体材料を除去した後、穿刺部位のみが皮膚に残り、消毒溶液で処理され、石膏で密閉されます。開いている生検を実施した場合、傷は縫合され、包帯を巻き起こします。ステッチは1週間以内に削除されます。
リンパ節生検の後の傷は濡れてはならない。感染を防ぐために防腐剤の溶液で治療する必要があります。突然、体温が上昇した場合、介入の部位が他の方法で膨らみ、出血する、または厄介な場合、医師を緊急に訪問する必要があります。
処置後の短い軽度の痛みの発生が許可されます。
リンパ節生検の後にすべきでないこと:
- お風呂に入る;
- プール、オープンウォーターボディで泳いでいます。
- サウナまたは浴場に行く。
- 活発な身体活動の実践。
このような制限は、リンパ節生検などの介入の種類と範囲に依存する処置の約2週間後に適用されます。


