多くの眼疾患の中で、アカントアメーバ性角膜炎は特に流行していませんが、特定の性や年齢の選択性はありません。角膜の機能に影響を与えるこの深刻な病気は、主にコンタクトレンズを使用した視覚障害を持つ人々が経験します。したがって、外科的治療や失明の必要性につながることなく、この視力矯正の方法を選択するときに患者が遭遇する可能性のあること、および不快な結果を回避する方法を知ることは非常に役立ちます。
診断はどういう意味ですか?
医療環境では、ルートに接尾辞「-it」を追加して、炎症性疾患を同じように呼ぶのが一般的です。目の角膜の炎症に関しては、診断は「角膜炎」のように聞こえます。しかし、炎症の原因は異なる可能性があるため、具体化するために語句が使用されます。
- 原因が眼の損傷である場合-外傷性角膜炎、
- ウイルスのウイルス性の性質-ウイルス性角膜炎(ヘルペスウイルス感染-ヘルペス性)、
- 病理の寄生性の性質-寄生性角膜炎(アカントアメーバ性、オンコセルク性)など
真菌、細菌、目の日焼け(他の種類の外傷性疾患の一種)によって引き起こされる他の種類の角膜炎があります。
アカントアメーバ性角膜炎は、寄生虫型の病気の1つです。その原因物質は「アカンタメーバ」と呼ばれる最も単純なものです。この小さな寄生虫の眼への進入とその後の生殖は、人が眼に不快感を感じ始め、レンズを着用しているときと、レンズを外したときの両方で見えにくいという事実につながります。そして矯正の代わりに、彼は漸進的な視覚障害を得る。そして、ここでの理由はレンズ自体ではなく、それらの不適切な使用にあります。 [1]
疫学
統計によると、レンズと水が直接接触する開放水域での入浴は、アカントアメーバ性角膜炎の発症原因の第一位であることを確認しています。疾患の検出症例の約90〜96%がこのカテゴリに属します。さらに、ソフトコンタクトレンズを使用すると、角膜の炎症の可能性がはるかに高くなります。
以前の研究では、有病率は成人100万人あたり1.2人、ソフトコンタクトレンズユーザー10,000人あたり年間0.2(米国)〜2(英国)と推定されています。 [2] パルマーら 発生率は10倍高くなる可能性があることを示唆した。 [3] 1980年代には、アカントアメーバ性角膜炎の発生率の急激な増加が観察されました。これは、主にソフトコンタクトレンズの普及が広まり、コンタクトレンズに非滅菌溶液を使用したためです。 [4]1990年代後半と2000年代の追加の発生は、米国とヨーロッパで記録され、地方自治体の水道の汚染、[5]地域の洪水[6]、コンタクトレンズ用の広く利用可能な多目的消毒液の使用など、多数の考えられる発生源と疫学的に関連していた 。 [7]、 [8]
患者の調査で示されているように、病気にかかった人のほとんどは開放水域(川、湖、池、海)に浸っています。どうやら、水の消毒はまだシスト段階にある微生物だけに影響を与えることなく、細菌や原生動物の数を減らします。それは最後で、水道水で体に入ってください。そして、適切な環境では、嚢胞は栄養段階に入ります。
単細胞寄生虫による他 の感染方法はあまり関係がありません。たとえば、手術や怪我の後のアカンサバによる感染はあまり一般的ではありません(症例の約4%)。
目は非常に敏感な構造です。目にあるほこりや繊毛のほんの小さな斑点でさえ、私たちにとって大きな障害であり、非常に不快な感覚を引き起こすことは驚くにあたりません。最も柔らかいレンズでさえ、特に不注意または不適切な使用で、角膜の外傷要因になる可能性があります。表面をこすり、付着性の微粒子で傷をつけます(レンズソリューションのクリーニングが不十分な場合)と、感染が眼の奥深くまで浸透し、眼にしっかりと付着し、感染した媒体(特に水)との相互作用後にレンズに蓄積する病原体と角膜が完全に接触します。アカンタメバは、理想的な存在の状態で「閉じ込められ」、その後寄生するように見えます。
疫学の状況に関しては、それは半世紀にわたって大幅に改善しました。コンタクトレンズを使用している患者の10人だけが炎症を通過した1973年に、医師は初めて疾患の発生に直面しました。今日では、角膜炎が診断されることはめったにありませんが(炎症性眼疾患のある患者の4.2%)、レンズを装着しているため、ほとんどの患者は医師のもとに行きます。
病気の原因の徹底的な研究と角膜炎を予防するための効果的な対策の開発のおかげで、医師は発生率を減らすことができました。しかし、角膜炎に関する快適な統計にもかかわらず、入院の約50%および失明の症例の30%が炎症性眼疾患に関連していることを忘れてはなりません。
原因 アカントアメーバ性角膜炎の
アカンタメバの悪条件でも生き残る能力を考えると、この微生物は私たちの通常の環境の一部であると確信を持って言うことができます。私たちがどこでも彼に出くわすのも不思議ではありません。しかし、それではなぜこの病気は広範囲に進展しないのでしょうか?
そしてその理由は、自然が目の自然な保護を大事にしているからです。微生物が角膜に侵入するのは容易ではないため、通常、微生物は目の通過する乗客です。しかし、いくつかの負の要因は、角膜組織を破壊している間、寄生虫が眼の構造に浸透するのを助け、それがより長く残り、子孫を獲得することができます。これらの要因は次のとおりです。
- コンタクトレンズの誤用、
- 目のけが
- 角膜のひっかき傷またはその完全性のその他の違反。
アカンタメバは宿主が全く存在する必要はありませんが、有機物を含む理想的な栄養培地である視覚器官に害を及ぼすことができないという意味ではありません。 [9]
アカンタメブ角膜炎は角膜の炎症であり、アカンタメバによって引き起こされ、眼の組織の奥深くまで浸透するか、コンタクトレンズが作成する理想的な環境で増殖します。この診断を受けたほとんどの患者が日常生活で積極的にレンズを使用していることは当然のことです。また、通常発生するように、コンタクトレンズの使用とケアのルールを常に順守できるとは限りません。この場合、病気は片目と両目に影響を与える可能性があります。
眼科医は、アカンサバによる眼感染と角膜の炎症過程の発達について、以下の危険因子を検討します:
- コンタクトレンズ、特に天然水での入浴、
- 不適切なレンズケア:
- 流水ですすいでください。
- レンズを保管するための水道水または非滅菌溶液の使用、
- レンズの不適切な消毒またはその欠如、
- レンズ保管容器の不適切な手入れ(洗浄と消毒)、
- レンズを保管するための保存ソリューション(再利用、使用済みのソリューションに新しいソリューションを追加)、
- コンタクトレンズ使用時の手と目の衛生の不遵守。
最後のポイントが感染の最も可能性の高い要因であるように見えるという事実にもかかわらず、それは細菌性角膜炎の原因の1つとしてより危険です。アカンタメブニー角膜炎は、ほとんどの場合、水との接触で発生します。コンタクトレンズを外さずに入浴したり、濡れた手でレンズを操作した結果。したがって、自然のリザーバーの状態では、コンタクトレンズを取り外したり取り付けたりするときに必要な手指衛生を観察することは非常に困難です。また、保管の条件が常にあるとは限らないため、入浴者はそれらを削除しないことを好みます。しかし、これは両刃の剣です。レンズの特性を維持することを気にすることは、目に悪影響を及ぼす可能性があります。
文献では、コンタクトレンズの着用がアカントアメーバ性角膜炎の発症の最も強力な危険因子であることが確立されており、この疾患とコンタクトレンズの関連が症例の75〜85%で報告されています。 [10]
以前は単純ヘルペス角膜炎との相関を報告し、 [11]、 [12]:AKの約17%がHSVの眼疾患またはHSVとのアクティブな同時感染の歴史を示しています。
病因
アカントアメーバ性角膜炎の病因としては、角膜上皮の寄生虫媒介性細胞溶解および食作用、ならびに角膜支質の浸潤および溶解が挙げられる。 [13]
病理学的プロセスの進展は寄生虫感染に関連しているため、この疾患は感染性および炎症性のカテゴリーに属します。病気の原因物質(アカンタメバ)は単細胞寄生虫で、通常の生息地は水です。通常、寄生虫も水道水に入るところから、それは自然の貯水池で発見されます。しかし、これは人工の貯水池(池またはプールでさえ)の水が完全に安全であると考えられることをまったく意味しません。ここでは、同じ水で湿らせた土壌だけでなく、アカンタメーバも見つけることができます。
Acanthamoeba属にはいくつかの種類の自由生活アメーバが含まれ、そのうち6つは人間にとって危険です。これらは、土壌や水に生息する好気性生物であり、特に下水で汚染されたものです。また、ほこりにも見られ、池や土壌が乾いた後に落ちます。この場合、微生物は、温度変化や消毒手順を恐れていない場合、単に低活動の段階(嚢胞)に入ります。
アカンタメーバは、暖房システムと給湯器を循環する流体で、水道水と下水に素晴らしい気分になります。高い水温は微生物の繁殖に寄与するだけです。
入浴、洗濯、濡れた手や汚れた手で目に入った場合、微生物を含む水が目に入ることがあります。しかし、それ自体では、寄生虫に感染した水や土壌を目に摂取しても、病気は発生しません。さらに、アカントアメーバは健康な人(鼻咽頭と糞便)に見られます。
私たちの目は、そこに存在する涙腺が生理的な水分補給と角膜のクレンジングに寄与するように設計されています。涙器の排水システムを通って落ちるほこりや微生物は、鼻咽頭腔に除去され、そこから粘液とともに除去されます。寄生虫は、目で「落ち着いて」活発に増殖し始める時間がないだけです。
ドレナージ機能に違反があると、アカンタメーバは理想的な環境(暖かく湿気がある)に落ち着くだけでなく、活発に増殖し始め、角膜のびまん性炎症を引き起こします。
症状 アカントアメーバ性角膜炎の
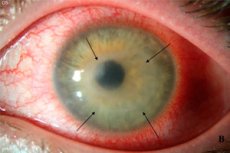
アカントアメーバ性角膜炎は、このプロセスに固有の症状なしでは成り立たない炎症性眼疾患です。目の充血、異物感、それに伴う不快感、痛み(頻繁な炎症の随伴)であり、コンタクトレンズを外すと激化します。それらは 角膜炎症の最初の兆候と見なすことができます が、目のモートを含む他の多くの目の病気は同じ症状を示します。さらに、患者は、人の意志を超えて流れる原因のない涙、目の痛み、視覚の明瞭度の低下(フィルムが目の前にあるかのように)に不満を言うかもしれません。 [14]
これらの症状はすべて、小さな斑点が目に入るときの感覚に似ていますが、この場合は「点滅」するようには機能しません。臨床像はその持続性で注目に値しますが、炎症 が進行するにつれて、アカントアメーバ性角膜炎の症状が 激化する傾向があります。最初は、まぶたが感じられた後の不快感、それから痛み、そして最後に、開いた傷のように鋭い切り傷があり、流涙を誘発し、悪化させます。
しかし、疾患の急激な発症または炎症の急速な進行が患者の10%以下で認められていることに注意すべきです。他の人では、病気はゆっくりではあるが穏やかな経過を特徴とします。
炎症の原因に関係なく、角膜炎は、医師が角膜症候群と呼ぶ特定の症状複合体として現れます。それはによって特徴付けられます:
- 目の鋭い激しい痛み、
- 流涙の増加、
- 目の円筋のけいれん性収縮、それは目の不随意の閉鎖につながります(bleospasm)、
- 明るい光に対する目の痛みを伴う反応(羞明)。
この症候群は特異的であり、炎症の病原体を分析する前に、角膜の炎症と結膜炎を区別するのに役立ちます。
進行した段階では、炎症の治療が行われなかった、または不十分であった場合、角膜の曇り(透明性の違反は角膜炎の特徴的な兆候の1つです)、その上に明るいスポット(目のかみ傷)の形成、失明まで目に見える視覚障害が見られます。場合によっては、角膜に化膿性潰瘍が形成され、眼の深部組織に感染が導入されたことを示します。
合併症とその結果
繰り返しになりますが、視覚器官の組織は非常に敏感であるため、ネガティブな状態に対して非常に鋭敏に反応します。実際、この複雑な光学構造は非常に柔らかく、退行性の変化を受けやすい。角膜で発生する炎症は治療が困難ですが、長期にわたる炎症プロセスでは、臓器の特性と機能を簡単に変更できます。
アカントアメーバ性角膜炎は、重大な不快感を引き起こし、患者の生活の質を悪化させる重度の不快な症状を伴う疾患です。しみが目に飛び込んでイライラする場合、前の作業を行うのは簡単ですか?すべての考えはすぐにそれを削除する方法に切り替わります。しかし、角膜の炎症では、そのようなお守りはアメーバであり、目から取り除くのは簡単ではないため、痛みを伴う症状は常に人を苦しめ、時には弱まり、その後新たな活力で崩壊します。
このような状況は、人の働き方や精神状態に影響を与えることは明らかです。視覚障害と組み合わされた痛みに関連した障害のある注意は、自分の労働義務を果たすための障害となり得る。自然に目が閉じて視力が低下すると、国内および産業の負傷のリスクが高まります。
これらは、患者が専門家の助けを求めなかったり、自己治療を行っていたり、病気の原因とメカニズムを理解していない場合、あらゆる病因の角膜炎の結果です。しかし、治療が行われていない場合と、効果的な治療法が誤って選択されている場合の両方で発生する可能性のある合併症もあり、これはしばしば誤った診断の結果になります。それでも、さまざまな病因の角膜炎は、治療に独自の独自のアプローチを必要とします。
角膜の炎症プロセスの最も一般的な合併症は、その曇りです。長期の炎症は眼の組織に瘢痕性変化を引き起こし、完全な吸収を達成することが常に可能であるとは限りません。いくつかのケースでは、角膜の透明度の変化は、局所的な明るいスポット(目の痛み)の形成または片方の目の全体的な視力低下とともに、将来は完全な失明まで進行します。 [15]
炎症は細菌感染の繁殖地であり、寄生虫に加わることを妨げるものは何もありません。この場合、炎症は眼の最も深い構造を覆うこともあり、眼球の内膜の化膿性炎症(眼内炎)のほか、眼のすべての膜と中膜の炎症(眼球炎)を引き起こします。
免疫力の低下を背景に、ヘルペスウイルス感染の追加は珍しいことではありません。
炎症が深ければ深いほど、結果はより深刻になります。視力と目の審美的な外観を維持することが常に可能であるとは限らず、かなり効果的な治療の後に病気が再発することがよくあります。
アカントアメーバ性角膜炎は、角膜の炎症と同様に、重症度が5段階(段階)です。
- 表在性上皮病変、
- 表面的な点状角膜炎、
- 間質環状、
- 潰瘍性(創傷の角膜に形成がある)
- 強膜炎(炎症は強膜に及ぶ)
最初の2段階は薬物療法で治療されます。しかし、治療は必ずしも良い結果をもたらすとは限りません。病気の進行に伴い、薬物療法と組み合わせた外科治療が適応となります。
診断 アカントアメーバ性角膜炎の
遅かれ早かれ、眼の不快感と痛みは、患者に専門家の助けを求めることを強います。そして、ここでは、痛みと視覚障害の原因は、コンタクトレンズとそれらに付着するほこりではなく、人の不注意のために眼の組織に一度定着した原虫であることがわかりました。しかし、患者の外見の点では、他の疾患にもこれらの症状が存在するため、医師は目が赤くなること、痛みや裂傷の原因を言うのは困難です。眼の病気は言うまでもなく、恐怖症と組み合わされた目の発赤と痛みは、インフルエンザでも認められます。 [16]
正確な診断ができるのは専門医(眼科医)だけであり、その患者を紹介する。この医師の炎症過程の指標は、白血球、リンパ球、およびその他の小さな細胞要素の蓄積によって引き起こされる角膜混濁の事実であり、そのレベルは炎症とともに増加します。
しかし、目のこの部分の曇りは、変性ジストロフィーの変化も引き起こす可能性があるため、医師は炎症が発生しているかどうか、および炎症が何に関連しているかを判断することが重要です。患者の症状と既往歴の完全な説明は、これで彼を助けます:患者はコンタクトレンズを着用していますか、彼はそれらをどのようにケアしますか?入浴中に離陸しましたか?
アカントアメーバ性角膜炎の機器診断は、通常、1つの基本的な方法に分類されます。これは、特殊な機器を使用した眼のさまざまな構造の非接触検査である眼の生体顕微鏡検査です。研究の間、顕微鏡とさまざまな照明オプションが使用されます。これは、通常の照明下では見えない目の複雑な光学系の構造さえも視覚化するのに役立ちます。 [17]
現代の診療所では、超音波生体顕微鏡検査(麻酔と非接触法を使用した接触)の使用が増加しています。いずれにせよ、医師は眼のさまざまな構造、それらの状態、炎症の存在、その性質および有病率に関する信頼できる情報を受け取ります。生体顕微鏡検査は、症状がまだ発現していない初期段階でも疾患を検出できます。
しかし、角膜の炎症を検出することは、戦いの半分にすぎません。病気の原因を特定することが重要です。しかし、これはしばしば問題を引き起こします。 細菌性、ウイルス性、アレルギー性、真菌性およびその他の種類の角膜炎の鑑別診断は非常に困難です。不十分な診断の高いリスク。
特定の検査は、疾患の原因を特定するか、そのさまざまな選択肢を除外するのに役立ちます 。血液検査は炎症の特定に役立ちますが、それ以上のことはありません。しかし、微生物学的研究は、病気の原因物質についての答えを与えることができます。このために、以下を実行します。
- 多くの場合、ポリメラーゼ連鎖反応(PCR)によって、角膜擦過中に撮影材料の細菌検査( [18]、 [19]
- 結膜および角膜の上皮の細胞学的検査、
- 異なる抗原を持つアレルゲン
- 抗原と抗体の相互作用に基づく血清学的研究。
しかし、問題は、「アカントアメーバ性角膜炎」の診断は、他の病原体の兆候がないことによって行われることが多く、嚢胞やアカンタメーバの活動的な個体の存在によってではないことです。実験室での研究は、眼の組織に原生動物があるかどうか、またはそこにないかどうかを正確に答える機会を常に提供するわけではありません。
最近、優れたコントラストと空間分解能を備えた共焦点レーザー走査顕微鏡の特定の方法が人気を集めています。それは、角膜のいずれかの層における疾患の原因物質とその嚢胞を特定し、眼の損傷の深さと有病率を決定することを可能にします。これにより、診断を最大限正確に行うことができ、同様の症状を持つ疾患を排除できます。
処理 アカントアメーバ性角膜炎の
目の構造の炎症過程はさまざまな理由で引き起こされる可能性があるため、医師は診断が正しいことを確認した後で初めて効果的な治療を処方できます。しかし、多くの場合、処方された経過(ほとんどの場合、病気の細菌性の疑いによる抗生物質療法)で結果が得られないときに診断エラーが検出されます。使用する薬は、細菌だけでなく、原生動物に対しても有効でなければなりません。抗生物質と防腐剤の選択は、結膜炎と同様に無作為であってはなりません。
ちなみに、この問題はセルフメディケーションでよく見られます。なぜなら、人々は眼の疾患についての知識が限られているため、患者は病原体を考慮せずにすべての症状を結膜炎に起因すると考えています。したがって、彼らはまた、結膜炎のためにかつて処方された薬で治療を実行しようとします。多くの場合、これは状況を悪化させるだけです。時間は患者の手に渡らないからです。さらに、患者はしばしばコンタクトレンズを着用し続けますが、それはできません。
したがって、アカントアメーバ性角膜炎の治療は、正確な診断から始まり、少なくとも治療期間中はコンタクトレンズの着用を拒否します。早期に発見された軽度の疾患は、外来で治療されます。入院治療は、重篤で複雑な形態の角膜炎に適応されます。これらと同じケースでは、外科的治療の可能性が考慮されます(層状表層および深層角膜移植、エンドツーエンド角膜移植、光線療法角膜切除術)。
軽度の場合、彼らは病気の原因物質(アカンサバとその嚢胞)を破壊し、角膜組織を回復させることを目的とした薬の費用がかかります。これらの目的のために、点眼薬、軟膏、薬剤の点眼薬、抗菌(抗原虫)、抗炎症、および時には抗ウイルス(ヘルペス感染症に加わる場合)成分を含む医療用フィルムを塗布します。
病気の原因物質と戦うために、抗生物質と防腐剤による複雑な治療法が使用されています。現在、アカンサメーバに対して有効な特定の単一の薬物がないためです。最も一般的に使用される組み合わせは、クロルヘキシジン(点眼剤の形で)とポリヘキサメチレンビグアナイド(目を点眼するために使用されるOptifreeコンタクトレンズケアソリューションに含まれています)、およびコンフォートドロップスの保湿点眼薬です。この複合体は、アメーバの活性型とその嚢胞の両方に対して効果的です。ビグアナイド剤は、in vitroおよびin vivoで耐性のある被嚢体形態に対して唯一有効な治療法です。現代のステロイドの使用は議論の余地がありますが、ビグアニドの治療には効果がなかった角膜の重篤な炎症性合併症の治療にはおそらく効果的です。アカントアメーバ強膜炎は、角膜外浸潤に関連することはまれであり、通常、局所ビグアニドと組み合わせた全身性抗炎症薬で治療されます。治療用角膜移植術は、アカントアメーバ性角膜炎のいくつかの重篤な合併症の治療に使用できます。 [20]
より重篤な症例では、疾患の経過が複雑で、特定の治療の効果がない場合、以下の薬がさらに処方されます:
- ピクロキシジンに基づく「Vitabact」またはミラミスチンに基づく「Okomistin」の防腐剤ドロップ、
- ジアメジン(プロパミジン-顕著な殺菌効果と抗原虫効果を持つ物質は、輸入された点眼薬の一部です、たとえば、「ブロレン」という薬)、
- アミノグリコシドのグループからの抗生物質(ネオマイシン、ゲンタマイシン)およびフルオロキノロン(点眼剤の形のビガモックスモキシフロキサシンに基づくフルオロキノロンのグループからの抗菌薬の高い有効性に関する情報があります)、
- ポリペプチド抗生物質(ポリミキシン)、
- 抗真菌薬(フルコナゾール、イントラコナゾール)、
- ヨウ素製剤(ポビドンヨード)、
- 抗炎症薬:
- NSAID(たとえば、インドメタシンに基づく「インドコリラー」点眼薬-麻酔をかけ、炎症を和らげる)はまれに処方され、短期間に
- コルチコステロイド、たとえばデキサメタゾンは、主に手術後または疾患の非急性期に使用されます。これらは疾患の活性化を引き起こす可能性があるため、抗緑内障薬がそれらと組み合わせて処方されます(たとえば、眼圧を正常化するアルチモール)、
- 散瞳薬(これらの薬は瞳孔を拡張するための診断目的と炎症性眼疾患の治療の両方のために処方されています)、
- 再生効果のある製剤(コルネレゲル、リポフラボン、タウフォリン)、
- 人工涙インストール
- ビタミン、生体刺激剤。
視力低下も理学療法の手順を使用して治療されます:電気泳動、酵素によるフォノフォレーシス、オゾン療法、VLOK。
アカントアメーバ性角膜炎の治療にはさまざまなアプローチがあり 、薬と治療法は、診断、疾患の病期と重症度、合併症の存在、治療の有効性などに基づいて個別に処方されます。
薬
実際には、通常の広域抗生物質がアカントアメーバ性角膜炎の複雑な経過に効果的であることが示されていますが、それらはアカンタメブに対して破壊的な効果はありません。防腐剤、特にクロルヘキシジン、および点眼薬やコンタクトレンズケアソリューションの一部である消毒剤は、より顕著な殺菌効果があります。Opti-friソリューションを使用すると、目に危険な病気を回避することができます。 [21]、 [22]
防腐剤に関しては、点眼剤の形態の薬物オコミスチンが炎症性眼疾患の治療に広く使用されていました。その活性物質-ミラミスチン-は、多数の細菌、真菌、原生動物に対して活性があり、さらに、より強力な抗菌剤に対する病原体の感受性を高めます。
角膜炎の治療のために、オコミスチンは抗原虫剤および抗生物質と組み合わせて使用されます。薬は大人と子供のために1日4〜6回処方されます。1〜2滴(子供用)および2〜3滴(成人用)の結膜嚢が14日以内のコースで点眼されます。
この薬は術後の期間にも使用されます:1日1〜2滴を1日3回、最大5日間、および手術の準備にも使用します(1日2〜3滴を1日3回、2〜3日間)。
防腐剤の使用に対する唯一の禁忌は、その組成に対する過敏症であると考えられています。
薬の使用はめったに不快感(数秒以内に消えるわずかな灼熱感)を伴います。この副作用は危険ではなく、治療を中止する理由にはなりません。しかし、過敏症反応には薬物の使用中止と治療の見直しが必要です。
オコミスチンは、しばしば地元の抗生物質と組み合わせて使用されます。
アカントアメーバ性角膜炎の治療 や、ピクロキシジンをベースとするビタバクト消毒剤で人気が高く 、ビグアナイド誘導体は、そして原生動物。
薬は点眼薬の形で入手できます。通常、10日間のコースで1滴を1日3〜4回(最大6回)処方します。眼科手術の前に、結膜嚢に2滴の溶液を導入することもお勧めします。
薬はその成分に対する不耐性、ビグアナイド剤に対する過敏症のために処方されていません。薬の使用中に授乳しているときは、子供は授乳しない方が良いです。妊娠中の薬物 の使用も望ましくあり ません。
眼に溶液を点眼すると、灼熱感を感じる可能性があり、治療を必要としない局所充血が認められます。
プロパミジンを含むブロレン点眼薬は、コンフォートドロップスとクロルヘキシジンまたは他の防腐剤との併用治療の良い代替手段です。プロパミジンは病原体の活動を減らし、それらの繁殖を阻害するので、点眼の助けを借りて眼からそれらを取り除くのがより簡単です。
溶液は1日1〜2滴、1日4回まで眼に注入されます。
点眼薬は、妊婦や授乳中の母親、ならびに薬剤の成分に対して過敏症の患者には推奨されません。
薬の使用は無痛ですが、しばらくぼやけた視界が感じられる場合があります。この期間中は、潜在的に危険なアクションを実行しないようにしてください。視力が悪化したり、病気の症状が悪化したりした場合は、医師に相談してください。
「Indocollyr」は、抗炎症作用と鎮痛作用を持つ非ホルモン薬です。主に眼科手術後に処方されますが、手術なしの複雑な薬物治療にも使用できます。
薬を1滴3〜4回、手術前日を含めて処方します(合併症のリスクを軽減します)。
薬は激しい痛みに関連しています。しかし、薬物に対する過敏症、「アスピリン」喘息の病歴、胃と十二指腸の潰瘍、重度の肝臓と腎臓の病状、妊娠の後半、授乳など、いくつかの深刻な禁忌があります。この薬は小児科では使用されていません。
「インドコリャー」は、NSAIDのカテゴリに属します。NSAIDは、血液への影響により、角膜の再生過程を阻害するため、長期間または医師の処方せずに使用することはお勧めしません。
薬の使用は、目から副作用を引き起こす可能性があります:発赤、かゆみ、わずかな灼熱感、一時的な視力低下、光に対する感受性の増加。確かに、患者からのそのような不満はまれです。
Korneregelは、デクスパンテノールに基づく眼科用ゲル製剤です。目やその周りの皮膚の粘膜の再生を促進し、組織の奥深くまで浸透しやすくなります。様々な病因の角膜炎の治療に積極的に使用されています。
病気の重症度を考慮して、ジェルを局所的に塗布します。1滴を1日4回から始め、さらに就寝前に1滴。結膜嚢にゲルを置きます。
治療期間は完全に個別であり、観察された治療効果に応じて医師が決定します。ゲル内の防腐剤のため、頻繁に、そして長期間、薬物を使用しないことをお勧めします。これは、刺激を引き起こし、粘膜に損傷を与えることさえあります。他の点眼剤、ジェル、軟膏と組み合わせて使用する場合、薬物の使用間隔は少なくとも15分でなければなりません。
コルネゲルの使用に対する禁忌のうち、デクスパンテノールまたは薬物の他の成分に対する過敏症のみが示されています。
副作用の中には、過敏反応が主に示され、かゆみ、発赤、皮膚の発疹、目の症状が伴います。後者には、発赤、灼熱感、異物感、痛み、流涙、腫れなどがあります。
「リポフラボン」は、ケルセチンとレシチンをベースにした創傷治癒・再生剤です。抗酸化作用があり、ウイルスに対して効果があり、炎症性メディエーターの産生を阻害し、目の栄養組織を改善します。
薬はバイアル内の粉末の形で製造され、0.9%塩化ナトリウム溶液(生理食塩水)とスポイトキャップが付いた滅菌バイアルが接続されています。点眼剤のほか、術後のさまざまな病因の角膜炎の点眼に使用されます。薬は、手術中の角膜の損傷による角膜炎のリスクを軽減します。
眼科で使用する場合、生理食塩水を粉末と一緒にボトルに加え、完全に溶解するまでよく振って、スポイトキャップをします。薬を結膜嚢に入れ、1日1〜2回8回まで滴下します。炎症が治まると点眼回数が半減します。治療のコースは通常10から30日続きます。
薬物には禁忌があります:組成物に対する過敏症、タンパク質に対するアレルギー反応、既往症のワクチン、アルコール摂取。妊娠中および授乳中、リポフラボンは、胎児への薬物の影響および妊娠の経過に関するデータがないため、医師の許可を得てのみ使用されます。12年以来小児科で使用されています。
局所適用による副作用のうち、アレルギー反応のみが可能です(かゆみ、皮膚の発疹、発熱)。
目は非常に敏感な器官であるため、医師の処方箋なしで薬物を使用することは推奨されません。医師は、片方の眼だけが影響を受けたとしても、両方の眼に点眼するように処方すると、感染の伝播や体内に住んでいるウイルスの活性化などの可能性が高いため、その予約が必要です
アルキルホスホコリンの使用は新しい治療法になるかもしれません。これらは脂肪族アルコールにエステル化されたホスホコリンです。それらは、インビトロおよびインビボで抗腫瘍活性を示し、それらは、リーシュマニア、トリパノソーマクルジおよびエンタモエバヒストリチカ種に対して細胞毒性であることが示されている。最近の研究では、特にヘキサデシルホスホコリン(ミルテフォシン)もさまざまなアカントアメーバ株に対して非常に効果的であることが示されています。 [23]、 [24]
代替治療
医師は、アカントアメーバ性角膜炎を深刻な眼の疾患と考えています。これは、治療への誤ったアプローチにより、疾患が進行し、失明につながる可能性があるためです。角膜炎症を治療する別の方法は、従来の薬物療法に代わるものではありませんが、それを補完して痛みを伴う症状を取り除くことしかできません。さらに、目の構造がどれほどデリケートであるかを考えると、疑わしい解決策をそれに注入することは強くお勧めできません。処方箋はまず医師と話し合う必要があります。
代替治療で使用される植物や製品は、病原体を破壊することはできませんが、痛みや不快感を軽減し、光に対する過敏症を和らげ、目の発赤と腫れを和らげ、損傷した組織の回復を助けます。ただし、考えられるリスクを慎重に評価しながら、提案されたレシピを意識的に使用する必要があります。
代替治療者は角膜炎をどのように提供しますか?
- 海クロウメモドキ油。これは目のためのビタミンの優れた供給源であり、再生効果もあります。無菌で服用することはあまり良くありません。薬局で販売されています。痛い目で2滴をドロップします。手順の間隔は1〜3時間です。
このツールは、痛みを軽減し、羞明を緩和し、角膜組織の回復を助けます。しかし、彼から奇跡を期待する必要はありません。油は病気の原因物質に対して中立であるため、それと並行して、抗原虫剤と防腐剤を使用する必要があります。
- プロポリス水性抽出物(1部)とクサノオウ汁(3部)。組成物は、角膜炎の細菌性合併症のために点眼剤の形で使用されます。推奨用量は、夜に2滴目です。
- 粘土 ローションに使用され、痛みを和らげます。湿った粘土を約2〜3 cmの厚さのナプキンの上に置き、包帯を1時間半目に当てます。
- 液体蜂蜜。5月の蜂蜜1部を温水3部と混合し、攪拌して液体を透明にします。ツールを使用して、1日2回目を点眼またはすすぎます。
蜂蜜は強力なアレルゲンであるため、養蜂製品にアレルギーがあるため、このような治療では炎症が増加するだけです。
- アロエ この植物のジュースは、顕著な再生特性を持ち、優れた防腐剤です。その使用は、角膜炎の細菌性およびウイルス性合併症を防ぐのに役立ちます。病気の初めには、アロエジュースはミイラを数滴加えて使用され、その後純粋な形で使用されます(1眼あたり1滴)。
角膜炎やハーブ治療の場合にも使用され 、薬物療法の有効性を高め、合併症を予防するのに役立ちます。
眼球は目に有益な効果をもたらします。薬液はそれから作られ、内部で使用され、眼に点眼されます。輸液を内服用に準備するには、沸騰水1リットルあたり大さじ1杯を服用してください。刻んだハーブと熱で少なくとも6時間主張する。治療は1日3回行われ、注入量は1/2カップです。
目薬は小さじ1をとることによって準備されます。コップ一杯の水(200ml)のハーブ。組成物を3分間煮沸し、その後それを熱から取り除き、さらに3時間保持する。緊張したブロスを就寝前に目(2〜3滴)に滴下します。
湿布やローションには、抗菌効果と抗炎症効果があるクローバーの花の煎じ薬(水1 tbspあたり20 gの草、15分間煮沸)とカレンデュラ(1 tspspの水に1 tsp、5分間煮沸)が使用されます。クローバー煎じ薬からの湿布剤を30分、カレンデュラローションを10〜15分間入れます。手順は1日2回実行されます。病気の症状が消えるまで治療が行われます。
洗眼にはカモミールの注入が便利です。アカントアメーバ性角膜炎に対する抗炎症薬の使用は限られているため、カモミールは望ましくない副作用を引き起こさないため、真の発見です。
輸液を準備するには、大さじ2杯を取る必要があります。花を乾燥させ、2カップの熱湯を注ぎます。薬は15〜20分間、または完全に蓋の下で冷却されるまで注入されます。
洗眼は1日3〜4回行うことができます。さらに、輸液はローションに使用できます。
自宅で目を埋めて洗うための手段を準備するときは、無菌について覚えておく必要があります。精製水を取り、皿を完全に沸騰させることをお勧めします。点眼用のデバイスも無菌である必要があります:スポイト、ピペット。それ以外の場合は、アカントアメーバ感染症に細菌感染を入力することは難しくありません。
目を掘るときは、スポイトが目の組織に触れないようにしてください。目を洗うときは、目ごとに別々の包帯または綿パッドを使用して、手順の間にできるだけ頻繁にそれらを交換することが重要です。
ホメオパシー
アカントアメーバ性角膜炎などの病気では、ホメオパシーは言うまでもなく、代替薬剤による治療でさえ疑わしいかもしれません。しかし、ホメオパスはこの種の特定の薬の有益な効果を主張しています。そして、私は彼らの議論が非常に説得力があると言わなければなりません。
アカントアメーバ感染は、感染プロセスの一種です。病気の原因となる病原体は原虫感染、すなわちカンタメブです。あなたが伝統的な方法をとるなら、実験室のテストを使用して病気の原因物質を特定することは長いプロセスと考えることができます。角膜上皮および涙液のサンプルのPCR分析により、最小限の含有量でもアメーバDNAを分離できますが、これには多くの時間が必要です。
さまざまな方法でスクレイピング染色を行うと、必ずしも専門家の解釈を必要とする正確な結果が得られるとは限りません。組織化学的方法は、疾患のより重篤な段階に関連していますが、最初は陰性の結果が出る可能性があり、嚢胞は生検でしか検出できません。
実際の結果を得る最大速度は、共焦点顕微鏡の方法で示されていますが、すべての診療所でまだ使用されているわけではありません。したがって、ほとんどの場合、診断を明確にするために、効果的な治療を開始するには、数日または数週間かかります。
この間ずっと、炎症が進行し、角膜の機能に悪影響を及ぼします。ホメオパスは、患者が医師を訪れた直後に抗炎症剤および再生剤による治療を開始するための良い方法を提供します。さらに、使用されるホメオパシー療法は、コルチコイドやNSAIDとは異なり、炎症を増強または悪化させません。
あらゆる種類の角膜炎に使用されるホメオパシー薬の中で、夜間の目の鋭い裂傷痛、光恐怖症、および角膜の深い潰瘍の出現にしばしば処方されるMercurius corrosivusに特別な役割が与えられます。
目が焼けるような痛みと大量の分泌物があるため、Mercurius solubilis(疾患の初期段階に関連)、Pulsatilla、Brionia、Belladonna、Aurum、Arsenicumアルバム、Apis、Aconitumなどのホメオパシー療法が非常によくわかりました。
潰瘍を伴うホメオパスは、ヘパール硫黄、カーリービクロミカム、カーリーヨーダタム、コニウム、ルストキシコデンドロン、梅毒、カルカレアも処方します。慢性角膜炎と角膜硫黄の激しい曇りを伴います。
これらの薬の多くは、痛みを和らげ、光に対する目の過敏性に対処するのに役立ちます。それらのほとんどすべてが小規模な繁殖に割り当てられています。
1日数回、食事の20〜30分前に舌下の3〜6粒内に薬剤を処方してください。そしてこれは単剤療法ではなく、抗生物質を除いて、角膜炎に処方された古典的な薬物療法と平行したホメオパシー製剤の使用についてです。後者は、疾患の原因物質が特定されたときに指定するのに意味があります。
今日、ホメオパスは角膜炎の治療のための効果的な包括的な治療法を探しています(抗生物質の導入前およびそれらとの組み合わせ)。革新的な開発の1つは、そのような成分に基づいた薬剤であると考えられています:Mercurius corrosivus、Belladonna、Apis、Silicea(これらすべてに1つのC3希釈があります)。コニウムもそれに加えることができます。
どちらのバージョンの薬剤も最初の2時間の痛みを軽減します。また、光、流涙に対する目の感度を低下させます。翌日、症状はほとんど感じられません。
まだ名前のない薬の開発者は、この複雑な薬は普遍的であり、アレルギー反応を引き起こさず、薬との危険な相互作用を起こさず、副作用や年齢制限がないと主張しています。ホメオパスと特別な訓練を受けていない医師の両方が処方することができます。
アカントアメーバ性角膜炎をそれで治療することは不可能ですが、患者の状態を緩和し、病理学的プロセスをしばらく遅くして、診断で疾患を治癒して治療できることは明らかです。
防止
深刻な病気は、治療するよりも予防する方が簡単です。特に寄生虫に関しては、事実上効果のない薬剤です。しかし、ここにはいくつかの困難があります。実際のところ、Akantamebの嚢胞は消毒に耐性があります。それらは水の塩素処理によって破壊される可能性がありますが、この場合の塩素濃度は許容基準をはるかに超えます。ですから、彼らが言うように、溺れる人々の救いは、溺れる彼ら自身の仕事です。
しかし、科学者の最新の研究によると、アカントアメーバは、寄生虫の内部が消毒剤から保護されている細菌感染のキャリアになる可能性があるため、怖いです。
それにもかかわらず、アカント性角膜炎は今日ではかなりまれな疾患です。つまり、アメーバから目を保護し、失明を避けることはそれほど難しくありません。最も効果的な予防策は次のとおりです。
- コンタクトレンズの適切なケア、保管のための高品質の無菌溶液の使用、ライセンスされたレンズのみの使用。
- 目の周りのレンズを扱うときの手指衛生の維持、目の衛生。
- シャワーを浴びる、洗う、水性媒体で入浴する場合は、コンタクトレンズを外して、専用の溶液に入れてください。水が目に入った場合は、「オプトフリー」または「コンフォートドロップ」タイプの溶液で洗い流してください。このような目のケアは、アカンタメバによる感染の可能性を減らすことができます。
- 3か月ごとに、コンタクトレンズ容器を交換することをお勧めします。
- 理由がないように思われる場合でも、定期的に(少なくとも6か月に1回)眼科医を訪問する必要があります。患者が不快感、灼熱感、目の痛みを感じた場合、検眼医への訪問を延期する価値はありません。
アカントアメーバ性角膜炎は、人の視力を奪う危険な病気です。私たちの周りの世界についての情報の大部分を認識できるおかげで、その貴重な機能。そのような病気は不注意に服用してはならず、後で医者に行くのを先送りにするべきです。予防と同様にタイムリーな診断と治療は、目の健康とあなた自身の目で世界を見る幸せを保つことができます。
予測
アカントアメーバ性角膜炎は、医師の間で最も危険で潜行性の目の疾患の1つであるという意見は同じです。この疾患は治療が困難であり、伝統的な抗生物質はしばしば効果がありません。このゆっくりと進行する病理の薬物治療の効果が不十分なため、光線療法角膜切除術が最も最適な治療法と考えられています。目を救うために角膜の深い病変がある場合、角膜移植は省略できません。 [25]
手術の予後は、角膜の深さと患者の年齢に大きく依存します。
効果的な治療を行わない場合のアカントアメーバ性角膜炎は、寛解と増悪の期間を伴って慢性になります(原生動物のライフサイクルによって異なります)。同時に、角膜は徐々に青ざめ、潰瘍が現れて細菌感染を誘引し、視力が低下します。角膜に強い穿孔がある場合、その下にある構造がプロセスに関与している可能性があり、これは眼球除去(除核)の指標です。
一般的に、アカントアメーバ性角膜炎の予後はいくつかの要因に依存します:
- タイムリーな診断と正しい診断、
- 治療の妥当性
- 外科的処置の日付、
- コルチコイドおよび免疫抑制剤によるその後の治療の有効性。
診断の段階では、コンタクトレンズを使用しているすべての患者でアカントアメーバ性角膜炎が疑われるべきであるという意見があります。これは、炎症が痙攣性であり、悪化と寛解の期間が顕著である場合に特に当てはまります。


