B型肝炎の病因において、病原性連鎖のいくつかの主要なリンクを区別することができます:
- 病原体感染の導入;
- 肝細胞への固定および細胞への浸透;
- ウイルスを増殖させ、それを肝細胞の表面上に、また血液中に「押し込む」。
- 病原体を排除することを目的とした免疫学的反応の包含;
- 器官および系の免疫複合体病変;
- 免疫の形成、病原体からの放出、回復。
B型肝炎の感染は常に非経口で起こるため、感染の瞬間はウイルスの血液への浸透とほぼ同等であると推測できます。一部の研究者がB型肝炎の腸内および局所的な段階で分離しようとする試みは不十分である。血流によると、ウイルスはすぐに肝臓に入ると考えられる理由がさらにあります。
肝臓組織へのB型肝炎ウイルスの向性は、アルブミン結合活性を有する31,000Da(RZ1)の分子量を有するポリペプチドである特異的受容体であるHBsAg中に存在することによって予め決定される。アルブミンの同様のゾーンは、本質的によりもヒト肝臓およびチンパンジーの肝細胞の膜上に見出され、ヒト肝臓およびチンパンジーに対するHBVの指向性によって決定される。
肝細胞へのウイルスの侵入は、肝細胞核に入ると核酸の合成のための鋳型として作用するウイルスDNAを放出されると、その結果ウイルスヌクレオキャプシドアセンブリになる連続生物学的反応、一連の起動。B型肝炎の全ウイルス - ヌクレオキャプシドは、最終的なアセンブリがデーン粒子起こる細胞質内の核膜を通って移動します
しかし、肝細胞が感染した場合、プロセスは2つの方法、すなわち複製および統合的に進むことができることに留意すべきである。最初の症例では、急性または慢性の肝炎の画像が発症し、2番目の症例ではウイルスが感染する。
ウイルスDNAと肝細胞の2つのタイプの相互作用を予め決定する原因は、正確には確立されていない。おそらく、応答のタイプは遺伝的に決定される。
相互作用の結果は、完全なウイルスまたは膜上または肝細胞の膜構造におけるその抗原の提示に続いて(コア)にkorovskogo抗原複製組立構造と(細胞質内)ウイルスの完全なアセンブリになります。
B型肝炎ウイルスは細胞変性効果を有していないので、ウイルスの複製は肝細胞レベルで細胞損傷を引き起こさないと考えられている。この状況は、それがB型肝炎ウイルスの細胞変性効果の証拠はないが、実験データに基づいているので、特定の考えられるが、組織培養で産生され、したがって完全ヒトにおけるウイルス性B型肝炎に外挿することができないことはできません。いずれにしても、複製段階の間に肝細胞の病変が存在しないという問題は、さらなる研究が必要である。
しかし、関係なく、細胞とウイルスの相互作用の性質の、以下の肝臓は、必ずしも免疫病理学的プロセスに含まれています。肝細胞と自由循環回路におけるウイルス抗原の放出の膜上のウイルス抗原の発現はウイルスイル生物の最終的な除去を方向付け連続細胞性および体液性免疫応答に切り替えられるという事実に起因従って肝細胞損傷。このプロセスは、ウイルス感染における免疫応答の一般的なパターンに完全に従って実施される。K-細胞、T細胞、ナチュラルキラー細胞、マクロファージ:病原体の排除のためにさまざまなエフェクター細胞のクラスによって媒介細胞障害性細胞応答が含まれます。抗HBc抗体およびe抗原 - - これらの反応の過程で特異的抗体は、特に牛に、血液中に蓄積することにより、抗体システム、のトリガ、ウイルス抗原(HBc抗原、NVeAg、HBs抗原)の放出を伴う、感染した肝細胞の破壊は、ある抗HBE 。したがって、ウイルスによる肝細胞のリリースでは、細胞の細胞溶解の反応による彼女の死の過程で発生します。
同時に、血液中に蓄積する特異的抗体はウイルスの抗原に結合し、マクロファージによって貪食され、腎臓によって分泌される免疫複合体を形成する。特異的抗体の参加は、病原体からの生物を洗浄し、完全な回復が存在しているので、このように。糸球体腎炎、動脈炎、関節痛、発疹、およびその他のような種々の免疫病変が存在することができます。
B型肝炎の上記概念の病因に応じて、疾患の全てのマニホールドの臨床的変異体は、換言すれば、ウイルス抗原の存在についての免疫応答の電力をウイルスと免疫細胞下請業者との相互作用の特徴を説明するのにかかります。現代のアイデアによれば、免疫応答の強さは遺伝的に決定され、第一級HLA遺伝子座の組織適合抗原に関連している。
ウイルス抗原に対する適切な免疫応答の条件では、循環過程を伴う急性肝炎および完全な回復が臨床的に発達していると一般に考えられている。わずかウイルス免疫媒介細胞溶解によって発現される抗原に対する免疫応答の減少を有するので、ウイルスの長期持続性と当たり障りのない臨床症状をもたらす慢性肝炎を発症し得る感染肝細胞の効果的な除去は、存在しません。この場合には、逆に、遺伝的の場合に強い免疫応答と感染(輸血)の莫大疾患の臨床的に重篤なおよび悪性の形態に対応する広範な破壊ゾーン肝細胞を、原因を決定しました。
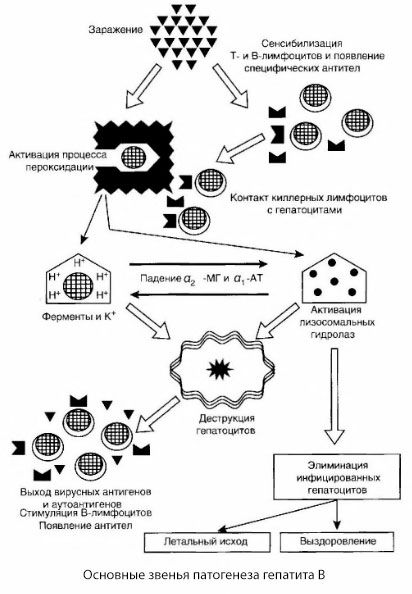
示されたB型肝炎の病因の計画は、その調和のために注目に値するが、それにもかかわらず、数多くの紛争があり、ほとんど研究されていない瞬間がある。
免疫病理学的疾患としてのB型肝炎の概念に従えば、細胞の細胞傷害性の反応が疾患の重篤度の増加とともに増加することが予想される。しかし、重度の形態では、免疫の細胞リンクの指数は、健康な子供のものと比較して、複数の低下を含む急激に減少し、K細胞の細胞傷害性の指標となる。大量の肝臓壊死及び肝性昏睡の開発中に悪性の形態は特に影響fitogemattlyutinina、ブドウ球菌内毒素、およびHBsAgの下でのリンパ球の形質転換を爆破する完全できないこととなった場合。さらに、そこに反応白血球遊走阻害(RTML)に従って移行する白血球のない能力がなく、蛍光プローブテトラサイクリンを用いた研究から、膜透過性リンパ球の劇的な増加、それらを明らかにしました。
したがって、健康なヒトの蛍光指示薬リンパ球である場合9,9-±2%、彼らは22.3±2.7%まで上昇良性のコースを有する典型的なB型肝炎、次いでリンパ球を蛍光悪性フォームの数は平均63,5±に到達します5.8%。細胞膜の透過性の増加が明確に機能障害の信頼性の指標として文献で評価するので、B型肝炎は、特に悪性の形で、総損傷がリンパ球を発生していると結論付けることができます。これは、K細胞の細胞傷害活性の指標によっても証明される。第二に、6.0±2,6 - - 22.0±6.3%で、重度1-2週間の細胞傷害性疾患では悪性フォーム第一週の間に、15,5±8.8%です基準は44.8±2.6%である。
明確に提示されたデータは、これらの変化は毒性代謝物による免疫担当細胞の敗北をもたらし、おそらくは循環免疫複合体、二度目に起こることも明らかである重度のB型肝炎患者における細胞性免疫において顕著な障害を示しています。
研究は場合、特に大規模な肝壊死の場合に重篤な肝炎を有する患者において、血清が下がり価HVsAgとNVeAgであることを示すと同時に疾患の良性の形態のための非常に珍しい表面抗原に対する抗体の高い力価で検出され始めています抗HBVはこの疾患の3〜5月にのみ現れる。
免疫複合体の広範な形成および巨大肝壊死の病因におけるそれらの関与の可能性を示唆して高い抗ウイルス抗体価の同時出現とともに、B型肝炎ウイルス抗原の急速な消失。
したがって、実際の材料は、あなたが一意にのみ免疫病理学的侵略の観点から、B型肝炎を治療することはできません。他に - そしてそれは、これは深さと、一方で、肝臓の形態学的変化の度合い、および細胞性免疫の要因の程度との関係を発見していないことだけで事実ではありません。理論的には、この事実は、後に、機能肝不全の増加に起因する強力な毒性作用を受けた日付細胞性免疫の研究、免疫細胞を説明することができました。あなたは、もちろん、肝細胞の免疫細胞溶解が可能性も重篤な肝疾患の臨床症状の出現前に、感染の初期段階で発生すると仮定することができます。疾患の急性期の患者(電光)過程において細胞性免疫の同様の指標を明らかにし、加えて、肝臓組織の形態学的研究は、同時に大量のリンパ球浸潤が認められなかったので、そのような仮定はにくい吸収及びリンパの徴候なしに連続フィールドを壊死上皮を検出侵略
免疫細胞の細胞溶解の観点からのみ、急性肝炎の形態学的画像を説明することは非常に困難であるので、初期の研究では、B型肝炎ウイルスの細胞毒性効果を排除しなかった。
現在、この仮定は、部分的にD型肝炎のマーカーの検出の頻度は、疾患の重症度に直接比例することが示されているB型肝炎ウイルス研究の発見により確認した:彼らは14%に見られる軽度の形態、中程度 - 18 Y、厳しい - 30悪性 - 患者の52%。D型肝炎ウイルスはnekrozogennym細胞変性効果を持っていることを考えると、それは非常に重要なの肝炎ウイルスBとDのB型肝炎の同時感染の劇症型の開発であることを確立されています
B型肝炎の病因は、以下のように表すことができる。B型肝炎ウイルスが肝細胞に浸透した後、肝炎細胞に向けてリンホトキシンを放出するT-キラーの感染肝細胞に免疫攻撃が誘発される。
B型肝炎における肝細胞損傷の密接なメカニズムはこれまでに確立されていない。主要な役割は、脂質過酸化およびリソソーム加水分解酵素の活性化プロセスによって果たされる。開始点は、エフェクター細胞が肝細胞と接触するときにエフェクター細胞から放出されるリンホトキシンであり得るが、ウイルス自体が再酸化プロセスの開始剤であり得る可能性がある。将来、病理学的プロセスは次の順序で発生する可能性が最も高い。
- (おそらくは四塩化炭素に関連して示されているように、他の損傷剤と同様にして、解毒プロセスに参加することが可能な小胞体膜の成分との)生体高分子を有する因子攻撃(リンホトキシン又はウイルス)との相互作用。
- フリーラジカルの形成、脂質過酸化のプロセスの活性化および全ての肝細胞膜の透過性の増加(細胞溶解症候群)。
- 濃度勾配に沿った生物活性物質の移動は、様々な細胞内局在、エネルギードナー、カリウムなどの酵素の喪失である。ナトリウム、カルシウム、およびpHの蓄積は、細胞内アシドーシスにシフトする。
- 肝細胞の崩壊および自己抗原の放出を伴うリソソーム加水分解酵素(RNA-ase、DNA-ase、カテプシンなど)の活性化および収量。
- 肝臓のリポ蛋白に対するTリンパ球の特異的感作の形成ならびに抗肝液性自己抗体の形成による免疫のTおよびB系の刺激。
トリガー因子として、B型肝炎の提案方式の病因におけるその集約製品疾患およびウイルス抗原の産生がほぼ予め決定大規模な肝壊死の瞬間に停止された悪性形態除く全体急性期の初期段階で観察されたウイルス抗原でありますウイルス複製の急速な減少。
ウイルス抗原は免疫のT系およびB系を活性化することも明らかである。このプロセスの間に適切な免疫応答、感染した肝細胞の排除、ウイルス抗原の中和、及び回収sanogenesisの組織に向けられたTリンパ球の亜集団の特徴的再分配があります
肝細胞におけるウイルス複製中の肝細胞または膜上のウイルス抗原に対する免疫細胞の反応において、脂質過酸化の活性化のための条件があり、制御が知られているような、細胞及び細胞内膜の透過性、
この観点から、細胞溶解症候群のウイルス性肝炎の出現のためのそのような天然で高度に特徴的なもの - 細胞膜の透過性を増加させることが理解できるようになる
細胞溶解症候群の最終結果は、酸化的リン酸化の完全な解離、細胞材料の流出、肝実質の死滅であり得る。
しかし、圧倒的多数のケースでは、これらのプロセスはそのような致命的な開発を獲得しません。唯一の疾患の病理学的プロセスの悪性形で大規模な侵入があるため、免疫プロセスをマークし、雪崩のように発生し、不可逆的に、過剰な活性化は、過剰酸化およびリソソームgidrodaz現象に自己免疫攻撃を処理します。
B型肝炎の良好もちろん、それらは質的に異なるレベルで実装されている唯一の特徴で観察されたこれらの同じ機構。、大量の肝壊死の場合とは異なり、感染した肝細胞の良好な臨床経過を有する、ひいては増幅領域免疫病理学的細胞溶解少ない脂質過酸化はそれほど重要ではないが、酸加水分解酵素の活性化は、自己抗原の無視できる程度のリリースで限られた自己分解につながり、その結果大規模な自己侵略せず、すなわち、良好なコースの病因のすべての段階は、PASの継続的な構造組織の枠組みの中で行われ renhimy肝臓および拘束保護システム(酸化防止剤、阻害剤など)、したがって、このような破壊的な作用を有していません。
ウイルス性肝炎の中毒の症状の原因は完全には調査されていない。いわゆる一次性またはウイルス性の中毒と中毒(代謝または代謝)とを区別する提案は、一般毒性症候群の発生の親密なメカニズムを明らかにしていないが、陽性とみなすことができる。第1に、肝炎ウイルスは毒性を有さず、第2に、多くの代謝産物の濃度は、疾患の重篤度および毒性の症状の程度と必ずしも相関しない。ウイルス抗原の濃度は中毒の重篤度と厳密に相関していないことも知られている。逆に、毒性の程度を増加させる、従って、疾患の重症度を増加させるととともに、HBs抗原の濃度が低下し、深い肝性昏睡の時に悪性の形態で最も低いです。しかしながら、特定の抗ウイルス抗体の検出頻度および力価は、疾患の重篤度に直接依存する。
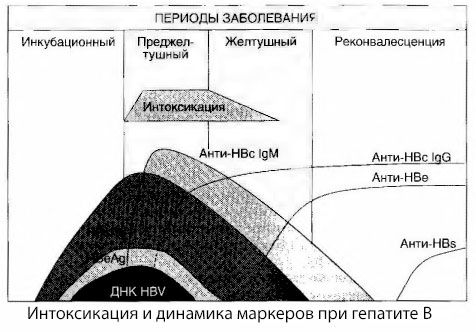
患者の血液の重要な一部で重く、特に悪性のフォームはこれは典型的には、さえも抗HBsを出るときに中毒には、さらにE. Korovskomuシステム抗原と抗原にウイルス抗原の登録時にない表示され、血液の抗ウイルスIgM抗体の循環期間軽度および中等度の形態の疾患では決して観察されなかった。
提示されたデータは、ウイルス性肝炎、特にB型肝炎におけるシンドローム中毒は、血液中のウイルス抗原の結果として発生しないと結論することを可能にし、抗ウイルスIgM抗体とウイルス抗原の相互作用の結果です。このような相互作用の結果は、知られているように、免疫複合体および場合によっては活性毒性物質の形成である。
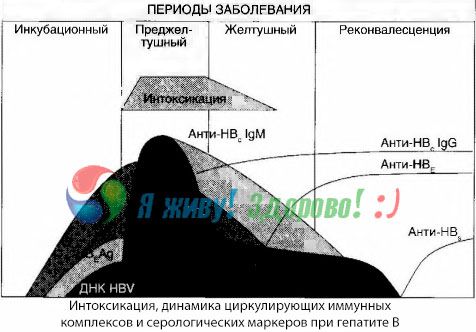
中毒の症状は、自由循環における免疫複合体の出現時に起こるが、将来このような相関は追跡することができない。
これについての部分的な説明は、免疫複合体の組成の研究で見出すことができる。重度の血液を有する患者において主に中型システムを循環し、その組成物中の毒性症候群支配クラスの抗体の高度に不況にある間、及び回収システムの臨床症状は大きくなり、それらはIgG抗体の合成を支配し始めます。
提示されたデータは、病気の初期の段階で毒性症候群の発症機序に関係するが、臨床症状の高さで毒素が発生することは、部分的に、特に肝性昏睡の発症においてのみ重要である。
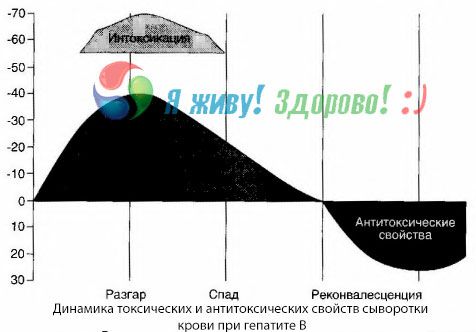
血液培養の方法により、B型肝炎では、罹患した崩壊性肝組織から放出された毒素が血液中に常に蓄積することが示された。これらの毒素の濃度は、疾患の重篤度に比例し、それらはタンパク質性質を有する。
回復期には、この毒素に対する抗体が血液中に現れる。肝昏睡の場合には、血液中の毒素の濃度が急激に上昇し、血液中の抗体は検出されない。
B型肝炎の病態
形態学的変化の性質により、急性B型肝炎の3つの形態がある:
- 環状形態、
- 肝臓の大規模な壊死;
- 胆汁うっ滞性ペリコラジオール性肝炎。
それらは中心に広がる、スライスの周囲に配置されているA型肝炎ながらB型肝炎変性、炎症性および増殖性変化の環状形状は、中央の小葉においてより顕著であった場合。これらの違いは、肝臓の柔組織にウイルスが浸透するさまざまな方法によって説明されます。肝炎ウイルスは、門脈を介して肝臓に入り、小葉の中心まで延び、B型肝炎ウイルスは、それらの中心まで、すべてのセグメントを供給する均一分岐肝動脈および毛細血管を通って入ります。
ほとんどの場合、肝実質の敗血症の程度は、疾患の臨床症状の重篤度に対応する。軽度の形態では、肝細胞の局所的な壊死が通常観察され、中等度および重度の形態 - 帯状壊死(重度の形態の疾患では、融合傾向および架橋壊死の形成を伴う)が観察される。
実質における最大の形態学的変化は、臨床症状の高さで観察され、これは通常、疾患の第1の10年と一致する。第2および特に第3の10年間で、再生プロセスが強化される。この時点までに、壊死変化はほぼ完全に消失し、肝細胞プレートの構造の緩慢なその後の回復を伴う細胞浸潤のプロセスが優勢になり始める。しかしながら、肝実質の構造および機能の完全な修復は、疾患の発症の3〜6ヶ月後に起こり、すべての患者に起こるわけではない。
B型肝炎の感染を一般化し、肝細胞でも、腎臓、肺、脾臓、膵臓、骨髄細胞、および他だけでなくHBsAgの検出によって確認しました。
胆汁うっ滞(pericholangiolytic)肝炎は、病変の特殊な形態であり、肝内胆管から最大の形態学的変化が検出され、胆管炎および漿膜脈管炎の画像がある。胆汁鬱滞の形態では、胆汁うっ滞は胆汁停滞を伴い、胆汁うっ滞毛細血管拡張を伴い、胆管周囲の細胞浸潤を伴う。肝炎のこの形態の肝細胞はわずかに影響を受ける。臨床的に、この病気は、長期の黄疸を伴う長期の経過を特徴とする。このような疾患の特有の過程の原因は、肝細胞に対する有意な効果を伴わずに、コランジオールの壁に対するウイルスの優勢な効果であることが示されている。


