肺炎は肺の損傷の程度によって分類されます。炎症が血管や肺胞に波及せず、肺葉のみに及んでいる場合は、胸膜肺炎または大葉性肺炎と呼ばれます。これはウイルス、微生物、または真菌によって引き起こされる感染症です。さらに、胸膜肺炎には様々な種類があり、専門医によってのみ診断可能です。
現在、胸膜肺炎にはいくつかの特徴を持つものがあり、それぞれに特徴があります。このような分類は、まず第一に、この疾患に対する最適な治療法を選択するために不可欠です。
フォーム
胸膜肺炎は、臨床的、病因的、その他の徴候に基づいて様々な種類に分類されます。例えば、誤嚥性胸膜肺炎、外傷後胸膜肺炎、術後胸膜肺炎、そしてウイルス性、細菌性、真菌性などが区別されます。胸膜肺炎の基本的な種類、その特徴、そして主な特徴について見ていきましょう。
感染性胸膜肺炎
胸膜肺炎は、感染源によって多くの種類に分けられます。治療計画や使用する方法、薬剤は感染源によって異なるため、感染源の特定は必須です。感染性胸膜肺炎は以下のように分類されます。
- ウイルス性胸膜肺炎はウイルスによって引き起こされ、インフルエンザや急性呼吸器ウイルス感染症の不適切な治療、あるいは未治療に起因する合併症として発症することがあります。稀に、一次感染として発症することもあります。胸膜肺炎におけるウイルスの同定は診断上困難であるため、治療には広域スペクトルの抗ウイルス薬と様々な対症療法薬が処方されることが多いです。
- マイコプラズマ肺炎は、マイコプラズマと呼ばれる特殊な微生物が肺組織に侵入することで発症します。この疾患は小児期および青年期に最も多く報告されています。特異的な症状を示さずに潜伏状態で進行する場合もありますが、抗菌薬による治療に良好な反応を示します。
- 真菌性肺炎および胸膜肺炎は、真菌性病原体を含む様々な感染症によって引き起こされる可能性があります。真菌性胸膜肺炎は、臨床症状が通常乏しく、徴候が不明瞭で漠然としており、微生物による損傷の典型的な症状と一致しないことが多いため、完全な診断が下された後にのみ診断されます。この疾患は、カビ、カンジダ、風土病性二形真菌、ニューモシストによって引き起こされる可能性があります。ほとんどの場合、「犯人」はカンジダ・アルビカンス、アスペルギルス、またはニューモシストであり、これは肺組織に焦点を合わせた感染症です。病原体は、体外病巣だけでなく、人体に存在する他の真菌病巣からも呼吸器系に侵入する可能性があります。例えば、カンジダは皮膚や粘膜の微生物叢の恒常的な構成要素ですが、特定の状況下で活性化して病原性を発揮し、その結果、肺真菌症を発症します。肺の真菌感染症の治療は、強力な抗真菌療法を用いて長期にわたります。
- アクチノバチルス症による胸膜肺炎は、グラム陰性の莢膜を形成する多形性桿菌であるアクチノバチルスによって引き起こされます。この疾患は反芻動物(牛、豚、そしてまれに羊)にのみ発症します。他の動物やヒトは免疫を持ち、発症しません。1983年以前は、この疾患は「ヘモフィルス胸膜肺炎」と呼ばれていましたが、現在ではこの病原体が以前はヘモフィルス属に分類されていましたが、現在ではアクチノバチルス属に分類されているため、この用語は廃止されています。
獣医学でよく使われるもう一つの用語は「伝染性胸膜肺炎」です。これは、特に伝染性の高い肺炎の一種で、動物から動物へと容易に伝染し、広範囲に感染を引き起こします。原因菌は通常、マイコプラズマ・ムコイデスです。伝染性胸膜肺炎から回復した動物は、この感染症に対する免疫を獲得します。
膿瘍性胸膜肺炎
膿瘍性胸膜肺炎とは、肺の感染性化膿性壊死性破壊巣の存在を指します。これは、組織が崩壊した複数の化膿性壊死領域であり、健康な肺組織との明確な境界がありません。特徴的な破壊過程の存在から、多くの専門家はこの疾患を「破壊性胸膜肺炎」と呼んでいます。
肺では、合流型の組織融解帯が形成されます。病態の主な原因菌は黄色ブドウ球菌と考えられていますが、クレブシエラ属などの腸内細菌、溶血性連鎖球菌、肺炎球菌、嫌気性微生物による損傷も見られます。
膿瘍性胸膜肺炎の発症の最も一般的な原因は、口腔咽頭分泌物の誤嚥と、リンパ管および血管に隣接する体内の化膿性感染巣の存在であると考えられています。
この病気の症状は全肺炎の症状と似ています。
市中感染性胸膜肺炎
市中感染性胸膜肺炎は、炎症性肺疾患の一種で、感染源が病院やその他の医療機関・予防施設の外で呼吸器系に侵入することで発症します。このタイプの胸膜肺炎は細菌性またはウイルス性であり、感染経路は空気感染です。
ほとんどの患者では、炎症反応は、未治療の急性呼吸器ウイルス感染症またはインフルエンザ感染症、気管炎または気管支炎の後に引き起こされます。
病原体は上気道から下行経路で肺に侵入します。免疫防御力が低下すると、新たな炎症巣を克服することが難しくなります。その結果、感染は肺組織に定着し、急性胸膜肺炎を発症します。
市中感染性胸膜肺炎の患者は、慢性気管支炎など、様々な慢性呼吸器疾患を既に患っている場合が多くあります。この疾患は、特定の条件が整い、免疫力が低下すると活動性を発揮します。治療が遅れたり、放置されたりすると、胸膜肺炎を発症する可能性があります。
下垂性肺炎
この疾患の特殊な形態として、主に二次性である低位胸膜肺炎があります。多くの場合、この疾患は、肺組織の栄養を担うべき小循環系における血液循環の長期停滞の結果として発症します。血流障害は、肺に中毒物質の蓄積をもたらします。粘稠な痰が形成され、その中で微生物(通常は連鎖球菌やブドウ球菌)が活発に増殖し、新たな炎症プロセスを引き起こします。
うっ血性胸膜肺炎は、通常、長時間横臥状態にあり、外傷や身体的疾患のために動けず通常の生活を送ることができない患者に発症します。そのため、主な疾患としては、心臓発作、脳卒中、糖尿病、腫瘍などが挙げられます。長時間の横臥位は血流を悪化させ、組織のうっ血を引き起こします。
病変の範囲に応じた胸膜肺炎の種類
右肺は3つの葉に分かれ、左肺は2つの葉に分かれています。さらに、各葉は分節(分節気管支と肺動脈の特定の枝によって換気される実質領域)に分けられます。
炎症反応が片方の肺葉に限局する場合は大葉性胸膜肺炎、両葉に限局する場合は両葉性胸膜肺炎と呼ばれます。さらに、片側性および両側性大葉性胸膜肺炎も区別されます。臨床像および治療法は、この疾患の他の病型と同様です。
さらに、専門家は以下の種類の葉病変を特定しています。
- 分節性胸膜肺炎 – 肺葉の1つの部分の損傷を特徴とする。
- 多分節性胸膜肺炎 - 一度に複数の葉の分節が損傷していることを示します。
- 上葉胸膜肺炎は右側または左側に発生する可能性があり、肺の上葉の損傷を示します。
- 下葉胸膜肺炎は、病理学的過程の局在に応じて右側または左側に発生することもあります。
- 中葉胸膜肺炎は、右肺の中葉における炎症プロセスです(左肺では中葉は存在しません)。
- 完全型 - 肺野全体(左右の肺の全葉)に損傷が起こります。
- 亜全胸膜肺炎 - この病型では、片方の肺の両葉に損傷がみられるのが典型的である。
- 局所性胸膜肺炎は、近くの組織に広がることなく、炎症の焦点が明確に局在していることを示します。
- 胸膜下胸膜肺炎は、肺の胸膜下領域に局在する炎症プロセスです。
- 基底胸膜肺炎 - 肺の下部における炎症反応を特徴とする。
この分類は炎症反応の程度に基づいています。症状の重症度は病変の範囲によって異なり、炎症が広範囲に及ぶほど、臨床像はより深く鮮明になります。[ 1 ]
合流性胸膜肺炎
合流性胸膜肺炎では、痛みを伴う障害が肺の複数の領域、あるいは肺葉に同時に現れます。患側の呼吸過程には顕著な遅延が見られ、呼吸不全の症状(息切れ、チアノーゼ)が悪化します。
合流性胸膜肺炎は、浸潤性変化を特徴とし、その背景には、緻密な浸潤帯および(または)破壊性空洞が存在します。「合流性」という用語は、複数または単一の小さな病巣が融合して、より大きな構造を形成することを意味します。胸膜肺炎の発症におけるこの特徴を考慮すると、専門家はこれを肺の炎症過程の比較的特異な形態とみなしています。
合併症とその結果
治療措置が適時に処方され、治療自体が適切であった場合、胸膜肺炎の経過は通常、その典型的な周期性を失い、発症の初期段階で中断されます。
滲出液の吸収過程が阻害されると、胸膜肺炎の合併症が発生します。場合によっては、病巣に結合組織が増殖し、炭化が起こり、続いて肺硬変へと進行します。一部の患者では、組織の破壊(融解)を伴う化膿性過程が観察され、胸膜肺炎が肺膿瘍または壊疽へと進展します。
胸膜肺炎では、線維素層の形成と癒着形成を伴う乾性胸膜炎の症状が現れる。感染がリンパ行性に広がると、化膿性縦隔炎と心膜炎を発症する。微生物の拡散が循環器系を通じて起こると、
脳やその他の臓器や組織における転移性化膿性病巣:化膿性髄膜炎、腹膜炎、急性ポリープ性潰瘍性または潰瘍性心内膜炎、化膿性関節炎の発症が始まります。
胸膜肺炎の治療に抗生物質を服用しているにもかかわらず、体温が下がらないのはなぜだろうかと、患者はしばしば不安に思います。これは合併症の兆候なのでしょうか?胸膜肺炎では、体温は通常37~38℃の間で変動します。抗生物質療法では高熱が2~3日間続く場合があり、両側性病変の場合は10~14日間(38℃を超えない範囲で)持続します。体温が39~40℃の上限を超える場合、炎症反応の亢進と病原体に対する体の抵抗力の低下を示しています。このような状況では、医師は直ちに治療を見直し、場合によっては抗生物質を変更する必要があります。[ 2 ]
診断 胸膜肺炎
胸膜肺炎の疑いのある患者の診察は、医師が作成した個別の計画に従って行われます。通常、この計画には以下の内容が含まれます。
一般的な血液、尿、痰の検査、血液生化学(総タンパク質の測定、タンパク質電気泳動、ビリルビンおよびフィブリノーゲン含有量の測定)。
抗生物質療法に対する細菌叢の感受性を決定するための喀痰培養。
心電図。
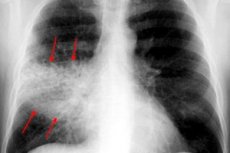
胸部X線検査は、あらゆるタイプの胸膜肺炎において、ほぼ常に基本的な診断方法です。検査は2つの投影法で行われます。
- 満潮期には、肺パターンの強化と濃縮が観察されますが、これは組織の充血により説明されます。
- 透明度は正常またはわずかに低下しています。
- 均一な影があり、患側の肺根はわずかに拡大している。
- 病理学的反応が下葉セクターに局在している場合、対応する横隔膜ドームの移動の減少が観察されます。
- 肝化段階では、肺組織の透明度の顕著な低下が検出されます (影響を受けた領域に応じて)。
- 肺の罹患領域の大きさは正常またはわずかに拡大している。
- 影の強さは周辺に向かってわずかに増加します。
- 暗くなっている中間部分には、明るくなっている部分が見られます。
- 患側の肺動脈根が拡張し、均一な影が現れる。
- 隣接する胸膜の圧迫が観察される。
- 解決段階では、病理学的に変化した領域の影の強度が減少します。
- 断片化された影は縮小し、肺の根は拡張しました。
胸膜肺炎が疑われる場合は、標準的な透視検査ではなく、完全なX線検査を行うことが望ましいです。標準的な透視検査は、治療や診断というよりも予防的な方法と考えられています。肺炎は、病態の重症度と、X線が透過する組織の状態や密度に依存するため、透視検査で必ずしも正確に追跡できるとは限りません。透視検査の助けを借りれば、慢性肺炎の発症を事前に予防し、炎症過程の非定型的な経過を防ぐことができますが、この検査では炎症の局在を特定したり、炎症過程の複雑さを評価したりすることはできません。
あらゆる種類の胸膜肺炎の患者は外部呼吸機能の検査を受けることが推奨され、必要に応じて胸膜穿刺が行われます。
マルチスパイラル CT は次の場合に適応されます。
- 胸膜肺炎の明らかな臨床症状があるが、X線画像では典型的な異常がない場合;
- 胸膜肺炎の診断中に、閉塞性無気肺、膿瘍、肺梗塞などの非定型疾患が検出された場合;
- 再発性胸膜肺炎の場合、肺の同じ領域に病理学的浸潤が検出された場合;
- 長期の胸膜肺炎の場合、病理学的浸潤が 1 か月以内に解消されない場合。
その他の機器診断としては、気管支ファイバースコープ、経胸壁生検、経気管穿刺などが挙げられます。胸水の存在があり、安全に胸膜穿刺を行うことができる場合は、胸水検査の適応となります。[ 3 ]
胸膜肺炎の各段階で、必須の聴診が行われます。
- 潮の満ち引きの段階では、呼吸筋の衰弱と捻髪音が認められる。
- 肝化の段階では、気管支音が増強し、明瞭な微細気泡の喘鳴が聞こえることがあります。
- 解決段階では捻髪音も発生します。
差動診断
胸膜肺炎の様々な種類は、通常、結核性気管支肺炎(乾酪性肺炎)と区別されます。胸膜肺炎が上葉を侵し、結核が下葉を侵している場合、このような診断は特に困難です。実際、初期段階では、結核は喀痰中に結核菌として現れず、これらの病態の臨床的および放射線学的徴候は非常に類似しています。早期の衰弱、発汗の増加、持続的な倦怠感など、典型的な発症初期症状があれば、結核の正しい診断を下すことが可能です。胸膜肺炎は、急激な体温上昇、胸痛、痰を伴う咳など、症状の急性発症を特徴とします。結核性浸潤は、明確な輪郭を示す点で胸膜肺炎とは異なります。
結核患者の血液検査では、リンパ球増加症を背景に白血球減少症がみられますが、胸膜肺炎では顕著な白血球増加症と赤沈亢進が典型的です。
結核のもう一つの確認法はツベルクリン反応(+)と考えられます。
さまざまな種類の胸膜肺炎も、気管支癌や小枝肺塞栓症と区別されます。


