三叉神経障害は、三叉神経系病変の一つです。この病変では、腸管組織が変性を起こします。多様な変形や機能変化が生じる可能性があります。ミエリン線維や軸索も変化します。これは現代の神経学がますます直面する深刻な問題であり、生活の質を著しく低下させ、複雑化させます。痛みは不快な現象であり、感覚も著しく低下し、しびれや多くの機能障害が観察されます。最も危険なのは、顔面知覚異常と麻痺です。
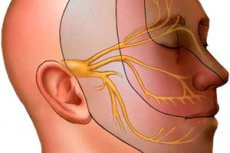
神経損傷は、多くの構造が損傷するため、深刻な結果を伴います。したがって、それらの機能も損なわれます。多くの臓器や器官系の神経支配が損なわれます。三叉神経は3つの枝から構成され、神経支配臓器から神経インパルスを処理する構造へと神経インパルスを伝達します。三叉神経は顔面と口腔の神経支配を担っています。皮膚、歯、舌、神経、そして眼も神経支配領域に属しています。この神経は運動反射を司り、様々な自律神経反応にも関与しています。
神経障害の原因は多岐にわたります。構造的障害と機能的障害の両方が考えられます。最もよくあるのは、神経の特定の枝の障害です。第一枝の障害は比較的まれな病態ですが、最も一般的なのは第二枝の障害です。3つの枝すべてが障害されることは極めて稀で、神経内科診療においてこれらは稀な症例です。この疾患の特徴は、かなり長期間にわたって進行する可能性があることです。多くの場合、数か月以上かけて発症します。
原因 三叉神経障害
一次病変は、神経が直接的かつ即時的な衝撃を受けた場合に発生します。骨の突出、靭帯、病的な組織の変位による神経の圧迫などが考えられます。また、打撃、圧迫、伸張による神経への直接的な損傷も一次病変の原因となります。
二次的原因は、炎症や神経損傷を引き起こした要因のリストとして提示されます。つまり、二次的原因は体内で発生する病理学的現象の結果であり、神経の構造的および機能的状態に反映されます。
ハンセン病や様々な腫瘍は、病変の二次的原因と考えられています。良性腫瘍と悪性腫瘍はどちらも三叉神経に機械的な圧力をかけるため、三叉神経に等しく悪影響を及ぼします。腫瘍の発達中に病的に変化した血管による神経の圧迫もまた、悪影響を及ぼします。血管の変化、沈着物、血栓も危険です。動脈硬化も病変の原因の一つであり、血管内にプラークが形成され、神経に圧力をかける可能性があります。特に、三叉神経の感受性核の領域にプラークが形成されると危険です。
主な原因には、神経の病理学的変化を誘発する遺伝的要因が含まれます。妊娠中および子宮内発育中に観察される病理学的現象も悪影響を及ぼします。出生時の損傷は特に危険であり、出生後、特に乳児期初期に受ける様々な損傷も同様です。
神経障害は、手術、美容処置、侵襲的な処置などによって神経が損傷を受けた後に、ますます多く発症しています。神経は、義歯や様々な歯科処置によって損傷を受けることがよくあります。頭蓋顔面や頭蓋脳の損傷も、神経障害につながることがよくあります。神経は、毒性物質、アレルギー因子、自己免疫因子によって損傷を受けることがよくあります。多くのウイルス、細菌、原生動物、さらには潜在性の感染症さえも、神経損傷を引き起こす可能性があります。歯科で使用される様々なプラスチック、義歯、鉄製の構造物も、毒性作用を引き起こす可能性があります。
単純な低体温症でさえ、神経損傷を引き起こす可能性があります。特に、隙間風、低温、風の吹く場所では神経が損傷を受けやすくなります。急激な温度変化、室内でのエアコン、扇風機、ヒーターの稼働も神経に悪影響を及ぼします。危険なのは、こうした影響によって体の免疫力と抵抗力が低下し、神経がより脆弱になり、悪影響を受けやすくなることです。この状態では、神経は感染症、炎症、さらには物理的な損傷を受けやすくなります。様々な排気ガス、環境毒素、ニコチンも神経に損傷を与える可能性があります。
腸チフス、麻疹、風疹といった重篤な炎症性疾患や感染症の影響を軽視してはいけません。耳、鼻、喉の炎症は神経損傷を引き起こす可能性があります。ヘルペスウイルス感染症、リンパ節の炎症、副鼻腔炎、虫歯、副鼻腔炎なども神経損傷につながることがあります。これらの疾患の症状は神経損傷と非常に類似しているため、神経障害と混同されることがよくあります。そのため、鑑別診断が必要となる場合があります。三叉神経損傷は、神経系全体、脳、脊髄、その他の神経系の損傷によっても引き起こされる可能性があり、その場合、病理学的過程は他の領域や神経に広がります。三叉神経を含む神経終末の麻痺、麻痺、脳腫瘍も、神経損傷やその他の合併症を引き起こす可能性があります。患者が医師の指示に従わず、自己治療を行うなど、治療に対する不注意な態度でさえ、炎症を引き起こす可能性があります。梅毒、結核、化膿性敗血症などの抽象的な問題でも神経障害を引き起こす可能性があります。
原発性三叉神経障害
一次性病変は、免疫力の低下を背景に、低体温、外傷、圧迫、神経への機械的損傷によって生じる感染性および炎症性のプロセスに起因することが非常に多く見られます。また、手術や歯科処置による神経への直接的な損傷によっても一次性病変が発症することがあります。神経損傷を伴う先天異常も、神経障害の直接的な発症要因となります。一次性病変と二次性病変の臨床像には、有意な違いはありません。
 [ 7 ]
[ 7 ]
二次性三叉神経障害
二次的な神経障害も非常に一般的です。これは、体内の様々な病理学的プロセスの進行の結果として生じます。例えば、体内でウイルスや細菌感染が発生すると、神経損傷が発生する可能性があります。脳腫瘍、様々な先天性疾患、動脈硬化性沈着物、痙攣などが神経損傷につながることも少なくありません。神経障害は、結核、梅毒、ヘルペスウイルス感染症などの疾患を背景に発症することがよくあります。副鼻腔炎、齲蝕、歯髄炎も神経損傷につながることがよくあります。
抜歯後の三叉神経障害
歯科における最も一般的な病態は、三叉神経の急性中毒性障害です。この障害では、下顎歯槽神経とオトガイ神経が損傷を受けます。これは、充填材が下顎管に入り込むことで発生します。これは歯髄炎の治療中に起こります。この病態は、特に小臼歯(第一小臼歯と第二小臼歯)の歯髄炎の治療でよく見られます。下顎歯の治療は、しばしば下顎の炎症過程を伴います。このような損傷の特徴的な兆候は、治療中に最初に現れ、その後回復期にも続く激しい痛みです。
その後も、この痛みは鈍く、痛みとして残りますが、非常に疲れるもので、強力な鎮痛剤の使用が必要となり、場合によっては更なる包括的な治療のために入院が必要になることもあります。歯科治療中に急性疼痛が発生した場合は、緊急の救急治療が必要となり、その際には根管減圧術が必須となります。この処置には、デキサメタゾン、ユーフィリン溶液、ブドウ糖溶液が使用されます。これらの薬剤は、ジェット法を用いて静脈内投与されます。同時に、ジフェンヒドラミンとフロセミドが筋肉内投与されます。これにより、最も危険な神経損傷を防ぐことができます。その後、微小血流を正常化するための薬剤を用いた更なる治療が必要です。神経保護剤と脱感作剤も使用されます。
歯科処置中の神経損傷の一般的な結果として、頬神経の神経障害が挙げられます。これはしばしば三叉神経の炎症と絡み合い、三叉神経の炎症を伴います。痛みは亜急性で、比較的持続的であり、容易に区別できます。
上歯槽神経の損傷もよく見られます。上顎の激しい痛みとしびれで診断できます。頬粘膜と歯肉粘膜も損傷を受けます。
病因
病因は、体繊維の正常な機能の破綻に基づいています。この場合、構造ではなく機能そのものが破綻することがよくあります。病理学的現象は、刺激を感知する受容体によく見られ、神経支配領域から脳への経路を支える反射弓の領域にも、またその逆の経路にも、多くの病変が見られます。
このような病態に伴う要因として疼痛があり、ほとんどの場合、亜急性に発症します。疼痛症候群は短期的な場合もあります。咀嚼筋の痙攣を伴うことも少なくありません。疼痛と痙攣は持続的で、徐々に増強し、その強度も常に増大します。疼痛感覚は、しびれや知覚異常を伴い、対応する神経支配部位に疼痛とチクチク感を感じます。鳥肌やチクチク感も観察されます。
症状 三叉神経障害
三叉神経の損傷は、様々な疾患によって示唆されます。それらの部位は、損傷部位と一致します。損傷は、持続的な鋭い急性反応を伴い、ほとんど治まらないため、非常に容易に認識できます。夜間は痛みや灼熱感があり、日中は鋭く耐え難い痛みになります。痛みは他の部位に放散することもあります。
特徴的なのは、髪、顎、耳、目の周囲に放散する痛みです。多くの場合、痛みは強い痙攣を伴います。まず咀嚼筋が痙攣を起こします。下顎が下がらないような感覚があり、時間が経つにつれて本当に下がらなくなります。急性の痛みが現れ、その後、耳の周辺に炎症が起こります。押すと穴が開き、痛みが増します。
最初の兆候
まず、しつこい痛みを感じます。痛みは最初は眉間、目の上あたりに限局しますが、徐々に他の部位に広がることがあります。特に寒い季節には痛みが強くなります。このような痛みの特徴は、短期間の急性発作を経て、一時的に痛みが治まり、しつこい痛みが続くことです。多くの場合、痛みは片側だけに限局します。この場合、夜間に痛みが強くなり、突き刺すような痛みを感じます。その後、顔面と唇のけいれんが起こります。痛みは動くと強くなります。
頬、耳、鼻、目に圧迫感を感じる人も多くいます。徐々に、これらの感覚は後頭部に広がることもあります。人差し指を含む親指に痛みを感じる人もいます。
 [ 17 ], [ 18 ], [ 19 ], [ 20 ]
[ 17 ], [ 18 ], [ 19 ], [ 20 ]
三叉神経障害の腫れ
神経障害は、神経自体と周囲の組織の両方で正常な代謝が阻害されるため、浮腫を伴うことがあります。充血が現れ、圧迫・炎症を起こした部位の血液循環が阻害され、組織の浮腫や腫脹が生じます。また、体液の貯留と損傷組織からの代謝産物の排出障害も原因となります。
三叉神経第1枝の神経障害
三叉神経第1枝の損傷は極めて稀で、医療現場ではほとんど見られません。多くの場合、三叉神経第1枝と第2枝の両方が損傷しています。この場合、損傷は脳内で炎症過程を伴うことが多く、癒着が生じます。炎症過程には、上顎洞や前頭洞など、他の構造も関与することがよくあります。
脈打つような持続的な痛みがしばしば観察されます。特に三叉神経支配領域で脈打つような痛みが強く現れます。この場合、しびれや蟻が這っているような感覚を伴います。歯痛を訴える人も多く、これは神経の運動部位の損傷が原因であることが多いと説明されます。患者は顎の動きを認識できなくなります。不随意運動になるか、事実上顎の動きが停止します。また、食事や会話も困難になります。口腔内や顔面において、この症状のトリガーゾーンを特定することは不可能です。
病状の診断は難しくありません。ほとんどの場合、診断を確定するには、質の高い客観的かつ主観的な検査が必要です。多くの場合、診断は病歴に基づいて行われます。病状の進行を示す主な診断徴候は、歯科治療や外科的介入中に生じた歯科系の激しい痛みそのものです。
この疾患は、長い臨床経過、顕著な持続時間、そして激しい痛みを特徴としています。また、臨床的多型性も特徴的です。低体温、冬の寒い時期、疲労、ストレス、神経緊張を背景に増悪が見られることがよくあります。また、他の身体疾患を背景に増悪が起こることもあります。
外傷や外傷の治癒過程において、神経に瘢痕が形成される、あるいは神経が軟部組織に陥入するといった、比較的危険な兆候が見られます。このような病変のリスクは、顎や骨に先天性または後天性の欠陥や異常がある場合に特に高くなります。
三叉神経第2枝の神経障害
短期的な痛みが認められ、約1~2分間続く強い発作として現れます。痛みの発作と発作の間には無痛期間があり、その後、急性の激しい痛みに変わります。予期せぬ鋭い痛みを伴うことが多く、多くの人がナイフで刺されたような痛みや強い放電に例えます。
痛みは突発的に突然発生する場合もあれば、突然の動きや圧迫など、他の要因によって引き起こされる場合もあります。また、食事中、走るとき、動くとき、飲み込むとき、話すとき、さらには触れるときにも痛みの発作が起こることがあります。痛みの感覚を誘発するすべての領域が顔面、特に顔の中心部に集中していることは注目に値します。痛みの波は神経の解剖学的支配領域に広がります。この場合、広がりは神経の1、2、3枝の領域に生じます。
第2枝損傷の特徴的な徴候は、三叉神経反射弓全体にわたる痛みの放散です。痛みの波は非常に速く広がります。この場合、痛みは多神経過程の特徴を示します。この場合、神経系全体が影響を受けます。一定の多型性があり、その中で様々な臨床型が区別されます。基本的に、中枢性神経痛と末梢性神経痛の間には大きな違いが見られます。
局所診断は、最適な治療法を選択するための基盤となるため、非常に重要です。痛みは常に片側のみに現れ、日中に増悪する点に留意する必要があります。多くの場合、痛みは発作性です。発作時以外は、痛みはそれほど気になりません。しばしば開口障害が起こり、破傷風や狂犬病の症状と混同されることがあります。
高齢者では、第2枝が最も損傷を受けやすい傾向があります。痛みは長期にわたり持続することがあります。鈍痛と痛みが、障害を受けた神経の領域全体に広がります。味覚障害や嗅覚障害を伴うことも少なくありません。客観的な検査では、顔面領域だけでなく、神経全体にわたって感覚の欠如または部分的な低下が認められることがあります。
触診により痛みが検知されます。神経出口部は特にこの点で敏感です。主な原因は、機械的損傷を含む様々な要因による一次的な神経損傷です。振動病や慢性中毒が原因となることがよくあります。糖尿病も神経損傷を引き起こすことがあります。隣接臓器の炎症や感染症は、しばしば神経自体を炎症過程に巻き込みます。また、脳の炎症、腫瘍、または他の末梢神経の炎症の結果として発症することもあります。
病気の長期にわたる経過は、しばしば主要な症状群の変化をもたらします。神経損傷は緊急治療を必要とします。治療中は、けいれんの緊張を解消し、リラクゼーションを促進する抗けいれん薬を使用する必要があります。抗神経療法が用いられます。
予防には、適切なタイミングで口腔衛生を実践し、免疫力を高め、日常生活を規則正しく過ごし、ストレスや過労を避けることが重要です。三叉神経障害は、医師の指示をすべて守り、身体に複合的な影響を与えた場合にのみ、完全に治癒することができます。
診断 三叉神経障害
診断を確定するには、医師による診察が必須です。医師は患者を診察し、問診を行い、一般的な身体検査と特定の身体検査を実施します。その際には、従来の臨床検査法(触診、聴診、打診)と特殊な検査法(知覚検査、機能検査、基本反射の評価)の両方が用いられます。ほとんどの場合、診察と問診のデータに基づいて診断を下すことができます。病理の原因を特定し、それを取り除くことも容易です。しかし、それだけでは不十分な場合があり、その場合は医師は臨床検査や機器検査を指示します。
テスト
一般的に、臨床検査は、この症例では有益な情報が得られないため、極めて稀にしか行われません。機器検査や機能検査の方がより有益な場合があります。まれに、臨床検査または生化学血液検査が処方され、炎症プロセスやアレルギー反応の存在が示唆されることがあります。免疫学的検査やリウマチ検査が処方されることもあり、これらは病理学的プロセスの自己免疫性を確認または否定するのに役立ちます。
通常の臨床血液検査では、白血球数が顕著に増加することがあります。したがって、血液中の好酸球数の増加は、アレルギー反応、蠕虫症、毒性物質の作用、リウマチ、神経症の発生を示唆している可能性があり、これらは神経障害の発症につながる可能性があります。好塩基球数の減少は、急性感染症、甲状腺機能亢進症、妊娠、ストレス、クッシング症候群で起こる可能性があり、これらは三叉神経の損傷も引き起こす可能性があります。単球数の増加は、腫瘍の発生、サルコイドーシスを示唆している可能性があります。
機器診断
機器検査が主な検査方法です。機器検査は、追加情報が必要な場合や、診察中に診断が確定しなかった場合に用いられます。機器検査の主な方法には、X線検査、コンピュータ画像検査、磁気共鳴画像検査などがあります。これらは非常に有益で、診断を補完するものです。
X線検査は骨組織を鮮明に映し出すため、骨病変を診断する最も簡単な方法です。神経障害の原因を特定することができます。神経の圧迫、炎症、変位、骨折や脱臼による損傷などが画像上に非常に鮮明に表示されます。また、神経の圧迫、骨棘、関節炎、さらには神経の炎症過程も確認できます。コンピューター画像診断装置や磁気共鳴画像装置を用いることで、軟部組織を検査することができます。筋肉、靭帯、腱、さらには軟骨も鮮明に描出されます。まれに、超音波検査(エコー)が必要となる場合もあります。この方法により、動態におけるプロセスを追跡することが可能になります。
差動診断
ほとんどの場合、神経障害は診察と機器診断によって明確に鑑別されます。鑑別診断のさらなる本質は、病理の原因を特定し、それに基づいてどのタイプの神経障害に属するかを特定することです。最も多く鑑別されるのは、外傷性炎症性圧迫性神経障害です。


