記事の医療専門家
新しい出版物
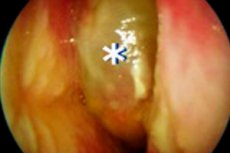
鼻と副鼻腔に炎症が起こり、ポリープが形成され、再発性に増殖する状態は、鼻ポリープを伴う慢性副鼻腔炎(CRSwNP)の発症を示唆します。保存的治療や外科的治療にもかかわらず、ポリープは繰り返し出現します。病理学的過程は微小環状層や分泌腺構造にまで広がります。ポリープの成長は主に、好中球と好酸球が浸潤した浮腫組織から形成されます。他のリンパ節構造も反応に関与しています。治療は複雑で、患者の生活の質の向上と再発の予防を目的としています。
疫学
臨床症状を呈する慢性ポリープ性副鼻腔炎の有病率は1~5%です。CRSwNPは中年期に発症する疾患で、平均発症年齢は42歳、典型的な診断年齢は40~60歳です。[ 1 ] 統計によると、この病理はヨーロッパ人の2~4%に見られますが、この疾患の非臨床経過の発生率ははるかに高く、一般人口の約30%と推定されています。
スティーブンス氏らは2015年に、三次医療機関で副鼻腔手術を受けた鼻茸(CRSwNP)患者を対象とした研究で、女性のCRSwNP患者は男性よりも重症であることが明らかになった。[ 2 ] 小児期の発生率に関する統計は比較的少ない。10歳未満の小児では、慢性副鼻腔ポリープ症(副鼻腔炎)の発症率は、青年期や成人患者に比べてはるかに低いことが知られている。ある情報によると、小児人口の0.1%以下に鼻茸が発生するとされている。
女性ではやや少ない傾向があり、中年男性に多く見られます。
患者が医者に行く病気の最も一般的な症状は鼻づまりです。
原因 慢性ポリポーシス鼻副鼻腔炎
慢性副鼻腔ポリープ症は、原因に関する統一理論のない多因子疾患を指します。局所病態と全身病態があり、病理学的過程が副鼻腔粘膜組織のみに影響を及ぼす場合もあれば、嚢胞性線維症、気管支喘息、カルタゲナー症候群、非ステロイド性抗炎症薬不耐症などの疾患と併発する場合もあります。副鼻腔ポリープ症の発症に遺伝的素因が関与している可能性も否定できません。
アトピーが鼻茸(CRSwNP)に及ぼす影響は、多くの研究の焦点となっています。アレルギー性鼻炎および鼻茸を有する患者の割合は一般人口と同程度(0.5~4.5%)ですが、CRSwNP患者の51~86%は少なくとも1種類の空気アレルゲンに感作されています[ 3 ]。現在までに、特定の空気アレルゲンへの感作とCRSwNPの発症との関連を確立した研究はありませんが、副鼻腔疾患はアレルゲンの季節に悪化する可能性があります[ 4 ] 。
喘息と副鼻腔副鼻腔炎(CRSwNP)の関連性はより詳細に定義されています。喘息患者の大多数(約88%)は、少なくとも何らかの副鼻腔炎の放射線学的所見を有します。より具体的には、CRSwNPは全喘息患者の7%に発生すると推定されていますが、CRSwNP患者の26~48%に喘息が報告されています。[ 5 ]
組織学的には、鼻腔ポリープは、肥厚した基底膜上に位置する、病変を呈し、しばしば化生した上皮と、腺や血管の一部を含み神経終末を欠く腫脹した間質から構成されます。典型的なポリープの間質は、支持基質を形成する線維芽細胞、偽嚢胞、そして主に好酸球からなる細胞要素によって特徴付けられ、腺や血管の近傍、および被覆上皮組織の下に局在します。
おそらく、反復性感染過程による増殖形成の初期段階では、細胞内液輸送の障害によって引き起こされる粘膜組織の永続的な腫脹がみられます。時間の経過とともに、基底上皮膜が破裂し、脱出および肉芽形成が起こります。
危険因子
粘膜組織の炎症プロセスの形成と慢性ポリープ性副鼻腔炎の発生に影響を及ぼす要因:
- 内部要因:
- 遺伝的素因;
- 男性、中年。
- 気管支喘息の存在;
- 非ステロイド性抗炎症薬に対する不耐性;
- アラキドン酸代謝障害;
- 免疫不全状態;
- ビタミンD欠乏症;
- 代謝障害、肥満;
- 閉塞性睡眠時無呼吸症候群;
- 胃食道逆流症;
- 鼻腔の解剖学的異常。
- 外部要因:
- 感染性病理;
- 細菌キャリア(例:ブドウ球菌)
- ウイルス、コロナウイルス感染症(一時的なものも含む)。
- 真菌性疾患;
- アレルゲン(薬剤、植物、工業など)
- 職業上の要因(埃っぽい部屋、化学物質、金属、カビ、錆への曝露、動物や毒物との定期的な接触など)。
病因
現在、慢性ポリープ性副鼻腔炎の病因については、次のような仮説が知られています。
- 好酸球性炎症プロセス。好酸球細胞は、ポリープ性副鼻腔炎における炎症反応の発症において重要な役割を果たします。ポリープ組織では、インターロイキン-5、好酸球カチオンタンパク質、エオタキシン、アルブミンの存在が増加することが知られています。これらの成分はすべて、好酸球の遊走を活性化し、アポトーシスを延長させ、結果として好酸球性炎症反応の発症を引き起こします。このプロセスの正確な引き金となるメカニズムは不明です。
- IgE依存性アレルギー反応(理論上のものであり、まだ確認されていません)。慢性ポリープ性副鼻腔炎の患者は、花粉アレルギーやアレルギー性鼻炎を起こしやすい傾向があります。
- インターロイキン(IL)-17Aは主にTh17細胞によって産生されるサイトカインであり、アレルギー反応、炎症、自己免疫の発生に重要な役割を果たしている。[ 6 ]、[ 7 ]、[ 8 ]、[ 9 ]
- アラキドン酸代謝障害。サリチル酸塩はシクロオキシゲナーゼを阻害し、アラキドン酸の代替代謝経路を活性化します。アラキドン酸は5-リポオキシゲナーゼの作用下でロイコトリエンに変換されます。アラキドン酸分解産物は強力な炎症誘発性メディエーターとして作用し、好酸球の呼吸器粘膜組織への遊走を誘発し、炎症反応の発現を促します。
- 細菌の関与。慢性副鼻腔ポリープ症の発症における細菌性病原体の役割については、現在活発に研究が進められています。患者の2人に1人が黄色ブドウ球菌の外毒素に対する特異的IgEを保有していることが知られています。感染性病原体が病態メカニズムに関与している可能性は高いですが、一般的なアレルゲンとしてではなく、好酸球性炎症反応を助長する強力な抗原として関与していると考えられます。黄色ブドウ球菌のエンテロトキシンは、ポリープの形成とさらなる増殖、さらには気管支喘息の併発を引き起こすと考えられています。細菌の関与は、特異的な「好中球性」増殖とポリープ性化膿性副鼻腔炎の検出によっても示唆されます。
- 真菌の侵入。菌糸粒子は呼吸器系に遍在するため、健康な人だけでなく、副鼻腔ポリープ症の素因を持つ患者にも見られます。後者のグループでは、好酸球が活性化し、Tリンパ球の影響を受けて副鼻腔の粘液分泌物へと移動します。好酸球は真菌粒子を攻撃し、毒性タンパク質を放出します。これにより、副鼻腔腔内に粘液が濃くなり、粘膜組織が損傷し、炎症反応が誘発され、結果としてポリープが増殖します。菌糸粒子は、この疾患の素因を持つ人の副鼻腔において、炎症とポリープの増殖を引き起こし、持続させると考えられています。しかし、この説はまだ十分に検証されていません。
- 急性呼吸器感染症。安定寛解状態にあると思われても、ウイルスがポリープの再発や急激な成長を促すことが臨床的に証明されています。
- 遺伝的素因。この説を裏付けるものとして、ポリープの発生とカルタゲナー症候群や嚢胞性線維症といった遺伝病態との明確な関連性が挙げられます。科学者たちはまだ、この問題の形成に関与する特定の遺伝子を特定できておらず、そのような研究はごくわずかです。
- 副鼻腔自体の病変(追加の副鼻腔空洞、嚢胞性腫瘍の存在など)。
局所性ポリープ性副鼻腔炎の原因として、様々な解剖学的欠陥(鼻中隔弯曲、鼻甲介の不規則な構造、または鉤状突起)が気導障害を引き起こす可能性があると考えられています。主な気流の方向が変化すると、対応する粘膜組織領域が定期的に刺激を受けます。空気中の細菌、ウイルス、抗原は損傷部位の変化に寄与し、細胞浸潤のプロセスが誘発され、鼻腔口蓋形成の肥大と閉塞が起こります。
慢性ポリープ性副鼻腔炎は多病因性疾患であるため、体全体、あるいは個々の臓器、細胞、細胞内構造に存在する、先天性または後天性のあらゆる種類の生物学的異常の病理学的影響を排除することはできません。したがって、特定の要因、特に副交感神経系の過剰な活動が自律神経系の機能障害を引き起こす可能性があります。疾患発症の素因は、感染、アレルゲン、機械的損傷、化学的損傷など、何らかの誘発因子に曝露されるまで発現しない場合があります。
独立した病因経路として、副鼻腔における慢性化膿性炎症反応が考えられます。慢性ポリープ性副鼻腔炎は二次的な病態となり、主に化膿性炎症を伴う副鼻腔で発症します。びまん性病変では、全ての副鼻腔の粘膜組織への緩やかな広がりを伴います。このタイプの疾患は全身性であり、免疫防御の障害および全身の反応性の不全を伴います。
症状 慢性ポリポーシス鼻副鼻腔炎
慢性副鼻腔炎は、2つ以上の症状を呈し、主な症状は鼻づまりと鼻呼吸困難です。その他の症状としては、鼻汁、顔面痛(副鼻腔の突出部への圧迫感)、12週間以上続く嗅覚障害などがあります。このように、上記の症状は非特異的であり、鼻ポリープを伴わない慢性副鼻腔炎でも発生する可能性があります。そのため、副鼻腔CTスキャンや鼻内視鏡検査による診断が重要です。
気流異常によりポリープ性副鼻腔炎を発症した患者は、鼻呼吸の困難を訴えます。診察では、鼻腔の片側を塞ぐポリープや、鼻中隔の偏位と鼻甲介の構造異常が見つかることがあります。鼻水が出ない場合もあります。
真菌性慢性ポリープ症性副鼻腔炎の初期症状は頭痛です。副鼻腔炎は片側性または両側性に発症する可能性があります。ポリープの形成は時に肉芽に類似しており、細菌性の場合も同様に認められます。骨膜炎が認められる場合が多くあります。
アラキドン酸代謝障害のある患者では、鼻茸の外観が異なり、固形のポリープ様粘液塊を形成します(化膿性炎症では、ポリープはより緻密な構造を呈します)。副鼻腔は粘性があり、引きずるような分泌物で満たされ、副鼻腔壁から分離することが困難です。
一般的に、最初の症状は腫瘍が成長して副鼻腔から出たときに現れます。患者はひどい鼻づまりを経験しますが、これは血管収縮薬を使用しても解消されません。平均して、CRSwNP の患者は、鼻ポリープを伴わない慢性副鼻腔炎 (CRSsNP) の患者よりも副鼻腔の症状が重篤であると考えられています。[ 10 ]、[ 11 ] 126 人の CRS 患者のコホートで、Banjeri らは、鼻づまりと嗅覚低下/嗅覚消失が CRSwNP とより有意に関連しているのに対し、顔面痛/圧迫感は CRSsNP 患者でより一般的であることを発見しました。[ 12 ] 選ばれた三次医療センターでの CRS 患者の追加研究では、CRSwNP 患者は CRSsNP 患者よりも鼻漏、重度の鼻づまり、嗅覚/味覚喪失を報告する可能性が高いことがわかりました。[ 13 ]、[ 14 ]
その他の病理学的特徴としては、以下のものがあります。
- 頻繁な頭痛;
- 匂いに対する感度の低下または喪失。
- 粘液および/または膿の排出;
- 鼻腔内に異物があるような感覚。
- 呼吸困難、時には嚥下困難。
- 睡眠障害、イライラ。
CRSwNP患者は、平均してCRSsNP患者よりも副鼻腔の病変が広範囲に及んでいることが、CTや副鼻腔内視鏡検査での所見の悪さから判断されます。[ 15 ] 副鼻腔手術後でも、CRSwNP患者は、同じく手術を受けたCRSsNP患者よりも副鼻腔疾患の客観的な指標が引き続き悪い場合があります。[ 16 ]
小児のポリープ性副鼻腔炎
10歳未満の幼児における慢性副鼻腔ポリープ症は、成人に比べてはるかに少ない(全小児の0.1%以下)。小児の鼻ポリープの発症メカニズムは十分に解明されていない。おそらく、慢性炎症過程や遺伝性疾患によって腫瘍が形成され、呼吸器粘膜組織の病変を伴うと考えられている。多くの場合、嚢胞性線維症や原発性繊毛機能不全症候群がこれに該当する。
ポリープ性副鼻腔炎とアレルギー疾患の間にはある程度の相関関係があり、小児ではこの併発が30%以上の症例で見られます。
小児における慢性副鼻腔炎(ポリープ性鼻副鼻腔炎)の臨床像は、成人とほぼ同じです。しかし、専門家は、小児におけるポリープは生活の質をより顕著に低下させ、他の関連疾患の予後にも悪影響を及ぼすと指摘しています。
小児に最も多くみられる症状は鼻づまりであり、症状が悪化することが多いです。
小児期では、肛門ポリープが最も多く、症例の70~75%に認められます。大きな孤立性腫瘤が診断される頻度は低くなります。
ステージ
慢性ポリープ性副鼻腔炎の程度を客観的に評価するために、ルンド・ケネディ段階分類スケールが使用されます。
- 0 - ポリープは見られない。
- 1 中鼻腔に限局したポリープ症。
- 2 - ポリープが中鼻甲の下縁を越えて鼻腔内に伸びている。
粘膜の腫れの程度も評価されます。
- 0 - 腫れなし
- 1 - 軽度、中等度の浮腫。
- 2 - ポリポーシス組織の変化が存在します。
異常放電の存在:
- 0 - 排出なし
- 1 - 粘液分泌物;
- 2 - 分泌物は濃く(密度が高い)、および/または膿性です。
フォーム
一般的に、慢性副鼻腔炎はポリープのない副鼻腔炎とポリープのある副鼻腔炎に分けられます。現在まで、慢性副鼻腔炎を直接分類する普遍的に認められた分類法は存在しません。しかし、専門家は臨床的および組織学的特徴、そして病理学的原因に基づいて、この疾患を様々なタイプに分類しています。
ポリープの組織学的構造に応じて、次のように区別します。
- アレルギー性ポリポーシス性副鼻腔炎(別名:浮腫性、好酸球性)
- ポリポーシス嚢胞性副鼻腔炎、線維性炎症、好中球性;
- 腺性副鼻腔炎;
- 間質異型を伴う副鼻腔炎。
病因病理の特殊性に応じて、この疾患は次のように分類されます。
- 副鼻腔および鼻腔の空気力学的障害に起因するポリープ症。
- ポリープ性化膿性副鼻腔炎は、鼻と副鼻腔の慢性化膿性炎症過程を背景に発症します。
- 真菌性ポリポーシス;
- アラキドン酸代謝障害による副鼻腔炎;
- 嚢胞性線維症、カルタゲナー症候群によるポリープ症。
ほとんどの専門家は、慢性ポリープ性副鼻腔炎は単一の病理学的単位ではなく、いずれかの副鼻腔の局所病変から、気管支喘息、非ステロイド性抗炎症薬への不耐性、遺伝的に決定される疾患を背景に見られるびまん性病変に至るまで、多くの病理学的状態を含む症候群であると考えています。
さらに強調表示:
- 慢性ポリープ性副鼻腔炎のびまん性両側型(鼻腔およびすべての副鼻腔のポリープの成長が進行することを特徴とする)。
- 片側性、孤立性の病気(特に篩骨鼻副鼻腔炎、人鼻副鼻腔炎、蝶形鼻副鼻腔炎)。
合併症とその結果
最も一般的な合併症は、頻繁な鼻血、慢性的な鼻水、嗅覚の低下または喪失です。さらに、二次感染がしばしば起こり、化膿性細菌叢のリスクが高まり、鼻腔内の化膿性炎症過程の発症に寄与します。重篤な症例では、敗血症を発症する可能性も否定できません。
ポリープ自体は患者の生命を脅かすものではありませんが、生活の質を著しく低下させます。鼻腔と副鼻腔の腫瘍は、様々な微生物が定着し蓄積する理想的な場所となり、細菌感染症、鼻血、扁桃炎、鼻炎、副鼻腔炎、気管炎、喉頭炎などの頻繁な症状を引き起こし、複雑な経過をたどる可能性のあるその他の疾患にもつながります。
鼻ポリープは慢性的な炎症が持続するため危険です。ポリープが増殖すると、正常な呼吸機能と粘液分泌物の排出が妨げられます。その結果、以下のような問題が生じます。
- 閉塞性睡眠時無呼吸(睡眠中の呼吸の中断、息止め)
- 気管支喘息の再発;
- 鼻腔および副鼻腔の頻繁な感染症。
有害な結果を避けるためには、タイムリーに医師に相談し、診断と治療の必要な段階をすべて受ける必要があります。
診断 慢性ポリポーシス鼻副鼻腔炎
診断は、訴えや病歴の収集、そして客観的な検査から始まります。得られた情報は、更なる診断戦略を決定するために用いられます。
専門家は次のように説明しています。
- 初期症状の発現時期(鼻呼吸困難、異常な分泌物、頭痛、嗅覚障害)
- 副鼻腔炎の既往歴がある場合;
- 耳鼻咽喉科臓器に対して何らかの外科的介入が行われたかどうか。
- 患者が何らかの治療を受けたかどうか(他の医師による処方または自己治療)。
ポリポーシスの遺伝的素因の可能性を調べ、病歴を確認することは必須です。遺伝性疾患、気管支喘息、内分泌疾患、悪習慣の有無には特に注意が必要です。
次に、医師は前鼻鏡検査、後鼻鏡検査、鼻腔内視鏡検査を行います。構造の解剖学的構造、粘液組織の状態、および鼻腔口複合体の状態に注意を払います。ポリープ性副鼻腔炎では、通常、鼻腔内または鼻腔外、鼻腔および/または鼻咽頭にポリープが検出されます。粘膜の腫脹、粘液性または膿性の分泌物の有無も確認されます。ポリープの進行段階を把握することが重要です。
組織学的検査は必須です。典型的なポリポーシスの増殖は、基底膜が緻密化した上に局在する、損傷した、しばしば化生した上皮組織と、少数の腺と乏しい血管網、そして最小限の神経終末を伴う浮腫状の間質によって特徴付けられます。間質内には、支持構造の基盤となる線維芽細胞、細胞成分、偽嚢胞が存在します。主な細胞は好中球と好酸球であり、血管や腺の近く、または上皮組織の直下に局在します。[ 17 ]
器械診断には、まず放射線学的検査、特に副鼻腔のCT検査が含まれます。CT検査では、炎症反応の強度や解剖学的特徴を診断することができます。手術を行う場合、専門医は術後合併症の発生を防ぐために、手術部位に関する包括的な情報を得る必要があります。医師はX線を用いて、上顎洞、前頭洞、楔状洞、そして格子状迷路の前部と後部を詳細に検査します。病状は以下のスケールに基づいて点数で評価されます。
- 0 - 副鼻腔の空気化が存在する。
- 1 - 空気圧が部分的に低下します。
- 2 - 空気圧が全体的に減少します。
さらに、両側の耳小骨複合体の状態が以下のポイントで評価されます。
- 0 - 病理学的変化なし
- 2 - 口外耳道複合体が定義されていません。
全びまん性ポリープ性副鼻腔炎患者の最大合計スコアは 24 点です。
差動診断
小児および高齢者に鼻ポリープが検出された場合は、以下の状態を除外するために特別な注意を払う必要があります。
- 小児期 - 嚢胞性線維症(両側性病変の場合)、脳瘤(片側性病変の場合)
- 高齢患者の場合 - その他の良性および悪性腫瘍、特に片側性病変または非典型的な局在が重要です。
ポリープ性副鼻腔炎と気管支喘息の組み合わせは、最も複雑な疾患表現型の 1 つであり、患者の診断と治療管理に関する推奨を行うことが困難です。
医療援助を求めるすべての患者に対して、詳細な生活歴と病気の履歴、および必須のアレルギー病歴が収集されます。
いずれの場合も、以下の種類の腫瘍との鑑別診断が行われます。
- 逆位乳頭腫は悪性変性の可能性がある上皮腫瘍です。
- 扁平上皮癌は副鼻腔の最も一般的な悪性腫瘍です。
- 黒色腫は、鼻腔または副鼻腔のメラノサイトから構成される悪性腫瘍です。
- 嗅神経芽腫は嗅神経上皮から発生するまれなタイプの腫瘍です。
- 血管周皮腫は頭蓋底に発生する血管腫瘍です。
- 鼻腔神経膠腫は、グリア組織のまれな良性腫瘍です。症例の40%は鼻腔内神経膠腫です。
- 若年性鼻咽頭血管線維腫は、ポリープに似たまれな良性の血管腫瘍です。
片側性の病理学的経過では、あらゆる良性および悪性の腫瘍の可能性を除外する必要があります。いずれの腫瘍も、慢性副鼻腔ポリープ症と類似したり、併存したりする可能性があります。外科的介入中に切除されたすべてのポリープ組織は、悪性腫瘍および化生の可能性を除外するために組織学的検査を行い、その後の合理的な治療を行う必要があります。
連絡先
処理 慢性ポリポーシス鼻副鼻腔炎
治療法としては、軽度の外科手術、吸入グルココルチコステロイドの長期投与、全身性コルチコステロイドの短期投与などがあります。一部の患者には抗真菌療法と抗生物質が適応となります。
CRSwNP患者の治療選択肢は依然として限られている。最近の米国のガイドラインによると、局所コルチコステロイドと生理食塩水鼻洗浄の両方が、病気の患者に対する初期の薬物療法として推奨されている。[ 18 ] 鼻腔内コルチコステロイドは、鼻ポリープを縮小し、副鼻腔症状を軽減し、患者の生活の質を向上させることができる。[ 19 ]、[ 20 ] 経口コルチコステロイドもポリープを縮小し、症状を改善することができるが、重篤な全身的副作用との関連があることを考えると、常に注意して処方されるべきである。[ 21 ] 抗生物質はCRSwNPの感染性増悪の治療に有用な可能性があるが、大規模ランダム化試験では臨床的に有意な有効性(すなわち、ポリープの縮小)が不足している。
薬物療法では、以下の薬剤グループと治療の種類が使用されます。
- 点鼻用グルココルチコステロイドは、ポリープを縮小させ、腫瘍の外科的切除後の早期再発を予防するのに役立ちます。副作用はほとんどの場合、鼻の乾燥感と鼻血に限られます。水晶体の状態や眼圧には影響しません。最もよく使用される薬剤はモメタゾン、フルチカゾン、シクレソニドですが、ブデソニド、ベクロメタゾン、ベタメタゾン、デキサメタゾン、トリアムシノロンもあまり使用されません。標準投与量は200~800マイクログラムです。
- 副鼻腔手術後に慢性ポリープ性副鼻腔炎を再発する患者には、格子迷路へのコルチコステロイドインプラントの埋め込みが適応となります。この処置は鼻腔の開存性を改善し、寛解期間を延長します。多くの場合、モメタゾンフランカルボン酸エステルを370マイクログラム放出する自己吸収型インプラントが用いられます。インプラントの作用持続期間は1ヶ月です。
- コルチコステロイド薬の短期コース(1~3週間)では、メチルプレドニゾロンを体重1kgあたり1mgの用量で経口投与し、2~3週間かけて徐々に減量します。このアプローチにより、臨床症状の軽減と副鼻腔の状態の改善が期待できます。治療は、抗生物質療法または吸入コルチコステロイドと併用されることがよくあります。治療例:プレドニゾロンを1日0.5~1mg/kgで経口投与し、10~15日間投与します。投与量は、8日目から1日5mgずつ徐々に減量し、完全に中止するまで続けます。慢性ポリープ性副鼻腔炎では、このような治療を年に1~2回行うのが最適です。
- 生理食塩水またはリンゲル液(多くの場合、ヒアルロン酸ナトリウム、キシリトール、キシログルカンを追加)による鼻腔洗浄も、良好な治療効果を示します。
- 適応があれば、短期または長期の全身性抗生物質療法(副作用:腸管機能障害、食欲不振)が処方されます。低用量のマクロライド系薬剤は免疫調節作用を有し、術後の寛解を安定させることが知られています。長期投与する場合は、マクロライド系薬剤の心毒性の可能性を考慮する必要があります。
- 局所抗菌薬は鼻腔洗浄に使用されます。例えば、ムピロシン溶液は、黄色ブドウ球菌に効果のある経口アモキシシリン/クラブラン酸と同等の有効性があります。
- 抗ヒスタミン薬は、同時アレルギーのある患者の治療に適しています。
嚢胞性副鼻腔炎およびポリープ性副鼻腔炎には理学療法は禁忌です。
ポリープ性副鼻腔炎に対する生物学的療法
慢性副鼻腔ポリープ症の経過をコントロールできない場合、モノクローナル抗体を用いた生物学的療法が主治療に追加されます。両側に病変があり、既に副鼻腔手術を受けている患者の場合、以下の3つの基準を満たす場合にモノクローナル抗体を用いた副鼻腔ポリープ症の治療が処方されます。また、手術を受けていない、または手術が不可能な患者の場合、以下の4つの基準を満たす場合にモノクローナル抗体を用いた治療が処方されます。
生物学的療法の基準 |
基準指標 |
T2 炎症プロセスの臨床症状。 全身コルチコステロイド療法の必要性またはその禁忌の存在。 生活の質に明らかに悪影響を及ぼします。 嗅覚機能の著しい低下。 気管支喘息との併発。 |
視野内(x400)の組織好酸球数が10を超えるか、血液好酸球数が250 kL/μLを超えるか、または総IgEが100 IU/mLを超える。 年間2コース以上、または長期の低用量治療。 SNOT-22スケールで40ポイント以上。 嗅覚障害。 定期的なコルチコステロイド吸入療法を必要とする気管支喘息。 |
生物学的療法の結果は、開始後4ヶ月および1年後に評価する必要があります。上記の基準(少なくとも1つ)に該当する効果が見られない場合、治療は中止されます。
結果を評価する基準:
- ポリープのサイズが縮小します。
- コルチコステロイド薬の全身使用の必要性を減らす;
- 嗅覚機能の改善
- 全体的な生活の質の向上。
- 背景病理の影響を軽減します。
上記の基準すべてに反応が見られれば、生物学的療法の優れた指標とみなされます。3つまたは4つの基準に反応が見られれば、中等度の指標とみなされます。1つまたは2つの基準に反応が見られれば、反応は弱いと評価されます。
これまでに、様々なモノクローナル抗体が治療薬として使用されてきました。特にデュピルマブ[ 22 ]、オマリズマブ、メポリズマブ[ 23 ]、ベンラリズマブ、レスリズマブなどが挙げられます。デュピルマブをベースとした皮下注射液であるデュピクセントは、ポリープ性副鼻腔炎の治療にしばしば選択される薬剤です。[ 24 ] 成人の推奨初期用量は、2週間ごとに300 mgです。注射を忘れた場合は、できるだけ早く注射を行い、その後は以前に処方されたレジメンに従って継続してください。
デュピルマブ |
300mgを2週間に1回皮下投与します。12ヶ月経過後は、投与頻度を4週間に1回に変更できます。 |
オマリズマブ |
2~4週間に1回、皮下に75~600 mgを投与します。 |
メポリズマブ |
100 mgを月に1回皮下投与します。 |
ハーブ療法
慢性ポリープ性副鼻腔炎における民間療法の使用は、公的医療では歓迎されていません。これは、病気の悪化リスクが高く、ポリープの成長が著しくなるためです。民間療法は、主治医に相談し、医師が処方した主な治療法を前提としてのみ使用できます。
可能な植物療法のレシピ:
- カボチャの種(大さじ5杯)をシーバックソーンオイル200mlとすりつぶし、よく混ぜます。小さじ1杯を毎日、最初の食事の15分前に服用してください。服用間隔は、症状が徐々に改善するまで、10日間服用し、5日間休薬してください。薬は冷蔵庫で保管してください。
- カモミールとクサノオウを同量混ぜ合わせます。大さじ1杯の混合物を熱湯200mlに注ぎ、蓋をして数時間置きます。大さじ1杯を毎食30分前に服用してください。治療期間は4週間で、その後10日間の休薬期間を挟んで再開できます。
- 鍋に大さじ1杯のジュニパーベリーを入れ、200mlの熱湯を注ぎ、弱火で10分間煮ます。その後、冷まして濾し、1日3回、食後1時間おきに50mlずつ飲みます。
外科的治療
外科的介入は、ポリープの除去、解剖学的欠陥(鼻中隔弯曲、鼻甲介の肥大など)の矯正、副鼻腔腔の大きさの検査と矯正、病的増殖の影響を受けた格子迷路細胞の開放と除去を行う機能的内視鏡手術から構成されます。
ポリープは、粘膜組織への損傷を最小限に抑えながら、低侵襲手術の原則に従って切除されます。鼻中隔は支持機能を温存しながら手術されます。上顎洞への追加の接続が認められた場合は、主接続に接続されます。
ポリープ性化膿性副鼻腔炎の場合、介入には鼻腔との連絡の回復、副鼻腔内の正常な空気交換のための環境の整備、腫瘍や膿の除去が含まれます。この場合、浮腫の有無にかかわらず、副鼻腔の粘膜組織は除去されません。手術に進む前に、医師は炎症過程の微生物学的特徴を解明し、病原体の種類と抗菌薬に対する感受性を判断します。
真菌性副鼻腔炎にも同様のアプローチが用いられます。この場合、前壁または下鼻道からマイクロゲイモロトミー(副鼻腔切開術)を行う必要がある場合があります。副鼻腔における真菌の増殖を排除するための主な条件は、通気の回復です。
嚢胞性線維症の患者の場合、カルタゲナー症候群のポリープは、いずれの場合も形成物が再び成長するので、定期的に除去されます。
防止
慢性副鼻腔ポリープ症の発症を予防する特別な方法はありません。リスク要因の影響を避け、定期的に医師の診察を受け、予防検診を受け、耳鼻咽喉科疾患があれば速やかに治療することが推奨されます。
すでにポリープ症を患っている患者は、ポリープの再発を防ぐためにあらゆる努力を払う必要があります。医師の診察は個々のスケジュールに従って計画され、定期的な鼻腔検査、分泌物や蓄積物の除去、消毒薬による局所治療が含まれます。長期間にわたり、コルチコステロイドによる局所療法が処方されます。外科的介入を受けた患者は、今後3ヶ月ごとに医師の診察を受ける必要があります。過去に副鼻腔に化膿性病変や真菌性病変があった場合は、少なくとも6ヶ月に1回は医師の診察を受ける必要があります。
慢性ポリープ性副鼻腔炎が気管支喘息または非ステロイド性抗炎症薬(NSAID)不耐症と併発している場合は、コルチコステロイドの鼻腔内投与が長期間(数年間または生涯)処方されます。薬物療法でポリープの成長を抑制できない場合は、繰り返し介入を行い、ポリープの急速な成長を防ぎ、鼻呼吸を阻害します。
状況が好転すれば、コルチコステロイド療法は夏の間一時的に中断され、秋の初めに再開されることもありますが、ポリープの再成長が始まるリスクが高くなります。
予測
治療の主な目標は、無症状期間を延長し、患者の生活の質を向上させることです。多くの患者は、複数回の内視鏡手術と、毎日の局所コルチコステロイドの鼻腔内投与(多くの場合、生涯にわたって定期的に投与)を受ける必要があります。
患者は耳鼻咽喉科医による定期的なモニタリング(2~3ヶ月ごと)を受けます。治療の予後は、実施された外科的介入や主治医の資格だけでなく、患者が医学的勧告を遵守するかどうかにも左右されます。
鼻茸を除去しても、その発生の根本原因が除去されるわけではないことを認識することが重要です。そのため、一定期間が経過すると、再発する可能性があります。再発の可能性を減らすには、医師の指示に従い、外科的介入後は長期にわたる薬物療法を受ける必要があります。
ポリープ性副鼻腔炎と軍隊
徴兵された兵士が鼻や副鼻腔のポリープと診断された場合、次のような適格性カテゴリーに割り当てられます。
- 兵役に適していること。
- 制限付き。
CTスキャンを含む検査で慢性副鼻腔炎が正式に確認された場合、勤務が制限される可能性があります。また、入隊時には、患者は少なくとも6ヶ月間、医師登録簿に登録されている必要があります。
徴兵された兵士が腫瘍を除去する外科手術を受け、同時に再発も起こらず、健康に危険がない場合は、「兵役に適している」というカテゴリーが割り当てられます。
腫瘍の定期的な再発、呼吸器系の問題の証拠書類がある場合、副鼻腔炎の合併症がある場合は、健康状態の制限について話すことができますが、それほど頻繁ではありませんが、サービスに適さないことについて話すことができます。
ほとんどの場合、急性期の慢性ポリープ性副鼻腔炎は、動員および義務兵役の延期の適応となります。


