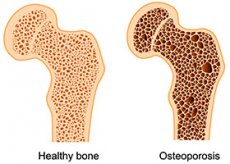
骨粗鬆症は、骨量の減少と骨組織の微細構造の変化を特徴とする骨格の全身的代謝疾患であり、その結果、骨が脆くなり、骨折しやすくなります (WHO、1994)。
骨粗鬆症の病態分類
- 原発性骨粗鬆症
- 閉経後骨粗鬆症(1型)
- 老人性骨粗鬆症(2型)
- 若年性骨粗鬆症
- 特発性骨粗鬆症
- 続発性骨粗鬆症
- 内分泌系疾患
- リウマチ性疾患
- 消化器系の病気
- 腎臓病
- 血液疾患
- 遺伝性疾患
- その他の病状(卵巣摘出、COPD、アルコール依存症、拒食症、摂食障害)
- 薬剤(コルチコステロイド、抗けいれん薬、免疫抑制剤、アルミニウム含有制酸剤、甲状腺ホルモン)
骨粗鬆症の危険因子:遺伝
- 人種(白人、アジア人)
- 老齢
- 遺伝
- 低体重(<56kg)ホルモン
- 女性
- 月経開始の遅れ
- 無月経
- 不妊
- 早期閉経のライフスタイル
- 喫煙
- アルコール
- カフェイン
- 身体活動:
- 低い
- 過剰
- 食物中のカルシウムとビタミンD欠乏
- 薬
- グルココルチコイド
- ヘパリン
- 抗けいれん薬
- 甲状腺ホルモン
- その他の病気
- 内分泌
- リウマチ
- 腫瘍
- 血液学
- 肝臓
- 腎臓
- 放射線治療
- 卵巣摘出術
骨折の危険因子:
- 内部要因(さまざまな疾患または加齢に伴う神経運動調節機能の低下、安定性の低下、筋力低下、聴力低下、老年性痴呆症、バルビツール酸系薬剤、精神安定剤、抗うつ剤の使用)
- 環境要因(氷、敷物がゆるい、滑りやすい床、公共の場の照明が暗い、階段に手すりがない)。
骨粗鬆症の機器診断:
- 脊椎のX線写真:
- - 診断が遅れる(骨量の30%以上の損失が診断される)
- - 骨折の検出(X線形態計測)
定量的コンピュータ断層撮影
- 超音波密度測定(スクリーニング法)
- 二重エネルギーX線吸収測定法、標準法:早期診断(骨量減少1~2%)
骨粗鬆症の主な症状は、筋骨格系のすべての領域で発生する骨密度 (BMD) の減少ですが、病理学的変化は、発達の初期段階でより広範囲に脊柱に影響を及ぼします。そのため、脊柱を骨粗鬆症の最も初期の症状を特定できる診断「対象」として考えることができます。
骨粗鬆症の特徴的な臨床症状の一つは、椎体骨折です。椎体骨折の臨床症状(背部痛や成長障害)は患者の3分の1にのみ認められ、残りの患者は臨床症状を伴わずに骨粗鬆症による椎体変形を呈します。変形は、Th1V-ThXII、LII-LIVレベルでの側面X線写真を評価することで最も正確に特定できます。
レントゲン形態計測検査は、椎体の高さをThIVからLIVまで変化させ、前部(値A)、中部(値M)、後部(値P)の3つの断面で側面レントゲン写真から評価します。椎体の大きさは患者の性別、年齢、体格、身長によって変化する可能性があるため、信頼性を高めるには、得られた大きさの絶対値ではなく、それらの比率、すなわち椎体指数を分析することをお勧めします。3つの絶対値に基づいて、以下の指数が区別されます。
- A/P指数 - 前方/後方指数(椎体の前縁の高さと後縁の高さの比)
- M/R指数 - 中間/後端指数(椎骨の中間部分の高さと椎骨の後端の高さの比)
- 指数 P/P1 - 後方/後方指数 (椎骨の後縁の高さと、上にある 2 つの椎骨と下にある 2 つの椎骨の後縁の高さの比)。
変形の程度は、フェルゼンベルク法(椎体の各部位の高さの比率をパーセントで表す)によって判定されます。通常、この指数は100%、つまり椎体のすべての寸法が同じ値になります。骨粗鬆症による軽度の変形は、指数が99~85%で特徴付けられます(脊椎に炎症性疾患および非炎症性疾患がない場合)。
骨粗鬆症の症状は、主に次の 3 つの兆候のグループから構成されます。
- 椎骨および骨格の構造的変化に関連する痛みを伴わない症状(姿勢の変化、身長の低下など)
- 軽度から重度まで、部位や重症度がさまざまである、非特異的だがほぼ常に発生する疼痛症候群。
- 心理感情領域の変化
骨粗鬆症の臨床的に重要な非疼痛性の徴候は、胸椎後弯であり、多くの場合、短縮、患者の体幹の圧迫、肋骨の低い位置(腸骨稜のすぐ上)を引き起こします。腰椎前弯は増加または平坦化します。生理的曲線と姿勢の変化は、脊柱筋の短縮、筋肉の緊張による痛みの発生につながります(このような痛みの主な局在は脊椎傍であり、垂直姿勢が長くなると痛みが増し、歩行時の強度が低下します)。重要な診断基準は、患者の身長が年間2.5cm以上、または生涯で4cm以上減少することです。頭位結合と結合部と足の距離は通常同じですが、最初の距離から2番目の距離までの5cmを超える減少は骨粗鬆症を示します。身長を正確に測定すると、6mmの減少は椎体の圧迫骨折を示している可能性があります。
腰痛は、骨粗鬆症患者が医師に訴える最も一般的な訴えです。急性疼痛と慢性疼痛は区別されます。急性疼痛症候群は通常、軽微な外傷(咳、くしゃみ、または急な動きによって引き起こされる、自然に発生する、または(本人の身長と同じ高さからの落下)によって椎骨が圧迫骨折を起こすことで発生します。痛みは、根性型に沿って胸部、腹部、大腿部に放散し、運動活動を著しく制限することがあります。激しい痛みは1~2週間後に軽減しますが、腰椎前弯または胸椎後弯の増加を背景に3~6ヶ月以内に消失するか、慢性化します。
慢性疼痛は、重量物を持ち上げたり、協調運動がうまくいかなかったりする際に一時的に起こる場合もあれば、持続的な痛みで、疲労感や背中や肩甲骨間の重苦しさを伴う場合もあります。この場合、長時間歩いたり、同じ姿勢を強いられたりすると痛みが増します。臥位で休むと痛みは軽減します。NSAIDsはほとんどの場合、痛みを軽減しないか、痛みの強さをわずかに軽減するだけです。痛みの程度は、同じ患者であっても軽微なものから重度まで様々です。
圧迫骨折に加えて、骨膜出血を伴う部分骨折、傍脊椎筋の短縮、筋肉や靭帯の圧迫によっても痛みが生じることがあります。肋骨の配列の乱れや胸椎後弯は、腸骨稜や椎間関節への圧迫につながり、背部、肋骨、骨盤骨の痛み、胸部の偽根痛を引き起こすことがあります。骨粗鬆症では、関節痛、歩行障害、跛行などの症状は比較的まれです。
胸部を圧迫すると痛みが生じることが多く、骨に広範囲に及ぶ痛みがみられることは稀です。脊椎への間接的な負荷を調べる検査として、医師が患者の伸ばした腕を上から圧迫する方法があります。骨粗鬆症の場合、患者は脊椎に激しい痛みを感じます。つま先立ちの姿勢から急に体を傾けた際に、胸腰椎に痛みを訴える患者もいます。
パフォーマンスの低下、疲労感の増加、イライラ、興奮、そして時にはうつ病の性質に関する苦情が頻繁に寄せられています。
骨粗鬆症の経過の特徴は、骨組織の密度と構造に大きな変化が生じて骨粗鬆症性骨折の発生が誘発されるまで、特徴的な臨床像が見られないことです。
骨粗鬆症の治療
骨粗鬆症の治療は、30~35歳の若い女性のピーク骨量の平均値の上下の標準偏差(SD)の数と骨粗鬆症性骨折の存在を反映する、二重エネルギー密度測定法によって決定されるt基準の値に依存します。
骨粗鬆症の治療は3つの側面に分けられます。
- 病因性
- 症状のある
- 病原性の。
骨粗鬆症の病因治療には、続発性骨粗鬆症における基礎疾患の治療、および骨粗鬆症の医原薬の修正または中止が含まれます。対症療法は骨粗鬆症の治療と予防に必須です。これらには、さまざまな学校、教育プログラム、修正可能な危険因子への最大限の影響、悪い習慣の断ち切り、骨粗鬆症患者向けに開発された特別なプログラムに従った運動が含まれます。必要に応じて、股関節骨折のリスクが高い人(痩せている人、過去に股関節骨折を経験したことのある人、転倒する可能性が高い人)は、たとえこのグループの人々が確実に骨粗鬆症の診断を受けていなくても、ヒッププロテクターの着用を検討します。このグループには、痛みの増悪期間中の鎮痛剤の使用、マッサージ、骨粗鬆症を治療するための外科的処置も含まれます。多くの著者は、カルシウム療法を対症療法とみなしているが、特に骨量形成がピークとなる思春期においては、その明白な予防的価値を否定していない。
病因治療の目的は、骨吸収の抑制と骨形成の減少の促進を含む、骨リモデリングの正常なプロセスを回復させることです。骨粗鬆症の治療は、病因、重症度、身体状態に応じて、単独療法と併用療法の両方で行われます。
病因治療には以下の薬剤の服用が含まれます。
- 骨吸収を遅らせるもの:ビスホスホネート(アレンドロネート、アレンドロネートとビタミン D、ゾレドロン酸)、カルシトニン、選択的エストロゲン受容体モジュレーター、エストロゲン、エストロゲンプロゲストゲン薬、ラネル酸ストロンチウム。
- 主に骨の形成を促進するもの:PTH、フッ化物、アナボリックステロイド、アンドロゲン、成長ホルモン、ラネル酸ストロンチウム。
- 骨組織に多面的な影響を及ぼす:ビタミンDとその活性代謝物、オステオゲノン、オセイン-ハイドロキシアパタイト複合体
- カルシウム塩:併用療法の一部として、または骨粗鬆症の一次予防に使用されます。



 [
[