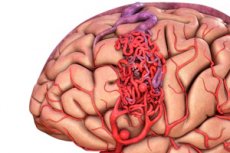
動静脈奇形は、血管の発達における先天性欠損であり、異常な動静脈吻合網の存在を特徴とします。動静脈奇形はほとんどの場合、後頭蓋窩に発生し、1本または2本の動脈、動静脈奇形の絡み合い、そして1本の排出静脈という、かなり典型的な構造を呈します。
 [ 1 ]
[ 1 ]
原因 動静脈奇形
AVMの発生原因は完全には解明されていませんが、遺伝的要因と環境的要因が関連していると考えられています。AVMの発生に関連する可能性のある原因としては、以下のようなものが挙げられます。
- 遺伝的要因:研究により、動静脈奇形(AVM)の患者の中には、家族歴を持つ人がいることが示されています。遺伝子変異が血管異常の形成に関与している可能性があります。
- 先天性欠損:先天性血管異常は、胎児期に発生することがあります。これは、脳の血管組織の発達における異常が原因である可能性があります。
- 環境要因:いくつかの研究では、AVMと特定の環境要因(妊娠中の放射線や毒性物質への曝露など)との関連性が示されています。しかし、これらの関連性は必ずしも確認されているわけではなく、すべてのAVM症例を説明できるわけではありません。
- 地域的要因: 場合によっては、AVM は特定の地理的領域または民族グループに関連している可能性がありますが、これらの関連性についてはさらなる研究が必要です。
AVMの発生に影響を与える可能性のあるこれらの要因に加えて、これは先天性疾患であり、通常は出生時または幼少期に発見されますが、症状は後になって現れる場合もあることに留意することが重要です。AVMの発生原因とメカニズムを正確に理解するには、さらなる研究が必要です。
病因
最も危険なのは、奇形壁の破裂であり、これは自然発生的な頭蓋内出血を伴います。これは、動脈に近い圧力を受けた奇形血管内を混合血液が循環することによって発生します。そして当然のことながら、高圧は変性した血管を伸張させ、容積の増加と壁の菲薄化をもたらします。最終的には、最も薄い場所で破裂が発生します。統計データによると、これは動静脈奇形(AVM)患者の42~60%に発生します。最初のAVM破裂時の死亡率は12~15%に達します。残りの患者では、周期性なく出血が繰り返される可能性があります。私たちは、8年間で11回の自然発生的な頭蓋内出血を起こした患者を観察しました。動脈瘤破裂と比較して、動静脈奇形(AVM)破裂の経過が比較的「良性」である理由は、破裂後に生じる血行動態障害の特殊性によって説明されます。動脈瘤破裂は、ほとんどの場合、くも膜下出血(SAH)と血管痙攣の発症につながることが知られています。血管痙攣は、最初の数分間は保護的な作用を示し、出血を速やかに止めますが、その後、患者の生命に重大な危険をもたらします。
脳虚血と浮腫を引き起こす血管痙攣が、患者の病状の重症度と予後を決定づけます。一方、AVMの輸入動脈の血管痙攣は、動静脈還流の減少により脳への血液供給を改善します。AVMが破裂すると、脳内血腫と硬膜下血腫が形成されやすくなります。くも膜下槽への血液の侵入は二次的なものです。AVMの破裂壁からの出血は、その内部の血圧が主動脈よりも低く、流出した血液による壁の圧迫を受けやすいため、より早く止血します。当然ながら、これは患者にとって必ずしも良い結果をもたらすとは限りません。最も危険なAVM破裂は、脳室付近、皮質下神経節、および脳幹で発生します。このような状況では、輸入動脈の血管けいれんが出血を止めるのに役立ちます。
AVM破裂の病因は、流出した血液の量と血腫の局在によって決定づけられます。半球状の脳内血腫は、たとえ60 cm 3の量までであっても、比較的良好な経過をたどります。重篤な局所神経障害を引き起こす可能性がありますが、重篤な生命維持機能障害に至ることは稀です。脳室への血腫破裂は、予後を著しく悪化させます。一方では、血液が脳室の上衣を刺激して脳脊髄液の産生を増加させ、他方では、脳室底部に影響を及ぼし、視床下部にある生命維持機能の中枢の重篤な機能障害を引き起こします。血液が脳室系全体に広がると、脳タンポナーデを引き起こし、それ自体が生命維持に支障をきたします。
くも膜下槽に侵入した血液は脳脊髄液の循環を阻害し、脳脊髄液が血液の滞留したパクチオン顆粒層に到達しにくくなります。その結果、脳脊髄液の再吸収が遅くなり、急性脳脊髄液圧亢進症を発症し、続いて内外水頭症を発症する可能性があります。流出した血液の有形成分が分解されると、多くの毒性物質が生成され、その多くは血管作動性作用を有します。一方では、これは小軟膜動脈の血管収縮を引き起こし、他方では毛細血管透過性を高めます。血液分解産物は神経細胞にも影響を与え、生化学的プロセスを変化させ、細胞膜透過性を阻害します。まず、カリウム-ナトリウムポンプの機能が変化し、カリウムが細胞から排出され始め、カリウムの4倍の親水性を持つナトリウム陽イオンがその代わりを担います。
これはまず出血部位の細胞内浮腫を引き起こし、続いて細胞の腫脹へと繋がります。低酸素症も浮腫の発生に寄与し、これは血腫による脳血管の圧迫と、既に述べたように脳脊髄液圧の上昇によって必然的に生じます。脳の間脳機能、とりわけ水分と電解質のバランスの調節機能の障害は、体内の水分貯留、カリウムの喪失につながり、これもまた脳浮腫反応を悪化させます。動静脈奇形(AVM)破裂の病因は脳疾患に限りません。脳外合併症も同様に危険です。まず、これは脳心症候群であり、心電図上で急性冠不全を模倣することがあります。
脳内出血の患者は、すぐに肺炎と呼吸不全を発症します。さらに、細菌叢は二次的な役割を果たします。主な影響は肺への中枢的な影響であり、広範囲の気管支痙攣、痰と粘液の産生増加、小肺動脈の広範囲の痙攣による肺実質の虚血などがあり、これは急速にジストロフィー性疾患、肺胞上皮の剥離、そして肺のガス交換機能の低下につながります。
これに咳嗽反射の抑制、球麻痺型呼吸不全が伴う場合、患者の生命に深刻な脅威が生じます。多くの場合、その後に生じる化膿性気管支炎は抗菌療法に反応しにくく、呼吸不全を悪化させ、脳低酸素症の進行に直接影響を及ぼします。したがって、たとえ脳障害が比較的補償されたとしても、外呼吸の障害は致命的な結果につながる可能性があります。多くの場合、昏睡状態の患者は意識を取り戻しますが、その後、呼吸不全の悪化と低酸素性脳浮腫により死亡します。
ジストロフィー性変化は、肺だけでなく、肝臓、消化管、副腎、腎臓にも急速に進行します。適切な患者ケアが不十分な場合、尿路感染症や褥瘡が急速に進行し、患者の生命を脅かす可能性があります。しかし、医師がこれらの合併症を認識し、適切な対処法を知っていれば、これらの合併症は回避できます。
動静脈奇形(AVM)破裂の病因に関する考察を総括するにあたり、このような頭蓋内出血の死亡率は動脈瘤破裂や高血圧性出血性脳卒中よりも低いものの、12~15%に達することを強調しておくべきである。動静脈奇形(AVM)は、周期性は様々であるものの、反復性、時には多発性の出血を特徴としており、その発生頻度を予測することは不可能である。出血後期の経過が不良な場合、上記の病態機序が致命的な転帰につながる可能性がある。
症状 動静脈奇形
出血型(症例の50~70%)。この型は、患者に高血圧症がみられること、奇形リンパ節が小さいこと、深部静脈への排出が見られること、後頭蓋底の動静脈奇形が極めて多いことが特徴です。
出血型は症例の50%で動静脈奇形の最初の症状として現れ、詳細な結果と10~15%の患者に後遺症、20~30%の患者に障害を引き起こします(N. Martin et al.)。動静脈奇形患者の出血の年間リスクは1.5~3%です。生後1年間の再発性出血リスクは8%に達し、加齢とともに増加します。動静脈奇形からの出血は、妊婦の全母体死亡率の5~12%、全頭蓋内出血の23%の原因となっています。くも膜下出血は患者の52%に認められます。患者の 17% に複雑な出血が発生します。脳内血腫 (38%)、硬膜下血腫 (2%)、混合血腫 (13%) が形成され、脳室血タンポナーデが 47% の患者に発生します。
動静脈奇形は、皮質に限局する大きな動静脈奇形を有する患者に典型的にみられる経過です。動静脈奇形への血液供給は、中大脳動脈の枝によって行われます。
もちろん、休眠型の最も特徴的な症状は、けいれん症候群(動静脈奇形患者の 26 ~ 27%)、群発性頭痛、および脳腫瘍の場合と同様の進行性神経欠損です。
動静脈奇形の臨床症状の多様性
既に述べたように、AVMの最も一般的な最初の臨床症状は、自然発生的な頭蓋内出血(患者の40~60%)です。これはしばしば、前兆なく、健康な状態で発症します。誘発要因としては、身体的運動、ストレスの多い状況、神経精神的緊張、大量のアルコール摂取などが挙げられます。AVMが破裂すると、患者は突然、殴打されたか破裂したかのような鋭い頭痛を感じます。痛みは急速に増強し、めまい、吐き気、嘔吐を引き起こします。

数分以内に意識を失うことがあります。まれに、頭痛が軽度で意識を失わずに手足の力が入らなくなり、しびれを感じる場合(通常は出血部位と反対側)、言語障害が現れることがあります。15%の症例では、出血が本格的なてんかん発作として現れ、その後昏睡状態に陥ることがあります。
AVMからの出血の重症度を判断するには、上記のハント・ヘス尺度を基準として、若干の調整を加えることができます。AVMからの出血は症状が多岐にわたるため、局所神経症状が全般的な脳症状よりも優勢になることがあります。そのため、意識レベルがスケールのIまたはIIレベルの患者は、重度の局所神経障害(片麻痺、片側知覚鈍麻、失語症、半盲)を呈する可能性があります。動脈瘤性出血とは異なり、AVM破裂は血管痙攣の重症度や頻度ではなく、脳内血腫の量と局在によって判断されます。
髄膜症候群は数時間後に発症し、その重症度は様々です。血圧は通常上昇しますが、破裂した動脈瘤ほど急激に上昇したり、持続したりすることはありません。通常、この上昇は30~40mmHgを超えることはありません。2日目または3日目には、中枢性高体温が現れます。脳浮腫が進行し、流出した血液の分解が進むにつれて、患者の状態は自然に悪化します。この状態は4~5日間続きます。良好な経過をたどると、6~8日目に安定し、患者の状態は改善し始めます。局所症状の動態は、血腫の局在と大きさによって異なります。
脳の機能的に重要な領域における出血や運動伝導路の破壊の場合、感覚喪失の症状は直ちに現れ、長期間にわたり変化なく持続します。感覚喪失の症状が直ちに現れず、脳浮腫と並行して増強する場合は、浮腫が完全に消失する2~3週間で感覚喪失が回復すると予想されます。
AVM 破裂の臨床像は非常に多様で、多くの要因によって決まりますが、主な要因としては、出血の量と場所、脳浮腫反応の重症度、プロセスにおける脳幹構造の関与の程度などがあります。
動静脈奇形は、てんかん様発作として現れることがあります(30~40%)。その発症原因としては、脳の隣接領域におけるスティール現象による血行障害が挙げられます。さらに、奇形自体が大脳皮質を刺激し、てんかん性放電を引き起こすこともあります。また、特定の種類の動静脈奇形(AVM)については既に説明しましたが、その周囲に脳組織のグリオーシスが生じ、これもてんかん発作として現れることがよくあります。
脳動静脈奇形(AVM)の存在によって引き起こされるてんかん症候群は、成人期に原因なく発症し、多くの場合、誘発因子が全く存在しないという特徴があります。発作には全般性発作と焦点性発作があります。脳全体の症状がみられない場合、てんかん発作に明らかな焦点性要素が認められる場合は、脳動静脈奇形(AVM)の可能性を疑うべきです。全般性発作であっても、主に同じ四肢のけいれんから始まり、頭部と眼球が片側または両側に強制的に向く場合は、多くの場合、脳動静脈奇形(AVM)の兆候です。まれに、欠神発作や薄明意識発作などの軽度の発作がみられることもあります。てんかん発作の頻度と周期性は、単発性から反復性まで様々です。
合併症とその結果
動静脈奇形(AVM)は、動脈と静脈が毛細血管層を介さずに繋がっている先天性の血管異常です。AVMの合併症や結果は重篤となる可能性があり、その程度は奇形の大きさ、部位、特徴によって異なります。具体的には、以下のような症状が挙げられます。
- 脳卒中:動静脈奇形(AVM)の最も深刻な合併症の一つは脳卒中のリスクです。奇形によって異常な血流経路が形成され、脳出血を引き起こし、脳卒中を引き起こす可能性があります。脳卒中の重症度は様々で、後遺症として神経学的障害を残すことがあります。
- てんかん: AVM は、特に奇形が脳の特定の領域にある場合、一部の患者でてんかん発作を引き起こす可能性があります。
- 出血:奇形は予測不可能な場合があり、脳出血を引き起こすことがあります。これは生命を脅かす合併症となり、深刻な結果につながる可能性があります。
- 水頭症: AVM が脳室の近くにある場合、水頭症を引き起こす可能性があり、脳内に余分な液体が蓄積し、頭蓋内圧が上昇する可能性があります。
- 神経学的欠損: AVM は周囲の脳組織を損傷し、麻痺、感覚障害、言語および運動協調の欠損など、さまざまな神経学的欠損を引き起こす可能性があります。
- 痛みと頭痛: AVM の患者は、奇形に関連する慢性的な痛みや頭痛を経験する場合があります。
- 心理的影響: AVM による合併症は、不安、うつ病、ストレスなど、患者の心理的健康に大きな影響を与える可能性があります。
- 生活習慣の制限: AVM が検出されると、患者は生活習慣の変更や、身体活動や特定の活動の制限を含むリスク管理の推奨事項が必要になる場合があります。
診断 動静脈奇形
動静脈奇形(AVM)の診断には、通常、奇形の存在を確認し、その特徴を評価するための様々な画像検査が含まれます。AVMの診断に用いられる主な方法は以下の通りです。
- 磁気共鳴血管造影(MRA):MRAは、脳動静脈奇形(AVM)の診断における主要な方法の一つです。磁場と電波を用いて脳内の血管の構造と血流を可視化する非侵襲的な検査です。MRAでは、AVMの位置、大きさ、形状を特定することができます。
- デジタルサブトラクション血管造影(DSA):これはより侵襲性の高い検査で、カテーテルを通して造影剤を血管に直接注入し、X線を用いて脳血管の高画質画像を生成します。DSAにより、脳動静脈奇形(AVM)の構造と血流パターンをより詳細に検査できます。
- コンピュータ断層撮影(CT):CT検査は、脳動静脈奇形(AVM)の検出や出血などの合併症の可能性を評価するために用いられます。必要に応じて、造影剤を用いて視認性を向上させることもあります。
- 血管デュプレックススキャン(デュプレックス超音波):この技術は、首と頭の血管を検査し、AVM に関連する血流障害を特定するのに役立つ場合があります。
- 磁気共鳴分光法 (MRS): MRS は、AVM 領域の組織の化学組成に関する情報を提供し、代謝変化の兆候を明らかにすることができます。
- 脳波検査:血流と脳の構造を評価するために使用できる超音波検査です。
- コンピュータ断層撮影血管造影 (CTA): CTA は CT と血管造影を組み合わせて、脳内の血管の 3 次元画像を生成します。
AVMと診断されたら、その大きさ、形状、重症度といった奇形の特徴を詳細に評価することが重要です。これは、治療の必要性や、外科的切除、塞栓術、放射線療法、経過観察といった最適な治療法を決定するのに役立ちます。AVMの治療は、個々の症例の状況を考慮しながら、患者と医療チームが協力して決定する必要があります。
差動診断
脳血管の変化を呈する患者において、動静脈奇形(AVM)の鑑別診断は重要なステップとなり得ます。AVMとは、動脈と静脈が毛細血管層を介さずに繋がっている血管異常です。AVMは様々な症状や病態を引き起こす可能性があり、適切な治療を行うためには他の血管疾患との鑑別が重要です。AVMとの鑑別診断が必要となる可能性のある疾患には、以下のものがあります。
- 脳卒中:脳卒中は、特に血管の変化によって引き起こされた場合、動静脈奇形(AVM)の症状と類似することがあります。両者を区別するためには、血管の変化を視覚化するために、脳のコンピュータ断層撮影(CT)または磁気共鳴画像(MRI)検査が必要になる場合があります。
- 血腫:硬膜下血腫や硬膜外血腫などの血腫は、特に頭痛や神経症状を伴う場合、動静脈奇形(AVM)の症状と類似することがあります。CTスキャンやMRIスキャンは、症状の原因を特定するのに役立ちます。
- 脳腫瘍:脳腫瘍は、動静脈奇形(AVM)の症状に類似する様々な症状を引き起こす可能性があります。診断には、造影MRIやその他の画像検査が含まれる場合があります。
- 片頭痛:オーラを伴う片頭痛は、視覚障害やめまいなどの動静脈奇形(AVM)の症状と類似することがあります。病歴聴取と追加検査によって、両者の鑑別が可能です。
- 脳血管炎:血管炎は血管の炎症や血管異常を引き起こし、脳動静脈奇形(AVM)の症状に類似することがあります。血管炎の診断には生検または血管造影検査が用いられる場合があります。
- 静脈血栓症:静脈血栓症は、特に脳からの静脈流出路が遮断されている場合、動静脈奇形(AVM)の症状と類似することがあります。追加検査を行うことで、血栓症の特定に役立つ場合があります。
AVM の正確な鑑別診断を行うには、広範な臨床検査、神経教育的方法 (CT、MRI、血管造影)、場合によっては特定の症状や状況に応じた生検やその他の特殊な手順が検査に含まれます。
連絡先
処理 動静脈奇形
動静脈奇形(AVM)の治療は、その大きさ、位置、症状、そして潜在的な合併症によって異なります。AVMが小さく無症状の場合、積極的な治療を必要としないこともあります。しかし、症状がある場合や出血のリスクがある場合は、治療が必要となることがあります。AVMの治療法には以下のものがあります。
- 手術:AVMの外科的切除は、奇形がアクセス可能な場所にあり、複雑性が低い場合に検討されることがあります。外科的切除は出血リスクの予防と症状の軽減に役立ちます。ただし、手術は複雑であり、周囲の組織や神経への損傷などのリスクを伴う場合があります。
開頭(経頭蓋)介入:
- ステージ I - 求心性神経の凝固;
- ステージ II - 動静脈奇形の中心部分の分離;
- ステージIII - 輸出血管の結紮と凝固、および動静脈奇形の除去、
血管内介入:
- 栄養動脈の固定バルーン閉塞 - 流入塞栓術(制御不能)
- 一時的または永久的なバルーン閉塞と流入塞栓術の組み合わせ。
- 超選択的塞栓術。
動静脈奇形は放射線手術(ガンマナイフ、サイバーナイフ、リチウム二次放射線など)で治療されることもあります。
- 塞栓術:塞栓術は、血管内に医療材料または接着剤を注入して脳動静脈奇形(AVM)への血流を遮断する処置です。塞栓術は、手術前の準備段階として、または単独の治療として行うことができます。出血量を減らし、脳動静脈奇形(AVM)のサイズを縮小するのに役立ちます。
- 放射線療法:特に他の治療法がリスクが高すぎる場合、放射線療法が動静脈奇形(AVM)の治療に用いられることがあります。放射線療法は動静脈奇形(AVM)からの出血を減らすことを目的としており、複数回の照射が必要になる場合があります。
- 薬物療法:場合によっては、痛みやけいれんなどの症状を軽減するために薬物療法が使用されることがあります。また、出血のリスクを軽減するために血圧をコントロールする薬物療法が使用されることもあります。
- 観察と症状の管理: 状況によっては、特に AVM が小さく、症状を引き起こしていない場合は、単に状態を観察し、必要に応じて症状を管理するという決定が下されることがあります。
AVMの治療は患者様一人ひとりに合わせて個別に行う必要があり、治療方法は個々の状況に応じて決定されます。あらゆる治療選択肢について医療専門家と話し合い、患者様を徹底的に評価して最適な治療計画を決定することが重要です。治療は成功し、症状の改善または完全な回復が得られる場合もありますが、個々の症例はそれぞれ異なります。
予測
動静脈奇形(AVM)の予後は、その大きさ、位置、症状、患者の年齢、治療の成功率など、いくつかの要因に左右されます。AVMは患者ごとに症状が異なり、予後も個人差がある可能性があることを覚えておくことが重要です。AVMの予後に関する一般的な側面を以下に示します。
- 出血リスク:AVMの主なリスクは、脳内出血(出血)のリスクです。出血リスクが低い小さなAVMは予後が良好で、深刻な問題を引き起こす可能性は低いですが、大型および中型のAVMは重大なリスクをもたらす可能性があります。
- 症状:頭痛、発作、麻痺、感覚障害など、動静脈奇形(AVM)に伴う症状は予後に影響を与える可能性があります。場合によっては、治療が成功すれば症状が改善または消失することもあります。
- 大きさと位置:脳深部や重要な構造物の近くなど、より危険な部位にあるAVMは、予後が悪くなる可能性があります。しかし、大きなAVMであっても、多くの場合、治療は成功します。
- 治療:動静脈奇形(AVM)の治療には、外科的切除、塞栓術、放射線療法、薬物療法などがあります。治療が成功すれば、出血リスクを軽減し、予後を改善することができます。
- 年齢:患者の年齢も予後に影響します。小児や若年成人は、高齢患者よりも予後が良好であることが多いです。
- 併存疾患: 高血圧や出血性疾患など、他の病状や危険因子の存在は、AVM の予後と治療に影響を及ぼす可能性があります。
AVMは注意深い医学的モニタリングと治療を必要とすることに留意することが重要です。治療方法と予後は、個々の症例を詳細に評価した上で、資格のある脳神経外科医と神経放射線科医によって決定されるべきです。


