記事の医療専門家
新しい出版物
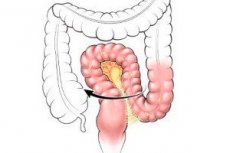
ドリコシグマとは、S状結腸とその腸間膜が異常な大きさになる病態を指します。ドリコシグマは急激に長くなり、体の正常な機能を阻害します。これらはすべて、持続的な便秘や鼓腸を伴います。こうした状況下で、激しい痛みが生じます。
診断には長い時間がかかり、多くの検査が必要です。診断が確定した場合、長期にわたる治療が必要になることを覚悟しておく必要があります。特別な食事療法が処方され、生涯にわたって継続する必要があります。慢性期の場合、保存的治療が効果を発揮しない場合があり、外科的介入が必要になることもあります。主な治療法は薬物療法、民間療法、ホメオパシー療法です。補助療法としては、運動療法、水泳、理学療法、マッサージなどがあります。
これは何ですか?
この疾患はS状結腸の構造異常と考えられています。この病態の本質は、腸の肥大と伸長です。腸の形態は変化しませんが、伸長した腸はしばしば高い可動性を示し、便通の障害につながります。病態は潜在性で、臨床像が不明瞭な場合が多くあります。通常、腸の長さは24~46cmです。46cmを超える場合は、ドリコシグマ、つまり腸の伸長と呼ばれます。
疫学
ドリコシグマ症は、小児の80%において、腸の神経細胞の移動停止および神経支配の破壊の結果として生じ、10%では大腸レベルで神経支配が破壊され、さらに10%では脾弯曲レベルで神経支配が破壊されます。15%の人がこの病気と診断されますが、無症状であり、患者を全く煩わせません。1%の症例では、腸全体が影響を受けます。新生児では、この病状の発生率は5,000人に1人です。この病気は主に男児に発生します。男児と女児の比率は4:1です。7%の人では、同様の家族歴がこの病気に伴っています。症例の3〜5%では、この病気はダウン症候群などのさまざまな発達障害に関連しています。
原因 ドリコシグマ
このような異常の明確な原因は未だ解明されていません。先天異常を持つ子どもは、妊娠中の放射性物質、毒素、様々な物理的・化学的要因への曝露の結果として生まれることがあります。妊婦が感染症に罹患した場合、特に病原体が腸管細胞に向性を示した場合、病理学的に異常を呈することがあります。妊娠中に特定の薬剤を服用すると、胎児の発育異常を引き起こす可能性があります。
後天性ドリコシグマ症は、長期の便秘、発酵、腸内腐敗、長期の腸内細菌異常症、または長期の感染症、頻繁な食中毒の後に発症することが最も多いです。原因としては、長時間の座位作業、筋力低下による腸管運動障害が考えられます。加齢とともに発症し、45~50歳の人に最も多く見られる腸管無動症を背景に発症することもあります。原因としては、肉食や炭水化物の過剰摂取、長期のストレス、絶え間ない神経緊張などが挙げられます。
多くの専門家は、ドリコシグマ症は遺伝的に決定される病気であり、それが発症するかどうかは個人のライフスタイルやその他の多くの要因によって決まると考える傾向があります。
起源説
この病態の原因と起源については、かなり議論の的となっている説が存在します。しかし、依然として疑問は残っています。医師たちは、この異常を正常な変異と見なすべきか、それとも病態の一形態と見なすべきかについて、多くの議論を交わしています。この疾患が正常な変異と見なせる根拠は、この疾患と診断された小児の約15%が何の症状も訴えていないという事実です。彼らは便通も正常で、体調も良好です。診察では、併発する病態や炎症は見られず、痛みも感じません。
一方、この異常を病理として捉える十分な根拠があります。なぜなら、この病理に苦しむ多くの人々が、腸、結腸、S状結腸の構造的・機能的障害を発症するからです。さらに、この異常が正常変異と考えられる15%の患者も、依然としてリスク群に含まれます。なぜなら、この病状が将来的に安定するかどうか、あるいは病理が時間の経過とともに進行するかどうかを確実に予測できる人はいないからです。
一部の専門家は、この異常を腸の退行性変化と捉えています。ドリコシグマは、腸管機能障害の結果として生じることが多いと考えられています。痙攣、うっ滞、慢性炎症、血管損傷の結果として発症し、最終的には二次的な退行性変化と腸管運動機能障害を呈します。
 [ 4 ]
[ 4 ]
危険因子
リスクグループには、母親が妊娠中に放射線や有害な物理的・化学的要因に曝露した子どもが含まれます。特に、そのような曝露が妊娠初期に起こった場合が該当します。
先天性腸疾患を持つ人は、たとえ何らかの疾患の症状や訴えがない場合でも、発症リスクがあります。頻繁な便秘や腸アトニーのある人、そして座りがちな生活を送っている人は、発症リスクが高まります。
症状 ドリコシグマ
腸が便で満たされ、体が中毒状態になると、これらの症状が現れます。病状の重症度は、腸の形態学的および機能的障害の程度によって異なります。また、体の代償能力、腸の運動性、そして緊張度によっても大きく左右されます。
主な症状は、長期または慢性の便秘です。便秘が長期化すると、排便反応が徐々に低下し、腸が拡張し、腸の緊張と収縮活動が失われます。機能障害に続いて構造障害が起こり、痛み、鼓腸、膨満感といった形で現れます。便は形や大きさが変化し、密度が高くなり、大きくなり、悪臭を放ちます。
徐々にうっ血が深まり、炎症が進行すると、腸骨および臍部の反復性疼痛、鼓腸、触診時の痛みが現れます。この疼痛症候群は、痙攣、腸の瘢痕性変化、炎症を伴います。
最も初期の前兆は便秘です。一度の便秘であれば消化不良のせいで無視できるかもしれませんが、長期にわたる便秘が続く場合は注意が必要です。この病気の最初の兆候が現れたら、すぐに消化器科医または肛門科医に連絡して診断と治療を受けてください。
ドリコシグマの痛み
この病気はしばしば疼痛症候群を伴います。S状結腸の拡張、血液循環と腸管神経支配の障害、便の蓄積、うっ血により、疼痛症候群が起こります。
 [ 7 ]
[ 7 ]
左側の痛み
痛みはほとんどの場合左側に局在します。これは、大腸が左側に位置し、主要な炎症プロセスが進行する領域だからです。痙攣や、痙攣と併発する急性疼痛発作が観察されることもあります。
鼠径部の痛み
鼠径部の痛みは、痙攣、神経支配の障害、重度の中毒、腸拡張、炎症および感染症など、様々な原因で発生します。腸の炎症や構造的損傷、特に神経線維の損傷により、鼠径部に放散痛が生じることがあります。瘢痕性変化や線維化も、鼠径部への放散痛を伴うことがあります。
腹部の重苦しさと膨満感
便の蓄積、つまり腸を空にできないことで、お腹が張ることがあります。腹部膨満感は、便の蓄積、毒素や細菌による腸壁の炎症によって起こります。
ドリコシグマを伴う便
便秘が発症します。便秘の持続期間と重症度は病期によって異なります。通常、排便は3~4日に1回ですが、それより少ない場合もあります。便秘が長引くと、便に悪臭が漂い、羊糞のような外観になります。下剤の頻繁な使用が必要です。下痢は認められません。
頑固な便秘
ドリコシグマ症は、多くの場合、持続的な便秘を伴い、羊の糞便のような悪臭を引き起こします。排便は不規則で、約3~4日に1回で、下剤を服用した後にも頻繁に起こります。時間が経つにつれて、便秘は慢性化し、規則的になります。腸内に糞便が蓄積するにつれて、腸は拡張し、その感受性が低下します。構造的には、2~3個のループが新たに出現します。患者は徐々に神経支配を失い、排便の衝動が消失します。便失禁が発生します。糞便は徐々に硬化し、通過中に腸壁を損傷する可能性があり、その結果、糞便に血液の混入が生じます。損傷部位は炎症を起こし、感染プロセスが発生し、粘膜の完全性が損なわれます。炎症は消化管の他の部分に広がる可能性があります。
その後、激しいガスが発生し、痛みと痙攣が現れます。重症の場合、痙攣は比較的安定しますが、痛みは治まりません。
下痢
ドリコシグマ症の人は便秘に悩まされます。下痢の兆候は、消化管の併発病変や、感染症や食中毒の併発を示唆している可能性があります。
 [ 8 ]
[ 8 ]
便秘のないドリコシグマ
診断された小児のうち、便秘が認められないのはわずか15%です。それ以外の症例では、ドリコシグマ症は必ず便秘を伴います。
吐き気
吐き気は、体内の中毒状態を示唆している可能性があります。多くの場合、3~4日以上排便をしていない場合に発生します。また、慢性便秘が長期間続くと吐き気が起こることもあります。慢性便秘では、便が腸内に蓄積し、完全に浄化されることがありません。その結果、毒素が蓄積し、発酵や腐敗が進行します。
成人のドリコシグマ
病状の進行を示す最初の、そして主要な兆候は便秘です。便秘は最初はまれで短期間で起こります。約2~3ヶ月に1回発生し、2~3日間続きます。便秘は徐々に頻度が増え、規則的になり、4~5日間続くこともあります。便が体内に蓄積するため、この時点ですでに中毒症状に陥っています。
浣腸なしでは排便できません。頻繁な浣腸は、排便反射や排便衝動の減弱を引き起こします。便秘が長引くと、中毒症状による吐き気や嘔吐が起こります。S状結腸を触診すると、閉塞感や硬い塊が触れることがあります。便が過剰に蓄積すると、便が自然に排出される可能性があり、これを便失禁と呼びます。
この病気は3段階で進行します。第一段階では、食事療法と下剤の服用によって腸の機能を正常化することができます。
第二段階では、便秘が頻繁に起こり、中毒症状が現れます。下剤は効果がなく、洗浄浣腸が必要になります。
第三段階では、中毒が進行し、全身に広がります。消化管の炎症が進行します。持続的な痛みや痙攣が現れ、食欲不振に陥り、頭痛も生じます。サイフォン浣腸のみが効果を発揮します。
ほとんどの場合、保存的治療で十分です。厳格な食事療法、下剤の使用、伝統医学やホメオパシーの活用が必要です。理学療法や運動療法も利用できます。効果が見られない場合は、外科的介入が必要になります。
妊娠中のドリコシグマ
妊婦にドリコシグマが検出された場合、便秘の解消を目的とした対症療法が行われます。まず、妊娠期間中は特別な食事療法が処方されます。この状況では、便秘が慢性化することは許されません。慢性化は母体と胎児の両方にとって危険となる可能性があるためです。便秘になると、体内に毒素やガスが蓄積し、腐敗や発酵が起こります。これらはすべて、正常な微生物叢の破壊、つまり体内の細菌負荷の増加を伴います。毒素と細菌は血液に入り込み、全身に広がり、中毒を引き起こします。
妊娠は、ドリコシグマの発生を誘発する要因となる可能性があります。この時期、体は再構築され、ホルモンの乱れが起こり、プロゲステロンが生成され、平滑筋の緊張と筋肉の収縮活動が低下します。同じことが腸と直腸の筋肉にも当てはまります。これにより、腸を通る便の動きが大幅に遅くなります。後期には、プロゲステロンの生成やその他の同様の変化は消えますが、問題は解消されません。子宮は著しく大きくなり、直腸とS状結腸を圧迫し、これも運動性の低下につながります。停滞の形成は、運動性と蠕動を刺激するホルモンであるモチリンの量の減少の結果として起こる蠕動の減少によっても促進されます。
危険なのは、便を長期間滞留させることです。便は毒素やスラグを形成し、中毒症状を悪化させます。こうした状況下での長期便秘は、大腸の炎症、痔、裂肛を引き起こします。これらはすべて、腸内細菌叢の変化、つまり細菌感染症の発症につながります。
主な治療法は食事療法です。まず、医師はハーブ、薬、浣腸などに頼らず、自分で便秘を解消することを推奨しています。適切な栄養摂取は、この効果を高めます。下剤効果のある製品を食事に積極的に取り入れましょう。また、空腹時にコップ1杯のきれいな水を飲むのも効果的です。それでも効果がない場合は、薬物療法に頼ることになります。いずれの治療法も、必ず事前に医師に相談してから行ってください。
小児におけるドリコシグマ
小児におけるこの病変の原因は、多くの場合、腸の先天性変化です。ほとんどの場合、このような病変は外科的介入を必要としません。しかし、このような小児には特別な注意が必要です。長期的な治療が必要になる場合もあります。保護者は小児の食事に気を配り、下剤効果のある食品を含めるようにしてください。痛みがある場合は、腹部マッサージを行う必要があります。特に内臓腹部マッサージは効果的で、外壁を通して内臓を刺激します。
この病態の本質は、腸管が長くなると可動性が増し、腸管における分泌物の移動が阻害されることです。慢性便秘では、さらに複数のループ、拡張、ねじれが生じる可能性があります。これにより、ガスの発生や腹部膨満感も引き起こされます。
たとえ1人でも、お子様の便秘には特別な注意が必要です。お子様の腸は非常に弾力性があるため、伸びやすいのです。伸びると腸の緊張と運動機能が低下し、便意が消失し、腸の神経支配が悪化します。その結果、便秘は慢性化し、症状は悪化する一方です。便秘は再発し、より激しい痛みを伴います。反射神経も低下し、腸が完全に満杯になった時のみ排便衝動が起こります。
治療は適切な栄養摂取と十分な水分摂取にかかっています。便の固まりを防ぐことが重要です。便は柔らかく保つ必要があります。食事には、腸を刺激するペクチンを多く含む料理を含める必要があります。できるだけ多くの新鮮な果物や野菜、様々なシリアル、スープ、ピューレなどを食事に取り入れる必要があります。下剤を使用する必要がある場合は、植物油を使用することをお勧めします。2日間排便がない場合は、浣腸を行う必要があります。便秘の危険性は、便が腸内に蓄積し、停滞すると腐敗や分解が起こることです。腸から毒素が徐々に吸収され、中毒につながります。微生物叢が変化し、ビタミンやミネラルの吸収が妨げられ、消化が完全に妨げられます。
乳児のドリコシグマ
これにより、S状結腸が著しく長くなり、便秘が発生します。腸には複数のループが形成されます。この疾患は痛みやけいれんを伴います。多くの場合、先天異常です。発症の原因は完全には解明されていません。便秘は新生児に発生します。通常、最初の兆候は離乳食の導入後に現れます。当初は便秘はほとんど起こりませんが、その後は正常な排便と交互に起こります。生後1年を過ぎると、便秘はより頻繁に起こります。
新生児の便秘の場合は、検査を受ける必要があります。血液検査、便潜血検査、コプログラム検査、そして寄生虫検出のための便検査が行われます。さらに、超音波検査や腸管X線検査などの機器検査も行われます。
この状態は、重度の中毒、糞便結石の形成、腸閉塞、そして様々な血液および代謝障害につながる可能性があるため、危険です。通常、新生児の便秘は、数日間トイレに行けないことで示されます。子供は泣き、足をお腹に引き寄せます。これは、緊急に医師に相談する必要があることを意味します。子供は栄養を最適化し、養生法を作成し、継続的な腹部マッサージと能動受動体操を行う必要があります。下剤と浣腸は、トイレが長期間ない極端な場合にのみ使用されます。通常は保存的治療で十分であり、外科的介入が必要になることはほとんどありません。通常、手術は腸にねじれやループが発生した場合、または生理的な理由で排便が不可能な場合にのみ行われます。
病気の原因が完全に解明されていないため、予防策も開発されていません。一般的に、予防策は便秘を防ぐことに限られます。多量の水分を摂取し、適切な食事療法を守り、医師が処方した食品のみを摂取する必要があります。お子さんの場合は、定期的な腹部マッサージが必要です。
ステージ
この病気には3つの段階があり、それぞれ症状が異なります。症状の程度は、身体の損傷の重症度と範囲によって異なります。
1つ目は代償性便秘で、周期的な便秘が特徴です。便秘は最長3日間続きます。便を排出するために下剤を使用します。全般的な健康状態は正常です。
代償不全期には、定期的な便秘が観察されます。この病気は、痛みを伴う痙攣と鼓腸を伴い、しばしば下剤浣腸が必要になります。
最終段階は代償不全です。この段階では、便秘が5~7日間続き、持続的な腹痛が発生します。結腸は腫れて大きくなり、便とガスが蓄積します。全身の中毒状態を背景に、脱力感、食欲不振、倦怠感が増加します。発熱が上昇することもあります。化膿性炎症性の皮膚発疹が現れます。その後、腸閉塞が発生します。サイフォン浣腸のみが効果を発揮します。
中等度のドリコシグマ
中等度の場合は、便秘という形で現れ、薬や浣腸で解消できます。この場合、便中毒は発症しないか、十分に明確に表現されません。
 [ 9 ]
[ 9 ]
フォーム
ドリコシグマには、急性型と慢性型があります。急性型では、3~5日間続く便秘が長期間続きます。この場合、体内の中毒や付随する病態の発症につながる可能性があります。慢性型では、便秘が恒常的な問題となり、激しい痛みと中毒症状が現れます。
病態の根底にある病因に応じて、先天性と後天性に区別されます。先天性は遺伝的に決定されるか、胎児期に発症します。後天性は、様々な外的および内的要因が身体に及ぼす影響の結果として病態が発症します。
病理の臨床像に応じて、無症候性の形態、食物輸送障害を伴うドリコシグマ型、および腸管閉塞が進行する複雑な形態が区別されます。
追加ループの数に応じて、2 ループ形式とマルチ ループ形式があります。
段階に応じて、代償性異常、代償性下異常、代償性異常の 3 つのタイプに分けられます。
大腸のドリコシグマ
この病態では、大腸を含む腸管全体が伸長し、腸壁が拡張して肥厚します。通常、大腸の伸長の原因は、遺伝的欠陥に加え、激しい炎症および感染プロセスです。この病態は、ホルモン剤などの特定の薬剤の長期使用によって引き起こされることがあります。
多くの場合、病理が発症するには遺伝的素因が必要です。そのような素因がある場合、ストレス、運動不足、45歳を過ぎると症状が悪化する可能性があり、不適切な栄養摂取や長期の薬物療法も原因となります。
硬化性機能障害、S状結腸腸間膜部の破壊、微小線維化および神経節の破壊、上皮ジストロフィーなどの併発病変がある場合、病変を発症するリスクが高くなります。これらすべては、二次的な変性過程、上皮および腸粘膜の運動機能および機能活動の障害を伴います。
慢性的な便秘、体内の破壊的な変化と中毒、そして腸壁の炎症として現れます。これらすべてが炎症過程の進行につながります。線維化が徐々に進行し、粘膜が徐々に薄くなり、結合組織に置き換わります。病変の深さが増すにつれて、炎症過程は筋層、粘膜下層、神経組織に影響を及ぼします。最初の兆候は、3日間以上の便秘、痛みやけいれんの出現です。
ドリコシグマ症を治療せずに放置すると、腸虚血が起こり、便失禁を伴います。多くの場合、この病気は長期間症状が現れず、診察時に初めて発見されます。そのため、予防的な検査を受けることが重要です。病理を早期に診断することで、適切なタイミングで治療を開始し、多くの合併症を回避することができます。
治療は、栄養と水分摂取量の正常化にとどまります。薬物療法と理学療法も処方されます。酵素製剤と下剤も使用されます。通常、これだけで症状を安定させることができます。
S状結腸の長管状シグマ
これはS状結腸レベルで損傷が生じる病態です。便秘は便の排出を遅らせ、主にこの部分に蓄積されます。炎症、感染症、中毒が発症します。消化の質が低下するだけでなく、体全体の健康状態も著しく悪化します。これを解消するために、浣腸や下剤が使用されます。
ドリコシグマとペイアー症候群
このような複合病変は、激しい痛み、腸のゴロゴロ音、膨満感を伴います。病変の原因は腸の曲がりです。この場合、外科的治療が用いられます。最も多く行われるのは腹腔切開を必要としない腹腔鏡手術です。手術では、S状結腸を切除し、結腸の脾弯曲部を下方に牽引します。その後、腸を固定し、腸間膜血管をクリップします。次に、腸骨領域の左側に4~5cmの小開腹手術を行います。この部分からS状結腸を切除し、吻合を行います。
合併症とその結果
ドリコシグマ症は無症状の場合もありますが、その後重篤な合併症を呈します。化膿性炎症性の皮膚発疹が現れます。主な病変部位は顔面です。便の蓄積は、体内の中毒と便の形成を伴います。長期間にわたって排便が不可能な場合、便は硬くなり、腸から自然に排出されなくなります。貧血や急激な体重減少が現れることもあります。
便が硬くなると、排泄時に腸壁を傷つける可能性があります。炎症、感染、腸壁への刺激、腸壁の機械的損傷、裂肛、痔核などを引き起こします。最終的には腸閉塞、腸虚血、線維症に至ることもあります。
ドリコシグマを伴う眼瞼下垂症
この病気は、痛み、腹部の圧迫感、膨満感、鼓腸を伴います。長期にわたる便秘は、吐き気、嘔吐、頭痛、そしてイライラ発作を引き起こします。横眼瞼下垂は、心拍数の上昇、心臓の灼熱痛、肩甲骨周辺の痛みを伴います。大量に食事をしたり、運動したりすると、痛みが著しく増強します。横になると痛みが和らぐことがあります。高齢者では、痛みが長く続き、疲労感を伴います。
主な診断方法は、イリオグラフィーを用いたX線分析です。造影剤としてバリウム混合物を腸内に注入します。軽い腹部マッサージを行い、腸を徐々に移動させます。放射性同位元素法もよく用いられます。診断後、できるだけ早く治療を開始する必要があります。主な治療は、蠕動運動、腸の運動を正常化し、微生物叢を回復させることを目指します。横眼瞼下垂の治療には体操が重要です。対症療法も行われます。例えば、痛みがある場合は鎮痛剤を処方し、腹部に塗布し、電気泳動と腹部マッサージを行います。食事にはできるだけ多くの果物、野菜、ジュースを含める必要があります。
保存的治療が無効の場合、慢性中毒が起こり、結腸閉塞発作が起こります。疼痛症候群を緩和することは不可能です。この場合、外科的介入が必要となります。
激しい痛み、膨満感、鼓腸がある場合、また腸閉塞のリスクがある場合は、緊急手術が行われます。臨床検査や機器検査のデータに基づいて治療方針を決定できるのは外科医のみです。胆嚢炎や膵炎との鑑別が不可欠です。
外科的介入の種類は、疾患の重症度、病型、そして主な損傷部位の局在によって異なります。統計によると、横眼瞼下垂は主に高齢者に発症します。これは、生理的な筋緊張の低下と腹膜内圧および胸腔内圧の上昇を背景に発症します。肝臓と脾臓の領域では、腸の捻転が生じる可能性があり、その結果、病状が悪化し、外科的介入が必要になります。
腸管壁下垂症は軽度の腹痛から始まります。多くの場合、深刻な病状とは無関係に発症することがあります。時には、軽度の消化管機能障害と診断されることもあります。徐々に吐き気や嘔吐も加わります。便秘になると、便が腸内に長時間滞留し、頭痛、イライラ、めまい、脱力感、発汗などの中毒症状が現れます。
ドリコシグマによる結腸下垂
大腸下垂症は、内臓、特に結腸が下垂する疾患です。しばしば、ドリコシグマ症や慢性便秘の合併症として発症します。腸管の下垂は、胎児期に生じた欠陥が原因であることが多いです。この病態には遺伝的素因があります。また、様々な腹部手術、激しい運動、合併症を伴う妊娠が原因となることもあります。急激な体重減少、他の内臓の構造異常、脊椎の変形、外傷なども、この病態を助長します。
便の停滞、持続的な便秘、吐き気、嘔吐などの症状が現れます。膀胱への圧迫により、膀胱が影響を受けることもあります。炎症は右側に起こることが多く、周囲の臓器も炎症過程に関与します。治療を行わない場合、腸閉塞を発症する可能性があります。
大腸内視鏡検査と結腸洗浄造影検査が主な診断方法として用いられます。これらの検査によって粘膜の状態を評価し、内腔径を測定して診断を下すことができます。その後、適切な治療法が選択され、保存的治療と食事療法が行われます。
ドリコシグマと結腸の低緊張
腸の低緊張症は、平滑筋の緊張低下として理解されており、腸の運動性と収縮活動を阻害します。その結果、便の排出と排泄のプロセスが阻害されます。通常、便は48時間以内に排泄されるべきですが、低緊張症ではこの間隔が大幅に長くなります。ドリコシグマと併発すると、中毒が発生します。腸全体が影響を受ける場合もあれば、特定の部分のみが影響を受ける場合もあります。
低血圧は、平滑筋の緊張が著しく低下する高齢期に最も多く発症します。これは、悪い習慣、栄養不良、座りがちな生活、ストレス、長期の断食、腹部の虚弱などによって引き起こされます。腸の緊張低下は、他の臓器の疾患、ホルモン機能不全、先天異常、癒着、狭窄などを背景に起こることがよくあります。消化管壁への毒性損傷や長期の薬物使用が原因となることもあります。この病態には、循環障害、神経系の損傷、腸内細菌叢の異常が伴います。
適切な治療法を選択するには、この症状を引き起こした原因を取り除く必要があります。そのためには、まず診断を行い、適切な治療計画を立案する必要があります。適切な食事療法を守り、特に空腹時に十分な水分を摂取することが重要です。朝は運動を行いましょう。回復期には、理学療法、運動療法、ヨガ、呼吸法、リラクゼーション法などが用いられます。
ドリコシグマ・ボルブルス
ドリコシグマでは、S状結腸が著しく長くなり、その大きさは正常範囲を超えます。さらに、便の蓄積によりS状結腸は拡張し、腸管に1~2つの節が新たに出現します。一部の部位では、腸がねじれて湾曲したり、腸捻転を起こしたりすることがあります。この場合、湾曲を矯正するために外科的介入が必要になります。
ドリコシグマにおける大腸炎
大腸炎は、外因性および内因性因子への曝露によって腸壁の炎症が引き起こされる病気です。便秘を背景に炎症が発症することが多く、便が腸から排出されずに腸内に蓄積します。その結果、毒素が生成され、体内に中毒が生じ、腸壁も炎症を起こします。粘膜が腫れ、充血と炎症が生じます。便は黒くなり、悪臭を放ちます。
検査では、腹部の膨満、触診時の痛み、そして肉眼で確認できる腸管の拡張が認められます。小児の場合、これは成長と発達の遅れを引き起こします。
 [ 16 ]
[ 16 ]
ドリコシグマとドリココロン
ドリココロンはドリコシグマの合併症と考えられています。治療せずに放置すると、しばしば発見されます。重度の中毒症状を伴います。腹部膨満感、ゴロゴロ音、そして悪臭を放つ下痢の症状が強く現れます。病状が進行すると、発熱、吐き気、嘔吐、腹痛が現れます。その後、噴水のような水様性下痢が現れ、その後、便秘が長引くことがあります。この状態で脱水症状が起こり、腸管細胞から水分が失われます(腸管腔内に水分が漏れ出し、下痢が悪化します)。最終的には血管虚脱、敗血症、そして死に至ることもあります。
診断 ドリコシグマ
適切な治療を処方するためには、まず正しい診断を下さなければなりません。そのために、様々な調査方法が用いられます。まず、患者を診察し、問診を行います。医師は患者に関する必要な情報を得ます。
生活歴を収集する際に、医師は対象者の生活環境や労働環境を把握し、食生活、ストレス感受性、神経的・精神的ストレスの程度を判断します。医師は、予防接種、感染症や食中毒を含む過去の病歴に関する情報も必要とします。対象者が海外、特にエキゾチックな国に旅行したかどうかの情報も必要です。これにより、蠕虫性疾患や侵襲性疾患のリスクを除外することが可能になります。併発する病状や、アレルギー反応などの可能性のある反応に関するデータも必要です。
病歴を収集する際には、病気の兆候がいつ最初に現れたか、どのように現れたか、病状がどのように進行したかといった情報が必要となります。患者が現在どのような症状や主観的感覚を抱いているか、症状を緩和させる原因と悪化させる原因が明らかにされます。医師は、どのような治療が行われ、どのような薬を服用していたかを把握します。
次に、患者の診察を行います。腹部、腸管、S状結腸領域を丁寧に触診します。圧迫が認められる部位は打診で軽く叩きます。また、腸管内で聴取される音を聴診することで、腸管内で起こっている動態の方向を大まかに把握することができます。必要に応じて体温測定も行います。
このようにして、医師は予備的な診断を下すために必要な情報を得ることができます。しかし、この情報だけでは診断を下すには不十分であり、追加の臨床検査や機器による検査が必要となります。
テスト
診断を確定するには、多くの検査が必要です。従来の血液検査と尿検査は不可欠です。これらの検査によって、炎症、感染、中毒といった病態の性質と段階を示す兆候が明らかになります。生化学分析は、病態の全体像を把握し、代謝の特徴や体内で起こっている主要なプロセスを明らかにします。
便潜血検査が処方されます。これにより、胃や腸の出血の有無を推測し、内部病変を特定することができます。便潜血は、がんの初期段階を示唆する場合があります。
食物がどの程度完全に消化されているかを評価するために、コプログラムを実施します。蠕虫卵の有無を確認するための便検査が必須で、必要に応じて細菌異常症検査を実施します。
 [ 17 ]
[ 17 ]
ドリコシグマの糞便
ドリコシグマは便秘を伴うため、便は硬くなります。クリスマスツリー状の便や羊の糞便が見られる場合もあります。便秘が長引くと、悪臭を放つようになります。
最も効果的な機器検査方法の 1 つは、大腸内視鏡検査です。
機器診断
ドリコシグマ症を検出し、診断を完全に確定するためには、機器を用いた検査が必要です。機器を用いた検査は最も有益な情報を提供します。様々な方法がありますので、それぞれについて個別に検討してみましょう。
結腸造影検査。この検査法では、S状結腸の付加的なループ、腸捻転、または腸管拡張を検出することができます。検査にはバリウム混合液を使用します。透視にはX線を使用します。
腹部臓器の超音波検査を使用すると、腸の余分なループ、拡張、その他の解剖学的特徴を検出することができます。
直腸鏡検査は、大腸の一部を視覚化して検査することができる内視鏡検査法です。
X線検査では、画像上でS状結腸部の拡張と付加的なループを検出できます。新生児の疾患診断には効果がありません。
大腸内視鏡検査 – 内視鏡を用いて大腸壁の状態を評価する検査です。検査中に生検を行い、組織学的検査を行います。
小児の場合、バルーンカテーテルを使用して内腔の直径を測定する直腸内圧測定法など、他の特定の方法が使用されます。
ドリコシグマに対する大腸内視鏡検査
この方法は、腸の内面を検査し、大腸、S状結腸、直腸の状態を評価することができます。腸壁と粘膜の状態も評価します。この方法の利点は、内視鏡検査であるため、検査中に生検を行い、さらに組織学的分析を行うことができます。この方法により、腸の拡張や延長、便石や便塊の存在を診断できるほか、炎症、感染、損傷、癌性腫瘍の原因を特定することも可能です。早期診断に用いられます。
ドリコシグマの内視鏡的所見
内視鏡検査では、S状結腸の内腔が拡大し、その長さも長くなります。46cmを超えると、ドリコシグマ型と診断されます。便が蓄積し、その結果、腸が拡張します。炎症の兆候として、充血、浮腫、粘膜および腸壁の発赤が現れることがあります。
ドリコシグマのX線写真
診断では腸のX線が使用され、これによりS状結腸やその他の腸の状態を評価することができます。
腸管造影検査は、腸に造影剤を注入し、X線を照射するX線検査法です。この検査法では、腸がどの程度伸長・拡張しているか、病変がどの部位に局在しているかを正確に判定できます。小児では、画像上で腸の自然な長さと病的な長さを区別することが不可能であるため、X線検査は実施されません。
放射線学的徴候
X線検査では、S状結腸の拡張部、ループ状の構造、腸捻転が明らかになります。腸の過長も観察されます。便結石がある場合は、検査中に検出されることもあります。
超音波検査によるドリコシグマ
超音波検査では、S状結腸ループの拡張や追加ループの検出が可能です。また、腸内で起こっている主要なプロセスを追跡することも可能です。
差動診断
ドリコシグマ症の診断を確定するために、臨床検査および機器検査が行われます。まず、炎症や不適切な栄養摂取を背景に発生する一般的な腸管機能障害と病理を鑑別する必要があります。次に、食中毒、腸閉塞、腸管無力症および虚血、癌性腫瘍と鑑別します。
連絡先
処理 ドリコシグマ
ドリコシグマ症の治療は、まず保存的治療が優先され、効果がみられない場合にのみ根治的治療が行われます。いずれの治療も、食事療法と栄養管理体制の確立から始まります。また、十分な水分補給も必要です。
防止
ドリコシグマ症はS状結腸が肥大する遺伝的異常であり、予防策はありません。主に胎児期に発症します。便秘の発症を防ぐには、食事療法と適切な水分摂取を心がけましょう。ビタミン剤を摂取し、バランスの良い食事を摂り、セルロースを含む食品を多く摂取することが重要です。妊婦が既往歴でドリコシグマ症を発症したことが分かっている場合は、できるだけ早く登録し、この病気の予防に関するすべての推奨事項に従う必要があります。定期的な腹部マッサージと運動も重要です。
予測
予後は、病気の重症度と、患者が医師の指示にどれだけ従うかによって異なります。必要な治療措置をすべて講じれば、予後は良好です。通常、便通の安定化と規則性が得られます。ドリコシグマ症のお子様は、定期的に医師の診察を受け、予防検査を受け、食事療法を遵守する必要があります。保存的治療が効果がない場合、外科的介入が行われますが、その予後は通常良好です。
ドリコシグマの障害
診断自体は、障害認定の絶対的な根拠ではありません。診断は、医学的検査、専門医による重症度、予後、併存疾患の有無の評価によって確定されます。ドリコシグマ症における障害認定の決定要因は、筋萎縮の程度とタンパク質カロリー栄養失調(PCM)の有無です。PCMが1度の場合、障害は認定されませんが、2度および3度の場合は認定されます。
患者を障害者と認定するための規則では、3つのカテゴリーが区別されていることに留意する必要があります。最初のカテゴリーには、身体の構造と機能に障害があり、患者が自立して自分の身の回りの世話をすることができない人が含まれます。主な条件は、外部からのケアが必要であることです。ほとんどの場合、ドリコシグマはこのような状態に当てはまりません。なぜなら、最も重篤な場合でも、患者は行動能力を維持しているからです。
2つ目のグループには、外部からのケアは必要としないものの、生活や活動に特別な条件を必要とする人々が含まれます。3つ目のグループには、病気や先天異常の結果として労働能力が制限されている人々が含まれます。労働は可能ですが、重労働は避けるべきです。ドリコシグマ症は身体に不可逆的な影響を及ぼさず、労働能力にも影響を与えないと考えられているため、障害を規定する診断ではありません。
しかし、最終決定を下せるのは委員会だけであることを理解することが重要です。
ドリコシグマを持つ人を軍隊に入れるのですか?
ドリコシグマ症は兵役免除の理由にはなりません。軍の医療検査に関する規定では、この診断は兵役不適格と認定する理由には含まれておらず、徴兵猶予の根拠にもなりません。


