記事の医療専門家
新しい出版物
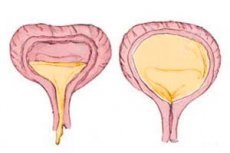
膀胱アトニーは深刻な医学的影響を及ぼす可能性があり、特に注意を払うべき疾患です。他の尿路疾患に比べると一般的ではなく、認知度も低いかもしれませんが、以下の理由から、医療現場や患者ケアにおいて依然として重要な疾患です。
- 医学的合併症:膀胱アトニーは、尿うっ滞、尿路感染症、腎逆流、さらには膀胱損傷といった医学的合併症を引き起こす可能性があります。これらの合併症は患者の健康にとって危険な場合があります。
- 生活の質: 膀胱無力症を患っている人は、頻尿、排尿コントロール不能、その他の症状により、生活の質が著しく低下する可能性があります。
- 診断と治療:膀胱アトニーが疑われる患者にとって、適切な診断と治療は重要です。医療専門家は、この診断を認識し、適切な治療とケアを提供する必要があります。
- 警告:膀胱アトニーは、特に神経疾患のある患者さんでは、予防または管理できる場合があります。早期発見と早期治療により、患者さんの予後が改善する可能性があります。
このように、膀胱アトニーは依然として重要な問題であり、医療従事者と患者、特にこの状態を発症するリスクのある患者の両方からの注意が必要です。[ 1 ]
原因 膀胱アトニー
膀胱無力症には、次のようなさまざまな原因が考えられます。
- 加齢:高齢者は、自然な老化現象により膀胱アトニーのリスクがあります。加齢に伴い、筋肉量が減少し、膀胱の筋肉のコントロールが損なわれる可能性があります。
- 神経疾患:膀胱を制御する神経に損傷や疾患が生じると、膀胱無力症を引き起こす可能性があります。このような疾患の例としては、脳卒中、脊髄損傷、多発性硬化症、糖尿病などが挙げられます。
- 感染症と炎症: 尿路感染症や膀胱の炎症は、排尿を制御する筋肉や神経にダメージを与える可能性があるため、アトニーを引き起こす可能性があります。
- 外科手術の結果: 前立腺除去 (前立腺摘出術) や膀胱手術などの一部の外科手術は、膀胱機能に影響を与え、無力症を引き起こす可能性があります。
- 特定の薬剤の使用: 抗コリン薬などの一部の薬剤は、膀胱の活動を低下させ、膀胱無力症を引き起こす可能性があります。
- 尿路閉塞: 膀胱や尿道の結石など、尿路に閉塞や障害物があると、膀胱が確実に尿を排出できず、アトニーを引き起こす可能性があります。
- その他の病状: 麻痺や神経変性疾患などの一部の病状は、膀胱無力症のリスクを高める可能性があります。
病因
膀胱無力症の病因は多因子である可能性があり、次のような側面が含まれます。
- 神経疾患:膀胱アトニーは、脊髄損傷、神経変性疾患(例:パーキンソン病)、多発性硬化症などの神経系疾患に関連している可能性があります。膀胱を制御する神経が損傷し、正常な排尿調節が失われることがあります。
- 膀胱筋弛緩症:加齢や長期間の運動不足は、膀胱筋の緊張低下につながる可能性があります。これは、運動不足、長期にわたるカテーテルの使用、あるいは膀胱筋に影響を与える可能性のあるその他の医療処置によって起こる可能性があります。
- 尿路閉塞:尿路結石、腫瘍、尿路(尿道または尿管)の狭窄などの閉塞により、膀胱から尿を排出することが困難になることがあります。閉塞が長期間続くと、膀胱アトニーを引き起こす可能性があります。
- 薬物療法と手術:抗けいれん薬や抗コリン薬などの一部の薬物療法は、膀胱の筋肉の緊張に影響を与える可能性があります。また、前立腺がんに対する前立腺摘出術などの一部の外科手術も、膀胱機能に影響を与える可能性があります。
- その他の要因: 糖尿病、神経性疾患、慢性尿路感染症、その他の病状が膀胱機能に影響を及ぼし、アトニーの一因となることがあります。
症状 膀胱アトニー
膀胱無力症の症状はさまざまな形で現れ、次のような兆候が含まれます。
- 頻尿(多尿):膀胱アトニーの患者は、頻尿や不随意排尿を経験することがあります。これには、常に尿意を感じ、排尿のたびに少量の尿が漏れる症状が含まれます。
- 膀胱が完全に空にならない:排尿時に膀胱から尿を完全に排出できないと感じることがあります。これにより、排尿後の残尿感や不満が生じることがあります。
- 排尿困難症状:排尿時に下腹部や膀胱周辺に痛みや不快感を伴うことがあります。また、膀胱に尿を溜め込む際に痛みを感じることもあります。
- 失禁(尿失禁):膀胱のコントロールが失われるため、アトニーの患者は尿失禁、つまり尿が不本意に排出される症状を経験することがあります。
- 夜間排尿(夜尿症):膀胱アトニーを患う子供や大人は、睡眠中でも排尿をコントロールできなくなる夜間排尿を起こすことがあります。
- 尿勢低下: 膀胱筋の緊張低下により、排尿時に尿勢が弱くなることがあります。
- 膀胱の充満感: 患者は膀胱が満杯で通常の量の尿を処理できないと感じることがあります。
膀胱無力症の症状は非特異的であり、尿路系の他の疾患の症状と重なることがあります。[ 2 ]
ステージ
膀胱アトニーは徐々に進行し、症状の重症度と持続期間に応じて段階が異なります。一般的な段階は以下のとおりです。
初期段階(初期):
- 膀胱無力症の初期段階では、排尿が速い、または排尿が困難などの主な症状が現れることがあります。
- 膀胱の収縮機能は依然として維持されますが、悪化の兆候が始まります。
進行段階:
- この段階では、症状が悪化し、排尿が困難になり、満足のいく排尿ができなくなります。
- 患者は排尿量の増加や尿を保持することの困難を経験する場合があります。
進行期(完全無運動):
- 膀胱無力症が進行すると、膀胱機能が著しく低下することがあります。
- 患者は排尿コントロールが完全に失われ、尿がコントロールできなくなる(尿道からの分泌物)ことがあります。
- 膀胱が溢れてサイズが大きくなる場合があります。
合併症:
- 長期にわたる膀胱無力症は、尿路感染症、膀胱結石、膀胱膨張(伸張)、その他の泌尿器および泌尿生殖器の問題などの合併症を引き起こす可能性があります。
膀胱アトニーの治療は、病状の進行段階と原因によって異なります。理学療法、薬物療法、生活習慣の改善、場合によっては手術が必要となることもあります。[ 3 ]
フォーム
膀胱アトニーは、膀胱機能障害の性質と程度に応じてさまざまな形態をとります。以下にいくつかの形態を挙げます。
- 軸索弛緩症:この病態は、膀胱筋の収縮を制御する神経に影響を与える神経疾患に関連しています。例えば、パーキンソン病、脳卒中、脊髄損傷、多発性硬化症などが軸索弛緩症を引き起こすことがあります。
- 筋原性アトニー:このタイプのアトニーは、膀胱の筋肉の衰弱に伴って収縮力が低下することで起こります。加齢、外傷、その他の身体的要因によって引き起こされる可能性があります。
- 機能性アトニー:膀胱アトニーが機能性である場合もあります。つまり、構造的または神経学的異常がないにもかかわらず、排尿困難が続く場合です。これは、心理的要因、ストレス、筋緊張の低下などによって引き起こされる可能性があります。
- 部分的膀胱アトニー:膀胱アトニーは、膀胱が完全に収縮する能力を失っていないものの、機能が低下している部分的な状態です。この状態は、膀胱が部分的にしか空にならず、残尿感を引き起こすことがあります。
- 完全アトニー:完全膀胱アトニーでは、患者は排尿をコントロールできず、自力で尿を排出することができません。この状態は緊急の医療処置が必要です。
膀胱無力症の形態は患者によって異なり、膀胱機能障害の性質と原因を念頭に置いて診断および治療することが重要です。[ 4 ]
合併症とその結果
膀胱アトニーは、適切に治療または管理されない場合、様々な合併症や問題を引き起こす可能性があります。膀胱アトニーの潜在的な合併症は以下のとおりです。
- 尿路感染症: 膀胱内に尿が持続的に溜まると細菌の増殖が促進され、膀胱炎や腎盂腎炎などの尿路感染症のリスクが高まります。
- 膀胱結石:長時間にわたって尿を膀胱内に保持すると、膀胱内に結石(尿路結石)が形成されることがあります。
- 膀胱膨張:この症状は、尿が絶えず溢れることで膀胱壁が伸びる症状です。膨張により、膀胱が収縮して尿を排出する能力が失われることがあります。
- 尿の自然排出または尿道からの排出: 膀胱アトニーでは、患者の意思に関わらず尿が自然に排出されることがあり、不快感や社会的問題を引き起こす可能性があります。
- 尿道狭窄:膀胱と尿道が継続的に伸張すると尿道狭窄(狭くなること)が起こり、排尿が困難になることがあります。
- 尿漏れの症状: 膀胱アトニーの患者は、頻尿や排尿時の痛み、夜間の尿失禁、下腹部の痛みなどの尿漏れの症状を経験する場合があります。
- 膀胱破裂のリスク増加: まれに、膀胱無力症により膀胱壁が破裂することがあり、緊急の医療処置と手術が必要になる場合があります。
- 心理的および社会的問題: 排尿や膀胱のコントロールの問題は、患者にストレスやうつ病を引き起こし、生活の質に影響を与える可能性があります。
診断 膀胱アトニー
膀胱アトニーの診断には、膀胱の機能状態を判定し、病変の有無を特定するための様々な方法と手順が含まれます。主な膀胱診断方法は以下の通りです。
- 超音波検査(超音波検査):膀胱の超音波検査は、膀胱の大きさ、形状、結石、腫瘍、その他の異常の有無を調べるために用いられます。この検査は安全で、造影剤の使用を必要としません。
- 尿流測定:排尿の速度と量を評価する検査です。患者は専用の容器に排尿し、尿の量と速度を測定します。
- 尿流動態検査:尿流動態検査には、膀胱と尿道(括約筋)の機能を評価する一連の検査が含まれます。これらの検査には、膀胱容量と尿道内圧の測定(膀胱容量と尿道内圧の測定)、尿道内圧測定(尿道内圧の測定)、生理学的膀胱充満度検査などが含まれます。
- 膀胱鏡検査:先端にカメラが付いた軟性または硬性の内視鏡(膀胱鏡)を膀胱に挿入し、膀胱内部を視覚的に検査する検査です。膀胱鏡検査は、腫瘍、潰瘍、感染症、その他の異常を検出するために用いられます。
- 尿検査:尿検査では、尿路感染症の存在、膀胱の異常に関連する可能性のある血液や異常な化学物質の存在に関する情報が得られます。
- コンピュータ断層撮影 (CT) または磁気共鳴画像 (MRI): これらの技術は、特に腫瘍やその他の複雑な病状が疑われる場合に、膀胱と周囲の組織をより詳細に検査するために使用できます。
膀胱の診断は通常、泌尿器科医または泌尿器科専門医によって行われ、具体的な症状と疑われる異常に基づいて行われます。診断方法は臨床状況に応じて選択され、医師は患者の個々のニーズに合わせて適応させることができます。
差動診断
膀胱アトニーの鑑別診断では、この症状を他の類似症状の原因と特定し、区別する必要があります。具体的には、以下のようなものが挙げられます。
- 尿路感染症(膀胱炎、尿道炎):尿路感染症は、排尿時の痛み、頻尿、その他膀胱無力症に似た症状を引き起こすことがあります。
- 膀胱のポリープまたは腫瘍: 膀胱にポリープまたは腫瘍があると、頻尿や下腹部痛など、膀胱無力症に似た症状が現れることがあります。
- 尿道の閉塞(尿道狭窄):尿道が狭くなると、排尿困難や頻尿が起こり、膀胱無力症に似た症状が現れることがあります。
- 神経疾患に関連する症状(脊髄症、パーキンソン病など):一部の神経疾患は、尿失禁や排尿コントロール障害など、膀胱アトニーに似た症状を引き起こすことがあります。
- 糖尿病性腎症: 糖尿病患者は、膀胱の問題など、腎臓の損傷に関連する症状を発症する場合があります。
膀胱無力症を正確に診断するには、以下の検査や診察が必要になる場合があります。
- 膀胱の超音波検査。
- 尿路造影検査(静脈造影剤を使用したX線検査)。
- 尿流動態検査(膀胱機能の評価)。
- 尿と尿培養を分析して感染症の有無を調べます。
鑑別診断は泌尿器科医または泌尿器科専門医によって行われ、それぞれの症例の症状と臨床所見に応じて異なります。
連絡先
処理 膀胱アトニー
膀胱アトニーの治療は、具体的な原因と症状の重症度によって異なります。ほとんどの場合、保存的治療が行われますが、場合によっては手術が必要になることもあります。以下に、膀胱アトニーの治療法をいくつかご紹介します。[ 5 ]
理学療法とケーゲル体操
理学療法は、特に他の治療法と組み合わせることで、膀胱アトニーの治療に効果的です。理学療法は、膀胱筋の強化、膀胱の緊張の改善、そして正常な機能の回復に役立ちます。以下は、膀胱アトニーに使用できる理学療法のテクニックです。
- 膀胱電気刺激:電気刺激は、膀胱の筋肉に電気刺激を送る特殊な装置を用いて行うことができます。これにより、筋肉が強化され、膀胱の収縮力が向上します。
- バイオフィードバック:バイオフィードバックとは、患者の筋肉活動に関するフィードバックを与える技術です。患者はこのフィードバックを用いて、膀胱の筋肉をコントロールし、強化する方法を学びます。
- 理学療法:特別に設計されたエクササイズは、膀胱をコントロールする骨盤底筋を強化するのに役立ちます。これらのエクササイズには、ケーゲル体操と呼ばれる筋肉の収縮と弛緩が含まれます。
- 経皮的電気神経刺激装置 (TENS): TENS 療法では、骨盤付近の皮膚に小さな電極を貼り付け、電気インパルスを送って筋肉と神経を刺激します。
- 鍼治療: 鍼治療によって膀胱無力症の症状が緩和される患者もいますが、この方法の有効性には個人差があります。
理学療法は、資格のある理学療法士または泌尿器科医の指導の下で行う必要があります。理学療法の効果は、膀胱アトニーの程度と患者の個々の特性によって異なります。通常、理学療法は、症状の重症度に応じて、薬物療法や手術などの他の治療法と組み合わせて行われます。
膀胱無力症のためのケーゲル体操は、骨盤底筋群を強化し、排尿コントロールを取り戻すことを目的としています。ここでは、5つのケーゲル体操とその方法、そして実施手順をご紹介します。
1. 骨盤底筋の収縮と弛緩:
- 方法:楽な姿勢で座るか横になります。まず、尿の流れを止めようとするかのように骨盤底筋を締めます。その後、ゆっくりとリラックスします。
- 実装段階:
- 筋肉を5秒間収縮させ、5秒間弛緩させます。これを10~15回繰り返します。
2. 長屈筋拘縮:
- テクニック: 骨盤底筋をできるだけ強く締め、長時間この収縮を維持します。
- 実装段階:
- 筋肉を収縮させ、10~15秒間収縮状態を保ち、その後ゆっくりと弛緩させます。これを5~10回繰り返します。
3. 収縮と弛緩の繰り返し:
- テクニック: まず骨盤底筋を圧迫し、数秒間収縮を維持してからゆっくりとリラックスします。
- 実装段階:
- 筋肉を5秒間収縮させ、5秒間弛緩させます。このサイクルを10~15回繰り返します。
4. 膣エレベーター:
- テクニック: 膣を持ち上げるように骨盤底筋を圧迫して持ち上げます。
- 実装段階:
- 膣と骨盤底筋を収縮させて持ち上げ、5~10秒間収縮状態を保ち、その後ゆっくりとリラックスします。これを5~10回繰り返します。
5. 削減と維持:
- テクニック: 骨盤底筋をできるだけ強く収縮させ、一定時間その収縮を維持します。
- 実装段階:
- 筋肉を収縮させ、5~10秒間その状態を保ち、その後ゆっくりと弛緩させます。これを5~10回繰り返します。
これらのケーゲル体操を定期的に行い、規則性を保ちましょう。最初は短い間隔から始め、筋肉が強化されるにつれて徐々に収縮時間を長くしていきましょう。より正確なアドバイスや、ご自身の状況に合わせたエクササイズプログラムについては、医師または理学療法士にご相談ください。
医薬品
医師は、膀胱機能を改善し、排尿回数を減らすための薬を処方することがあります。例えば、鎮痙薬、抗コリン薬、膀胱筋の緊張を高める薬などが挙げられます。
膀胱アトニーの治療には、膀胱を刺激し機能を改善する様々な薬剤の使用が含まれます。ただし、治療は医師の処方箋に基づいて行われ、投与量、使用期間、薬剤の選択は個々の状況と医学的評価に基づいて行われることを覚えておくことが重要です。
膀胱無力症の治療に使用できる薬剤の一部を以下に示します。
- コリン作動薬:これらの薬は膀胱筋のアセチルコリン受容体を刺激し、膀胱収縮を促進します。例としては、ベタネコールやカルバコールなどが挙げられます。
- プロスタグランジン:プロスタグランジンをベースとした薬は、膀胱頸部の筋肉を弛緩させ、排尿を改善するのに役立ちます。例としては、アルプロスタジルが挙げられます。
- ボツリヌス療法:ボツリヌス毒素の注射は膀胱の筋肉を弛緩させ、けいれんを軽減するために使用できます。
- 筋弛緩薬:これらの薬は膀胱の筋肉を弛緩させ、膀胱の過敏性を軽減するのに役立ちます。例としては、バクロフェンなどがあります。
- 抗コリン薬:膀胱の痙攣を軽減し、収縮頻度を減らすために使用できます。オキシブチニンやトルテロジンなどがその例です。
- αアドレナリン受容体拮抗薬:このクラスの薬の中には、膀胱と尿道の筋肉を弛緩させる作用を持つものがあります。例としては、タムスロシンやテラゾシンなどが挙げられます。
薬剤の選択と投与量は、具体的な診断と患者の特性によって異なります。膀胱アトニーに対する最適な治療計画と薬剤を決定するには、医師に相談することが重要です。医師は患者の病歴や併存疾患を考慮し、各薬剤のベネフィットとリスクを評価することができます。
尿流動態検査
尿流動態検査は、膀胱と尿路の機能の診断と評価に用いられます。膀胱アトニーにおいては、障害の程度を判定し、最適な治療計画を選択する上で有用です。以下に、膀胱アトニーに用いられる尿流動態検査をいくつかご紹介します。
- 膀胱内圧測定:膀胱機能の検査で、膀胱容量と膀胱が充満している時の内圧を測定します。患者に液体を飲ませるか、カテーテルを通して膀胱に液体を注入してもらい、充満レベルに応じて膀胱内圧を測定します。この検査は、膀胱が充満にどの程度反応するか、そして尿を保持する能力を評価するのに役立ちます。
- 尿道プロフィロメトリー検査:この検査では、尿道内の圧力を測定し、尿道がどのように尿を圧迫または保持しているかを評価します。この検査は、膀胱弛緩症に伴う可能性のある尿道の問題を特定するのに役立ちます。
- 膀胱および骨盤底筋電図検査:この検査は、膀胱のコントロールに関与する筋肉とその状態を特定するのに役立ちます。膀胱と骨盤底に電極を設置し、電気活動を記録します。
- 尿道尿流動態検査:この検査では、膀胱が満たされた際の尿道内の圧力と反応を評価します。尿道の圧迫やその他の排尿障害の有無を判断するのに役立ちます。
尿流動態検査は、膀胱と尿道の機能に関する貴重な情報を医師に提供し、膀胱アトニーの患者さんに最適な治療計画を立てるのに役立ちます。これらの検査の可能性について医師と話し合い、その目的と手順を明確にしてください。
ライフスタイルの変化
膀胱アトニーの治療において、生活習慣の改善は重要な要素となり、症状の管理に役立ちます。膀胱アトニーの患者さんのための生活習慣の改善に関する推奨事項をいくつかご紹介します。
- 夜間の排尿回数を減らすために、健康的な食事を摂り、就寝前に水分を過剰に摂取しないようにしましょう。また、食事の栄養価に注意し、体に必要なビタミンやミネラルも考慮しましょう。
- カフェインとアルコールの摂取を控える:カフェインとアルコールは膀胱を刺激し、排尿量の増加につながる可能性があります。可能であれば、摂取量を制限してください。
- 定期的な排尿:たとえ強い尿意を感じていなくても、定期的に排尿するようにしてください。これは膀胱からの尿漏れを防ぎ、排尿コントロールを改善するのに役立ちます。
- 運動:適度な運動は骨盤底筋と膀胱筋の強化に役立ちます。特にケーゲル体操は筋肉の緊張を改善するのに効果的です。
- ストレスを避ける:ストレスは膀胱アトニーの症状を悪化させる可能性があります。ヨガや瞑想などのリラクゼーション法を試して、ストレスを軽減しましょう。
- 医療:治療を受け、医師の指示に従ってください。これには、推奨された薬を服用し、その他の専門家の推奨事項に従うことが含まれます。
- 膀胱のケア: 症状が悪化する問題がある場合は、膀胱に尿が溜まりすぎないようにし、尿路感染症を予防して膀胱をケアしてください。
- 医師とのコミュニケーション:定期的に医師に相談し、症状の変化があれば報告してください。医師はあなたの状態に合わせて治療やアドバイスを調整してくれます。
生活習慣の改善は、膀胱アトニーの管理と生活の質の向上に役立ちます。ただし、効果は個人差があるため、医師のアドバイスのもと、治療と生活習慣の改善は個別に行うことが重要です。
外科的治療
膀胱アトニーに対する外科的治療は、保存的治療や生活習慣の改善で症状が十分に改善されない場合、または構造的または機能的な異常があり、その是正が必要な場合に検討されることがあります。外科的治療の選択肢には、以下のものがあります。
- 尿道下人工括約筋移植術:この外科手術では、排尿をコントロールし、尿失禁を予防する装置を移植します。重度の尿失禁の患者に有効な場合があります。
- 間質神経刺激装置の埋め込み:間質神経刺激装置は、膀胱機能を制御する神経を刺激するために使用できます。これにより、正常な緊張と排尿コントロールが回復する可能性があります。
- 膀胱の筋肉の緊張を回復させる処置: 場合によっては、膀胱の筋肉の緊張を強化または回復させるために外科手術が行われることがあります。
- 介入的尿路再建: 膀胱無力症が尿路の閉塞やその他の異常を伴う場合、それらを修正するために介入手術が必要になることがあります。
- ボツリヌス療法: 場合によっては、ボツリヌス療法を使用して膀胱の筋肉を一時的に弱め、症状を改善できることがあります。
- 尿道カテーテルまたはストーマ: まれに、他の方法が効果的でない場合、患者には尿管理のために尿道カテーテルまたはストーマが提供されることがあります。
手術法の選択は、患者さんの個々の特性、膀胱アトニーの原因、そして症状の重症度によって異なります。手術を受けるかどうかの決定は、泌尿器科医またはその他の専門医と相談の上、個々の症例におけるあらゆる要素と推奨事項を考慮して決定する必要があります。膀胱アトニーの外科的治療は、患者さんの生活の質を向上させ、この疾患の症状を管理する効果的な方法となり得ます。
膀胱アトニーの治療は、個々の要因や原因を考慮し、医師が個別に判断し、開発する必要があります。利用可能なすべての治療法について医師と相談し、ご自身の症状に最適なアプローチを決定することが重要です。
防止
膀胱アトニーの予防は、健康な膀胱機能を維持し、潜在的な問題を予防することに重点を置いています。膀胱アトニーを予防するための推奨事項をいくつかご紹介します。
- 健康的なライフスタイルを維持する:アクティブなライフスタイルを維持し、身体活動に参加し、体重に気を付けましょう。肥満は膀胱無力症やその他の健康問題のリスクを高める可能性があります。
- 適切な栄養摂取:体が必要とするビタミンやミネラルを考慮し、バランスの取れた食事を摂りましょう。就寝前の過剰な水分摂取を避け、食事療法を守りましょう。
- アルコールやカフェインの過剰摂取を避ける: これらの物質は膀胱に刺激を与え、排尿頻度を増やす可能性があります。
- 骨盤底筋の強化:ケーゲル体操などの骨盤底筋体操を定期的に行いましょう。これらの体操は、排尿をコントロールする筋肉を強化するのに役立ちます。
- 喫煙を避ける: 喫煙は膀胱の健康を悪化させ、問題を引き起こす可能性があります。
- その他の病状の適切な治療: 糖尿病、神経障害、尿路感染症など、膀胱機能に影響を及ぼす可能性のあるその他の病状を治療および管理します。
- 定期的な健康診断: 特に膀胱の問題を示唆するリスク要因や症状がある場合は、定期的に医師の診察を受けてください。
- 排尿の遵守:尿意を感じたら、我慢せずに我慢しましょう。規則正しく適切なタイミングで排尿することで、膀胱の正常な緊張を維持することができます。
膀胱アトニーの予防には、全体的な健康に気を配り、健康的なライフスタイルに従うことが含まれます。
予測
膀胱アトニーの予後は、病状の原因、症状の重症度、医療機関を受診するタイミング、治療の有効性など、多くの要因に左右されます。ほとんどの場合、適切なタイミングで適切な治療を受ければ、膀胱アトニーはコントロール可能な問題となります。
膀胱アトニーは、神経疾患、尿路感染症、糖尿病など、他の疾患の結果として起こる可能性があることに留意することが重要です。したがって、予後は基礎疾患のコントロールと治療の程度にも左右されます。
膀胱無力症に対して適切な注意と治療が行われない場合、尿失禁の頻度の増加や排尿コントロールの悪化など、症状の悪化につながる可能性があります。
膀胱アトニーの患者は、医師による定期的な診察を受け、推奨される治療とケアに従う必要があります。医師の監督下で膀胱の状態が改善するにつれて、生活の質と症状管理が大幅に改善されます。
いずれにせよ、膀胱アトニーの治療予後は患者様一人ひとりの状況に応じて個別に異なります。医師の指示に従い、定期的に検査を受けることで、この症状をより効果的に管理し、生活の質への影響を最小限に抑えることができます。
使用された文献
- ロパトキン、NA 泌尿器科: 全国ガイド。簡易版 / NA ロパトキン編集 - モスクワ: GEOTAR-Media、2013 年。
- TVT尿道固定術後の早期における女性における膀胱機能障害。著者:Nechiporenko AN ロシア産婦人科医誌。2015;15(1): 60-63
- ミハイル・コーガン:泌尿器科。教科書。出版社:Practical Medicine、2022年。


